Волос на пальце что это
Опубликовано: 17.09.2024

Длинные ресницы, густые брови, красивые, ухоженные волосы – это индикаторы естественной красоты. Поэтому трихотилломаны часто бывают непринятыми и осмеянными обществом.
Термин «трихотилломания» составлен от греческих слов trichos (волосы), tillo (выдергивание), mania (влечение). Это импульсивное психическое расстройство, выражающееся в непреодолимом стремлении выдергивать волосы в разных частях тела. Впервые оно было описано в 1889 году французским врачом-дерматологом Аллопо Ф.А.
Пусковой механизм
В мире от трихотилломании страдает, по официальным данным, около 5% людей. Но цифра эта неточная, поскольку львиная доля больных скрывает пагубную привычку. Люди способны утаивать свою наклонность в течение 20 лет.
Большую часть больных составляют женщины. Чаще заболевание дебютирует в детском или подростковом возрасте, реже в диапазоне 20-30 лет, еще реже – после 40.
В основе развития заболевания лежит возникающее чувство напряжения, тревоги. Причиной может стать комплекс вины, страх, злость, гнев и множество других состояний, провоцирующих ощущение тревожности.
Кожа, где произрастает волосяной покров, отлично иннервируется благодаря густой сети нервных волокон. Это повышает ее чувствительность. Человек, выдергивая волос, ощущает боль. Таким образом больной переключает внимание с психического напряжения на физические ощущения.
Причиненная себе боль выступает способом самонаказания. Трихотилломан данным методом снимает напряжение, терзающее его. Эндорфины, выделяемые под действием болезненных импульсов, дают ощущение удовлетворения, но лишь на короткое время. Вскоре чувство возвращается. Процесс повторяется.
Существует предположение, что расстройство также способно удовлетворить мазохистские влечения. Якобы больной специально усиливает болевые ощущения, чтобы впоследствии получить наслаждение, когда боль утихнет. Но данная теория – лишь предположение. 
Почва для развития заболевания
Трихотилломанию провоцируют различные причины:
- Ученые проводят исследования для подтверждения генетической природы заболевания. Было установлено, что у ряда больных поврежден одинаковый ген – SLITKR1.
- Трихотилломания становится проявлением ряда других психических расстройств – шизофрении, депрессии, невроза, деменции. Выступает симптомом биполярного аффективного расстройства. В большинстве случаев патологическое выдергивание волос является навязчивым действием в рамках ОКР – обсессивно-компульсивного расстройства.
- Заболевание провоцирует органическое поражение головного мозга.
- Недостаток серотонина становится провокатором расстройства.
- Гормональные всплески по праву способны претендовать на роль в возникновении трихотилломании. Теория подтверждается фактом расцвета болезни в подростковом возрасте.
- Расстройство чаще формируется у людей с особым складом личности – мнительных, скрупулёзных, чувствительных.
- Трихотилломанию способны запустить сильные или длительные хронические стрессовые воздействия. Сильнейшее эмоциональное напряжение, возникающее во время стресса, требует выхода и находит его в такой извращенной форме.
Как проявляется

Заболевание проявляет себя внезапно. Больной начинает выдергивать волосы на любой волосяной части тела:
- чаще – на голове;
- брови;
- ресницы;
- лобок;
- подмышки;
- живот;
- грудь.
Как замечают сами больные, желание выдернуть волосы настолько сильное, что импульс невозможно заглушить. После совершения действия появляется чувство приятного расслабления.
Для трихотилломана выдергивание волос – целый ритуал. Прядь особым образом накручивается на палец. Если волос короткий, он зажимается определенным способом.
Мальчик фиксировал волосяной пучок между указательным и средним пальцем. Большой прижимал к указательному, затем прокручивающим методом выдергивал волос за волосом. По словам матери, так был удален весь волосяной покров головы. После малыш переключился на брови и ресницы.
После проведенного ритуала человек должен убедиться, что волос удален. Больной проводит прядь между зубами, откусывает луковицу.
Типичным является трихофагия – поедание вырванных прядей. Случается, что больной съедает даже чужие волосы. Явление было замечено еще в 18 веке:
французский врач обнаружил у мальчика 16 лет волосяной ком в ЖКТ.
Кроме трихофагии, трихотилломанию сопровождают обгрызание ногтей, травмирование кожи. Больные вырывают шерсть у животных, вытягивают нити из тканевого полотна.
Еще одна разновидность расстройства – трихотемномания: человек «прорежает» седые волосы, полагая, что таким образом снимает зуд.
Выдергивание волосяных прядей может быть тотальным, до полного облысения, или зональным. Облысевшая кожа имеет обычный вид с четко обрисованными фолликулярными устьями.
Трихотилломан совершает ритуал осознанно и неосознанно. Бессознательно процесс происходит в состоянии скуки, одиночества, при выполнении обыденных действий – разговор по телефону, просмотр телевизора, чтение книги. Неосознанные импульсы рождаются как в спокойном состоянии, так и в период пикового нарастания напряжения. После совершенной аутодепиляции человек впадает в недоумение, когда присутствующие рассказывают ему о содеянном, так как не помнит, как совершал ритуал.
Проводя процедуру осознанно, больной тщательно подготавливается к ней. Готовит инструменты, старается уединиться. 
Люди с трихотилломанией тщательно скрывают места вынужденного облысения. Для этого они используют подручные способы. Надевают головные уборы, шарфы, парики. Делают татуаж бровей, наращивают ресницы.
Детский вариант расстройства
На развитие трихотилломании у детей, прежде всего, влияет способ воспитания:
- расстройство в большинстве случаев формируется у ребенка с развитым чувством вины или комплексом неполноценности. Способствует этому воспитание малышей в атмосфере повышенной строгости, тотального контроля, постоянных порицаний и завышенных требований;
- сверхопекающая модель воспитания;
- холодность, дефицит внимания. Так, мальчик 4 лет повыдергивал все волосы на голове. Когда мать привела его на прием, в ходе беседы выяснилось, что мальчуган испытывает острую нехватку родительской любви. Отец крепко выпивает, поэтому не обращает внимания на сына. Мать работает на двух работах, чтобы прокормить семью. Из-за дефицита времени мало общается с ребенком;
- конфликты между родителями, их развод родителей.
Отсутствие эмоционального ответа со стороны близких повлияло и на девочку Лену 9-ти лет. Отца у нее не было, мать мало обращала внимания на дочь, все свободное время посвящая устройству личной жизни. У Лены сформирован комплекс вины. Девочка считает, что причинила матери много горя. Ей постоянно рассказывают истории, как мама мучилась во время беременности. Сами роды дали осложнение на матку, которую пришлось удалить.
Лена рано пошла в детский сад. Девочка со слезами отпускала маму каждое утро. Женщина при этом не проявляла ни капли сочувствия. Ребенка приходилось успокаивать воспитателям.
В 5 лет у Лены появилась тенденция лежа в кровати перед сном дергать волосы. Незаметно на голове появились плешивые очаги. Мать отвела ребенка к врачу, назначившему лечение. Должного эффекта после терапии не последовало. Причину выяснять не стали.
Только в 9 лет, когда девочка облысела полностью, стала боязливой, закрытой, мать отвела Лену к психиатру, который выставил диагноз «трихотилломания».

В детском возрасте заболевание начинает проявляться после 3 лет. Такие малыши осуществляют аутодепиляцию бесконтрольно: во время игры, просматривая мультики, а также в ситуации стресса. Ребенок не стремится скрыть патологические действия.
У подростков, помимо издержек воспитания, трихотилломания провоцируется напряженной обстановкой в школьном коллективе, проблемами в общении со сверстниками.
Подростки-трихотилломаны уже склонны осознанно наносить себе волосяные увечья. Осуществляют ритуалы вручную или готовят пинцеты. Процедура требует уединения. Заболевание приносит им дискомфорт. Дети пытаются контролировать свои действия, но контроль над ритуалами только усиливает их проявления.
Девочка 13-ти лет на летних каникулах отправилась с подругой и ее семьей отдыхать к ним на дачу. Девочку так поразили теплые взаимоотношения подруги с членами семьи, в отличие от ее отношений с родителями, что спустя две недели мать не узнала дочь. По приезде домой девчонка вернулась совсем без ресниц. Трихотилломания была спровоцирована контрастом отношений между родителями и детьми в разных семьях.
Клиническая картина заболевания схожа у подростков со взрослыми. Присутствует элемент осознанности нанесения увечий. Подростки также пытаются скрыть следы аутодепиляции: надевают капюшоны, балахоны. Нередко индикатором становится полувыщипанная бровь.
Чем грозит трихотилломания
Среди последствий заболевания существуют физические и социальные увечья.
Из физических последствий стоит выделить поражение ЖКТ, возникающее при поедании волос. В процессе трихофагии в желудке образуется безоар – волосяной ком. Он причиняет массу неудобств – от желудочных болей до расстройства пищеварения. Крайняя степень такого беспорядка носит название «синдром Рапунцель» – состояние, когда волосяной тяж простирается из желудка в кишечник.
Синдром Рапунцель – чрезвычайно опасное явление, грозящее больному смертью. Был описан случай, когда из ЖКТ девушки удалили волосяной ком весом 4 кг. 
Помимо этого, поедание волос отражается на состоянии зубной эмали.
Кожа, подвергаемая травматизации в месте выдергивания волосяной луковицы, способна инфицироваться. К тому же если в течение определенного времени систематически удалять волосяной покров на определенном участке, он растет медленнее. На голове, в области ресниц, бровей полное облысение становится уже эстетической проблемой.
Отсутствие ресниц провоцирует проблемы со зрением:
- воспаление век, слизистой глаз;
- конъюнктивит;
- блефарит;
- фурункулез;
- микротравмы глаза.
В социальном плане болезнь доставляет не меньше проблем, чем в физическом. Больные осознают нелепость своего состояния, скрывают патологическую наклонность и непривлекательные последствия. Пытаются бороться, но в одиночку это получается плохо.
Стоит отметить, что общество плохо осведомлено о проблеме трихотилломании. Поэтому неравномерно облысевший человек без бровей и ресниц невольно вызывает недоумение и сарказм со стороны окружающих.
Самобичевание, общественные издевательства вводят трихотилломанов в депрессию, заставляют отгораживаться от окружения, что грозит полной социальной изоляцией, потерей дружеских контактов, своего Я.
Как помочь трихотилломану

Лечение трихотилломании, как и любого психического расстройства, требует применения психотерапевтических методов.
Когнитивно-поведенческая терапия обеспечивает надежный результат, но нуждается в полном, сознательном погружении пациента в проблему. Метод обучает распознавать ситуации, провоцирующие деструктивное поведение. Помогает выработать более конструктивные методы борьбы с напряжением.
Гипноз замещает длительные сеансы осознания проблемы более быстрым путем. Посредством внушения он передает пациенту новые программы поведения.
Психотерапевтические методы работают на то, чтобы объяснить человеку субъективность его отношения к травмирующей ситуации. Учат брать ситуацию под осознанный контроль. Выходить из создавшейся проблемы победителем вместо подавленного привычкой невротика.
Для лечения трихотилломании все методы психотерапии хороши. Помимо индивидуальных встреч, больному назначают групповые занятия. Если на данный момент группа по лечению ТТМ отсутствует, пациента вводят в группу ОКР.
Для детей подходящим выбором становится игротерапия. Через игру малыш без формальностей выражает свои ощущения. Это удобней, проще.
Обязательно в ходе лечения привлекаются родители ребенка в ходе семейной терапии для более глубокого анализа ситуации.
Медикаментозная терапия направлена на уравновешивание психического состояния пациента. При дисфории, депрессии, тревожных состояниях назначают психотропные препараты разных групп.
Восстановление волос после травматичного вмешательства включает в себя применение гормональных мазей, витаминов. Из физиотерапевтических процедур назначают парафиновые компрессы, озокеритовые аппликации. Прописывают криомассаж. 
В домашних условиях, чтобы снизить травматизацию, место патологического воздействия бреют, закрывают специальной одеждой. Эффективно в попытке снизить вероятность аутоэпиляции отвлечение на увлекательное занятие. Установлено: когда больной вовлечен в интересующее его дело, частота деструктивных действий резко снижается.
Трихотилломания относится к тем психическим расстройствам, которые при раннем выявлении и лечении удачно купируются. Проблема состоит в том, что многие больные не осознают этого, мало осведомлены о таком диагнозе. Поэтому за помощью обращаются в запущенной стадии болезни. Такая роковая ошибка грозит человеку потерей эстетического образа, проблемами со здоровьем и распадом личности.
Панариций — инфекционное воспаление мягких тканей пальцев рук и ног. Это весьма распространенная и при этом опасная болезнь. Возникает в результате гнойного процесса, который может возникнуть даже после небольшой травмы, если в ранку попадает инфекция.
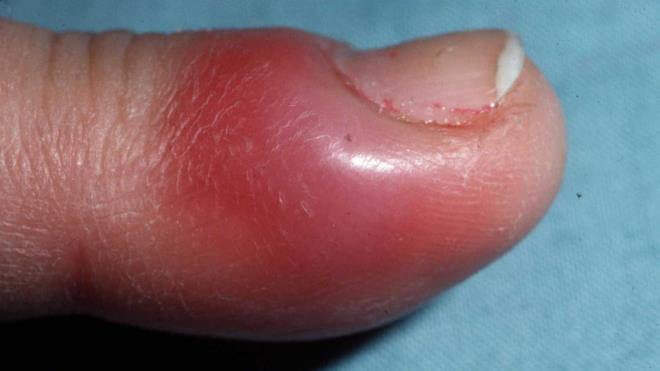
Панариций — инфекционное воспаление мягких тканей пальцев рук и ног. Это весьма распространенная и при этом опасная болезнь. Возникает в результате гнойного процесса, который может возникнуть даже после небольшой травмы, если в ранку попадает инфекция.
Панариций является сложной патологией. В зависимости от тяжести процесса, его лечение длится от двух недель до нескольких месяцев.
Это заболевание невозможно качественно вылечить в домашних условиях. При отсутствии квалифицированной медицинской помощи воспаление продолжит быстро прогрессировать и поражать ткани кисти. А это чревато развитием гангрены, флегмоны предплечья, остеомиелита и тяжелых деформаций пальцев. Вовремя не вылеченные абсцессы часто дают рецидив.
Как возникает панариций
Чтобы запустить патологический процесс, достаточно крошечной раны на пальце — например, от укола или занозы.
Небольшие раны быстро затягиваются, но инфекция остается внутри и продолжает размножаться. При этом организм человека распознает опасность и приступает к выработке фагоцитов (лейкоцитов). Строение соединительной ткани кистей рук специфично — она образует вертикальные фасциальные перегородки. Они идут от надкостницы к коже, разделяя на вертикальные ячейки. Таким образом инфекция удерживается от проникновения на другие участки, но возникают идеальные условия для возникновения абсцесса.
Когда в таких перегородках возникает отек и увеличивается давление в тканях — появляется изматывающая боль. Если панариций не лечат — инфекция прорывается в соседние ячейки, распространяясь на суставы и сухожилия.
Виды панариция
Панариций на пальцах рук встречается чаще, чем на стопах. Он может развиться у человека любого возраста, как у мужчин, так и у женщин. Однако чаще всего болезнь поражает пациентов 20-50 лет. У детей тяжелые формы панарициев диагностируют редко, у них обычно воспаляется только околоногтевой валик (паронихии).
Классификация панарициев:

- Околоногтевая форма или паронихий. Болезненный процесс захватывает край ногтевой пластины, переходит на околоногтевой валик. Причина возникновения такого панариция — микротравмы примыкающих к ногтю тканей, почти незаметные порезы — например, в результате непрофессионально сделанного маникюра.
- Подкожный панариций. Нагноение образуется с обратной стороны травмы, в подкожном гнойном пузыре накапливается экссудат, часто — с кровянистыми примесями. Примечательно, что такой нарыв не болит, человека может беспокоить только незначительное жжение. Кожа вокруг панариция краснеет. Если подкожный пузырь увеличивается в объеме — это значит, что болезнь прогрессирует. Именно эта форма заболевания легче других поддается лечению. Но в силу особенностей строения мягких тканей воспаление быстро распространяется на суставы и сухожилия.
- Подногтевой панариций. Очаг воспаления находится под ногтевой пластиной, в мягких тканях. Инфекцию можно занести при травме ногтя или занозе.
- Костный панариций. В этом случае воспаляется костная ткань пальца. Такое воспаление может возникнуть после глубоких травм и переломов.
- Суставная форма или гнойный артрит. Поражается сустав между фалангами, пальцы приобретают веретенообразную форму и любое движение становится болезненным.
- Комбинированная суставно-костная форма. Воспаление захватывает не только сустав, но и кость.
- Сухожильная форма. Самый сложный и болезненный вид панариция. Кроме кости и сустава воспаление перекидывается на сухожилия, пораженный участок опухает и из-за сильной боли становиться практически невозможно двигать пальцами и конечностью.
Внимание! Выявить подкожный панариций особенно сложно у людей с плотной малочувствительной кожей. Первые признаки воспаления начинают проявляться через 5-7 дней после травмы, когда человек уже почти не обращает внимания на первые неприятные ощущения. Без лечения воспаление захватывает сухожилия, суставы и фаланги приводя к осложненной форме болезни.
Симптомы панариция
Как будет протекать заболевание — зависит от возбудителя, типа воспаления и характера поражений тканей. Однако общие черты у разных типов панариция всё же есть. К ним относятся:
- отечность пальцев на тыльной стороне кисти;
- покраснение и чувство натяжения кожи;
- ограниченность движений, неловкость, скованность;
- неприятные ощущения или боль: от покалывания до резких пульсаций (в зависимости от глубины поражения).
При тяжелой форме панариция пациент будет страдать от высокой температуры, интоксикации, слабости.
Если возбудителем воспаления является стафилококк — яркой клинической картины с болью и повышением температуры может и не быть. В этом опасность такого панариция: при наличии стафилококка процессы распада развиваются очень быстро и развивается некротический очаг. Поэтому будьте внимательны — сильный отек кисти, сопровождающийся слабостью, сонливостью и отсутствием аппетита может свидетельствовать о разрушительной деятельности стафилококка. Срочно обратитесь к врачу!.
В случае, если внутри панариция работает анаэробная флора, рука будет не только отечной, но и багровой или даже синюшной. При этом типе поражения омертвение тканей тоже развивается очень быстро.
Стадии заболевания
Начальная стадия заболевания носит название серозно-инфильтративная. Спустя 2-3 дня после начала поражения она переходит в гнойно-некротическую стадию.
Для серозно-инфильтративной стадии характерны:
- умеренная боль;
- обострение неприятных ощущений, когда кисть опущена вниз;
- покраснение тыльной стороны кисти;
- отек пальцев и кисти;
- пораженный палец с трудом сгибается;
- температура тела колеблется в пределах 37-37,5 градусов;
- удовлетворительное самочувствие.
Когда заболевание переходит в гнойно-некротическую стадию, симптомы выражены ярко:
- пульсирующие или дергающие боли в пораженном пальце;
- пациент вынужден держать кисть приподнятой вверх;
- в центре покрасневших участков кожи просматриваются более бледные пятна;
- вены кисти расширены;
- лихорадка, общая интоксикация;
- в анализе крови высокий показатель СОЭ, повышено число лейкоцитов.
Факторы риска
Воспалительный процесс возникает, если в ранку попадают патогенные микроорганизмы. Ими могут быть:
- золотистый стафилококк;
- бета-гемолитический стрептококк;
- энтероккок;
- кишечная или синегнойная палочка;
- грибковая инфекция.
Нередко причиной воспаления становится комбинация нескольких видов аэробных и анаэробных микроорганизмов.
Открыть ворота инфекции люди могут в силу невнимательности или дурных привычек. Например, к микротравмам может привести привычка грызть ногти или срывать заусенцы, проведение маникюра у недостаточно добросовестного специалиста.
Факторы, при которых нужно быть предельно осторожными и беречь пальцы от микротравм:
- грибковая инфекция:
- дерматоз, осложненный бактериальной и грибковой микрофлорой;
- поражение ногтей в результате псориаза или экземы;
- сахарный диабет (особенно его декомпенсированная форма);
- поражение артерий и вен — оно приводит к нарушению микроциркуляции крови и нарушению трофики тканей;
- прием иммунодепрессанты или глюкокортикоиды;
- пожилой возраст, авитаминозы, истощение. гипопротеинемия;
- частый контакт с едкими химикатами;
- частое пребывание в условиях высокой влажности;
- работа связана с воздействием вибрации;
- синдром Рейно.
Диагностика панариция
Установить диагноз могут травматолог, ортопед и инфекционист. После осмотра и сбора данных анамнеза врач назначит:
- клинический анализ мочи;
- клинический анализ крови;
- бактериологический посев с пораженного участка:
- рентгенография.
Чтобы уточнить форму и локализацию воспаления, врач аккуратно пропальпирует больное место пуговчатым зондом.
Поскольку суставной панариций выявить сложнее — может возникнуть необходимость сделать сравнительные рентгенограммы одноименного пальца на правой и левой руках. По результатам обследования врач примет решение как лечить панариций.
Лечение панариция

Если пациент своевременно обратился за медицинской помощью, панариций может быть успешно вылечен при помощи консервативных методов лечения: местного и системного применения антибиотиков, анальгетиков, УВЧ терапии, электрофореза. Главное — обеспечить рассасывание инфильтрата.
На этой стадии лечения эффективны дополнительные процедуры: ванночки с солевым раствором или компрессы на место воспаления, применение ихтиоловой мази или мази Вишневского. В зависимости от площади поражения можно использовать мази и лосьоны с антибиотиками, антисептики, аппликации с димексидом.
Чтобы снять боль, вам предложат нестероидные противовоспалительные препараты.
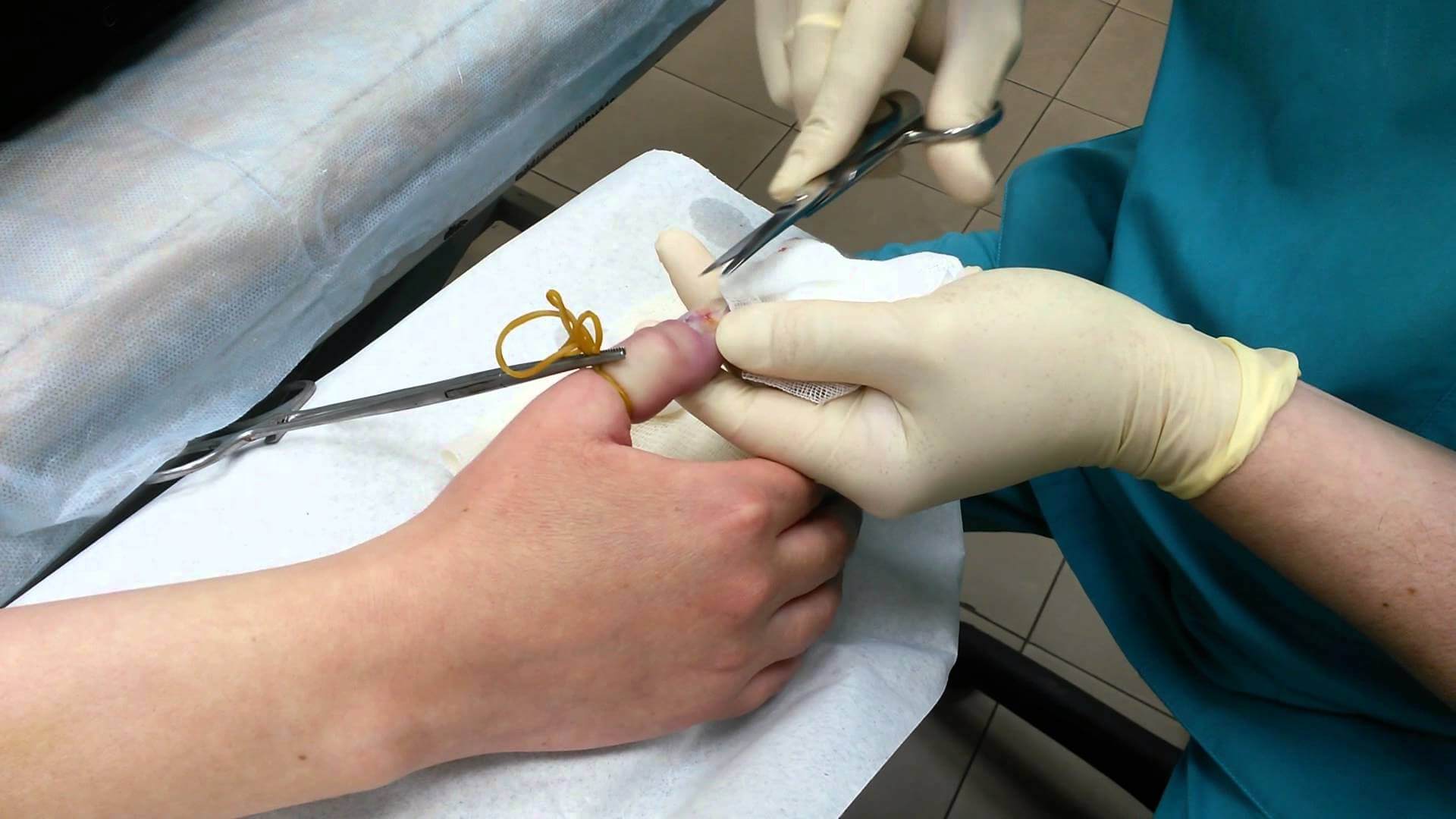
В случае, если воспаление переросло в гнойно-некротическое, наболевшую полость необходимо своевременно вскрыть, дренировать и промывать антисептическими растворами. На время интенсивного лечения на палец будет наложена повязка и лонгета. Скорее всего, врач назначит курс антибактериальных препаратов — в зависимости от результатов анализа на чувствительность к тому или другому виду антибиотиков.
Профилактика
Появление панариция предупредить не сложно. Для этого важно соблюдать следующие правила:
- при работе надевать защитные перчатки;
- соблюдать технику безопасности на работе и в быту;
- незамедлительно обрабатывать антисептиками любые повреждения кожи - в том числе уколы заноз и заусенцы;
- заклеивать травмированные участки защитным пластырем.
- следить, чтобы инструменты для маникюра были стерильны;
- избегать длительного воздействия воды — она ослабляет защитные качества кожи.

Трихотилломании – это психологическое заболевание, при котором человек сам удаляет себе часть волосяного покрова (попросту вырывает волосы на голове и лобковой части, ресницы и брови). Заболевание встречается у 1% населения планеты. Несмотря на то, что заболевание не слишком распространено, о нём всё чаще начинают рассказывать в СМИ или в кино. Это помогает объяснить природу заболевания широкому кругу людей.
Симптомы трихотилломании
Симптомы трихотилломании заметны невооружённым взглядом. Человек сам вырывает себе волосы на голове, в лобковой части, ресницы и брови. На начальной стадии выпадает небольшое количество волос, в дальнейшем очаги будут увеличиваться в зависимости от запущенности заболевания.
Как правило, волосы на голове человек накручивает на палец, а затем вырывает, ресницы и брови удаляет с помощью щипцов или других приборов.
Больные вырывают волосы во время стресса (даже самого незначительного), а также во время выполнения каких-то монотонных действий (просмотр телевизора, чтение книги, разговор по телефону и прочее).
Кожа на повреждённых участках полностью здорова, без покраснений. Тем не менее, бывают случаи, когда пациент расчёсывает участки кожи до крови.
В 10% случаев пациенты съедают вырванные волосы, а также грызут ногти. Это приводит к нарушениям в работе кишечно-желудочного тракта, появлению трихобезоаров в желудке (камней из волос), проблемам с зубами. Также осложнениями заболевания считаются воспаления кожи и глаз, вызванные попаданием инфекции.
Причины трихотилломании
Природа трихотилломании сегодня до конца не изучена. Как правило, причины трихотилломании связаны с психическими расстройствами (неврозы, шизофрения, стрессы, депрессия, обсессивно-компульсивное расстройство), тем не менее, оно также может быть следствием нехватки йода и меди, недостаточным количеством витаминов, травмой головы или контузией, заболеванием щитовидной железы, аллергией на препараты или хронического тонзиллита.
Вырывая волосы, пациенты стараются придушить душевную боль физической. Часто они отрицают наличие проблемы.
В психиатрической клинике «Спасение» работают профессионалы, которые смогут правильно определить причину заболевания, что позволит быстрее решить проблему.
Не так давно учёные доказали, что у людей, которые страдают этим заболеванием, присутствует повреждённый ген. Это явление ещё плохо изучено, поэтому давать оценки сложно. Заболевание часто имеет наследственный характер, что подтверждает теорию.
Трихотилломания у взрослых
Трихотилломания у взрослых имеет более выраженный характер. Часто на начальных стадиях заболевания взрослые стараются скрыть проблему с помощью париков, косметических средств, татуажа бровей и т.д.. Из-за этого выявить заболевание сразу бывает сложно, что приводит к осложнению лечения.
Женщины страдают трихотилломанией почти в 2 раза чаще, чем мужчины. Во многом это связано с тем, что женщины больше уделяют внимание своей внешности.
Иногда заболевание начинается с вырывания седых волосков. Некоторые пациенты жалуются, что голова начинает чесаться и после вырывания седого волоса, зуб прекращается.
Трихотилломания у подростков
Трихотилломания у подростков может быть связана с гормональной перестройкой в организме или с психологическими расстройствами. В этом возрасте человек очень резко реагирует на происходящее, поэтому проблемы в семье, частые ссоры родителей или их безразличие к проблемам ребёнка, насмешки сверстников и проблемы с социализацией приводят к ухудшению состояния.
Подростки, страдающие трихотилломанией, стараются избегать контактов с людьми, большую часть времени проводят в одиночестве.
Задача родителей заключается в том, чтобы найти общий язык с ребёнком, перестать критиковать по мелочам, помочь ему социализироваться и решить психологические проблемы.
Если проблемы связаны с гормональной перестройкой, то медикаментозные средства могут быть эффективны. Их назначает врач после консультации эндокринолога и сдачи всех необходимых анализов.
Трихотилломания у детей
Трихотилломания у детей, как правило, имеет менее сложный характер. Чаще всего заболеванию подвержены дети в возрасте от 2 до 6 лет. Оно связано с проблемами внутри семьи, постоянными ссорами между родителями, слишком строгим воспитанием или нехваткой витаминов.
Если устранить негативный фактор, то заболевание быстро проходит. Детская психика восстанавливается быстрее, чем у взрослых.
Лечение трихотилломании
Лечение трихотилломании начинается с диагностических мер: нужно исключить возможность грибковых заболеваний и сифилиса. Также пациенту нужно сдать общий анализ крови и мочи, чтобы доктор оценил общее состояние организма.
На этом этапе доктор опрашивает пациента и его близких, выясняет схему питания пациента, его привычки. Также обязательно нужно пройти консультацию у дерматолога, невропатолога и эндокринолога. Это позволит выявить сопутствующие заболевания. Если пациент съедает свои волосы, то также может быть назначена консультация у гастроэнтеролога.
На начальном этапе очень важно определить причину заболевания. От этого зависит 60% успеха лечения.
Из-за того, что природа заболевания ещё плохо изучена, его лечат с помощью тех же средств, что и при других психологических заболеваниях – успокоительными и антидепрессантами. Также используется рентгенотерапия для стимуляции корешков спинного мозга. Медикаментозное лечение у детей не эффективно.
Доктор обязательно прописывает диету, насыщенную йодом и медью, витамином А, назначает витаминно-минеральные комплексы.
Больным полностью сбривают волосы на голове и лобке, удаляют ресницы и брови. Такие меры имеют кратковременный эффект (пока волосы не отрастут), но за это время можно оказать психологическую поддержку больному и устранить причины заболевания. Также доктора приписывают ношение специального головного убора, который делает невозможным вырывание волос.
Огромное внимание уделяется оказанию психологической поддержки. С пациентами работают психологи как индивидуально, так и на групповых занятиях. Кроме того, активно используется гипноз и когнитивно-поведенческая психотерапия. Они бывают очень эффективными.
Общая терапия также предусматривает лечение глазных или кожных заболеваний, которые появились в следствии трихотилломании.
Лечение трихотилломании в домашних условиях
Лечение трихотилломании в домашних условия бывает эффективным только в том случае, когда удалось полностью устранить причину стресса. Наиболее эффективным считается лечение, при котором пациент прошёл курс психотерапии в лечебном заведении, а затем вернулся домой, где продолжил лечение. Как известно, дома и стены лечат, условия лучше, чем в больнице.
Что касается трихотилломании у детей и подростков, то заболевание достаточно быстро проходит как только родители смогу договориться между собой и пересмотрят свои взгляды на воспитание ребёнка.
Лечащий врач продолжает консультировать больного и его близких по вопросам лечения, и, если случается рецидив, то нужно сразу доставить больного в учреждение.
Отзывы о лечении трихотилломании
Отзывы о лечении трихотилломании в психиатрической клинике "Спасение" только положительные. Здесь работают настоящие профессионалы с большим опытом работы, которые умеют справляться даже с самой сложной проблемой. Они найдут бережный подход к каждому пациенту, сделают пребывание в центре приятнее и комфортнее. Доктора работают не только с пациентом, но и с его близкими, что позволяет устранить причину заболевания.
Центр находится вдали от шумного города в экологически чистом районе. Это позволяет пациентам наслаждаться природой, прогуливаться по территории центра.
Сам центр имеет всё необходимое оборудование и медикаменты для лечения многих психологических заболеваний.
Явным преимуществом центра являются хорошие условия для проживания. В корпусах сделан ремонт, все палаты оборудованы всем необходимым.
Лечение в центре ведётся анонимно, что не скажется негативно на репутации пациента. После завершения лечения работники центра помогут человеку социализироваться и даже устроиться на работу.
Круглосуточные бесплатные консультации
Мы будем рады ответить на все Ваши вопросы!
Частная клиника «Спасение» уже 19 лет осуществляет эффективное лечение различных психиатрических заболеваний и расстройств. Психиатрия – сложная область медицины, требующая от врачей максимума знаний и умений. Поэтому все сотрудники нашей клиники – высокопрофессиональные, квалифицированные и опытные специалисты.
Когда обращаться за помощью?
Вы заметили, что Ваш родственник (бабушка, дедушка, мама или папа) не помнит элементарных вещей, забывает даты, названия предметов или даже не узнает людей? Это явно указывает на некое расстройство психики или психическое заболевание. Самолечение в таком случае не эффективно и даже опасно. Таблетки и лекарства, принимаемые самостоятельно, без назначения врача, в лучшем случае на время облегчат состояние больного и снимут симптомы. В худшем – нанесут здоровью человека непоправимый вред и приведут к необратимым последствиям. Народное лечение на дому также не способно принести желаемых результатов, ни одно народное средство не поможет при психических заболеваниях. Прибегнув к ним, Вы лишь потеряете драгоценное время, которое так важно, когда у человека нарушение психики.
Если у Вашего родственника плохая память, полная потеря памяти, иные признаки, явно указывающие на психическое расстройство или тяжелую болезнь – не медлите, обращайтесь в частную психиатрическую клинику «Спасение».
Почему выбирают именно нас?
В клинике «Спасение» успешно лечатся страхи, фобии, стресс, расстройство памяти, психопатия. Мы оказываем помощь при онкологии, осуществляем уход за больными после инсульта, стационарное лечение пожилых, престарелых пациентов, лечение рака. Не отказываемся от больного, даже если у него последняя стадия заболевания.
Многие государственные учреждения не желают браться за пациентов в возрасте за 50-60 лет. Мы помогаем каждому обратившемуся и охотно осуществляем лечение после 50-60-70 лет. Для этого у нас есть все необходимое:
- пансионат;
- дом престарелых;
- лежачий хоспис;
- профессиональные сиделки;
- санаторий.
Старческий возраст – не причина пускать болезнь на самотек! Комплексная терапия и реабилитация дает все шансы на восстановление основных физических и мыслительных функций у подавляющего большинства пациентов и значительно увеличивает продолжительность жизни.
Наши специалисты применяют в работе современные способы диагностики и лечения, самые эффективные и безопасные лекарственные препараты, гипноз. При необходимости осуществляется выезд на дом, где врачами:
- проводится первичный осмотр;
- выясняются причины психического расстройства;
- ставится предварительный диагноз;
- снимается острый приступ или похмельный синдром;
- в тяжелых случаях возможно принудительное помещение больного в стационар – реабилитационный центр закрытого типа.
Лечение в нашей клинике стоит недорого. Первая консультация проводится бесплатно. Цены на все услуги полностью открытые, в них заранее включена стоимость всех процедур.
Родственники больных часто обращаются с вопросами: «Подскажите что такое психическое расстройство?», «Посоветуйте как помочь человеку с тяжелой болезнью?», «Сколько с ней живут и как продлить отведенное время?» Подробную консультацию Вы получите в частной клинике «Спасение»!
Мы оказываем реальную помощь и успешно лечим любые психические заболевания!
Проконсультируйтесь у специалиста!
Мы будем рады ответить на все Ваши вопросы!
Девушки и женщины, тщательно следящие за своим внешним видом, неоднократно задаются вопросом «Почему растут волосы на пальцах рук и на руках?». Ответ на данный вопрос довольно таки прост. Именно из нашей статьи Вы сегодня и узнаете почему растут волосы на руках у девушек, почему растут волосы на пальцах, а также какое значение имеют волосы на пальцах рук с точки зрения науки хиромантии.
Растут волосы на пальцах рук: причины
В медицине существует два объяснения данному явлению. К данным понятиям относят гирсутизм и гипертрихоз, которыми и объясняется присутствие нежелательной растительности на руках. Далее мы попытается охарактеризовать эти заболевания более простыми и доступными словами.
Гирсутизм, как и гипертрихоз, способен проявляться у женщин, страдающих избыточным количеством в крови мужского полового гормона – тестостерона. При наличии такого отклонения, волосы на тех участках женского тела, где им расти в принципе не положено (волосы на руках, волосы на пальцах рук, внизу живота, на ногах, волосы под глазами, на груди и спине, волосы на сосках, на подбородке, волосы на попе и над верхней губой), могут расти чрезмерно длинными, темными и жесткими.
Гипертрихоз – это как врожденное заболевание, возникшее в результате генетической предрасположенности, так и результат серьезных гормональных нарушений в работе женской репродуктивной системы. При постановлении диагноза о том, являются ли волосы на пальцах рук симптомом гипертрихоза, обязательно нужно учитывать возрастную категорию, к которой относится женщина, а также ее национальность.
Если растут волосы на пальцах рук, то причина чаще всего скрывается в нарушениях работы щитовидки, а также в отклонениях от нормы в функционировании секреторных желез: надпочечников, гипофиза и яичников. Помимо этого, первопричиной изменений могут послужить и возрастные изменения, имеется в виду приход климакса, или беременность, с наступлением которых в женском организме происходит кардинальная гормональная перестройка.
Кроме вышесказанного, обратите свое внимание на следующую причину, которая возможно именно в Вашем случае и привела к такому неприятному явлению, как усиленный рост волос на пальцах рук. Может быть у Вас резко начали расти волосы на пальцах, потому что Вы принимаете гормональные контрацептивы? Если да, тогда будьте уверенны, что именно гормональные таблетки привели к такому побочному эффекту.
Волосы на пальцах рук: как удалить?
Милые женщины, волоски на пальцах рук есть у каждой из вас. Просто у кого-то они более тонкие, светлые, а у кого-то потемнее и пожестче. Удалять волосы на пальцах рук при помощи эпиляции или депиляции не бойтесь. От этого их точно не станет больше, потому как все это зависит от количества волосяных луковиц, находящихся в данном участке кожи.
Если же желание брить волосы на пальцах у Вас отсутствует, тогда можно осветлить их с помощью аптечного раствора перекиси водорода. После данной процедуры волосы на пальцах рук станут более светлее и не так заметны для окружающих.
Но лучше всего бороться не с симптомом, а именно с причиной, которая и привела к сильному росту волос на пальцах рук. Точнее – обратитесь к врачу, сдайте необходимые анализы на содержание тестостерона и других половых гормонов в крови, пройдите УЗИ-обследование яичников, надпочечников, щитовидки и других органов. Только после получения анализов и визуального осмотра врачом гинекологом-эндокринологом можно будет говорить о постановке верного диагноза и о методах медикаментозного лечения, с помощью которого Вам удастся выровнять свой гормональный фон.
Будьте внимательны к своему здоровью и сигналам, которые Вам посылает организм, ведь многие изменения в нашем организме связанны именно с нашими внутренними заболеваниями. Как только баланс гормонов восстановиться, проблема исчезнет сама по себе.
Волосы на пальцах рук: что говорит хиромантия
Волосы на пальцах рук в хиромантии – это одно из обозначений, которые помогут Вам разгадай чей-то характер, а также пригодиться Вам, если Вы вполне намерены раскрыть человеческую индивидуальность.
Обильное количество волос на пальцах указывает на возможное присутствие в характере обладательницы нестабильности в эмоциональном и душевном состоянии, а также легкой вспыльчивости.
Волосы на пальцах рук не прикрываются одеждой от внешнего воздействия слияния энергетик, поэтому если растут волосы на пальцах рук чрезмерно сильно, это указывает на большой жизненный потенциал.
Волосы на пальцах рук у женщин в сегодняшнем мире можно встретить довольно таки редко, но все же если подобная растительность присутствует, то это указывает на мужественный характер, силу духа и воли, даже не смотря на хрупкую внешность.
Отсутствие волос на пальцах рук женщин и девушек – это совершенно нормальное явление для славянок. И это совершенно не указывает на моральную слабость или инфантильность.
Волосы на пальцах рук рыжего цвета признак легкой возбудимости женщины. Этот цвет очень часто встречается на женских пальчиках, что свидетельствует о вспыльчивом темпераменте, склонности вступать в склоки и споры, провоцировать окружающих.
а) Пример из истории болезни. Женщина-афроамериканка обратилась к врачу по поводу темной полосы на ногте указательного пальца, возникшей у нее около года назад). Темный цвет образования и отсутствие меланонихии на других пальцах вызывают тревогу. Была выполнена биопсия матрицы ногтя, в результате которой выявлен доброкачественный невус.
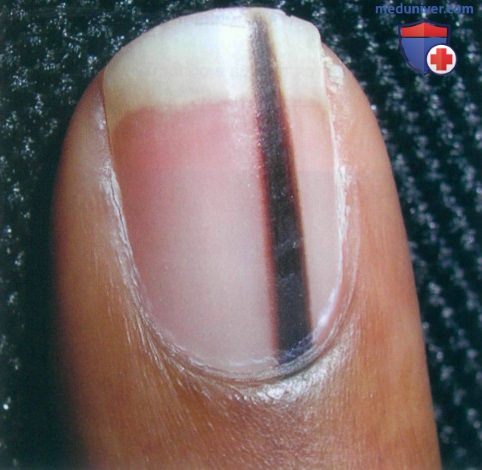
Продольная меланонихия - одиночная темная полоса пигмента на ногте, которая начинается в области матрицы и распространяется до верхушки ногтя. Такая картина может указывать на меланому. У представленной молодой женщины при гистологическом исследовании биоптата был выявлен доброкачественный невус
б) Распространенность (эпидемиология). Продольная меланонихия (ПМ) наиболее часто встречается у лиц с темным цветом кожи. Она наблюдается у 77% афроамериканцев старше 20 лет и почти у всех лиц афроамериканского происхождения старше 50 лет. Продольная меланонихия (ПМ) отмечается также у 10-20% японцев. Она распространена среди латиноамериканцев и других групп населения с темным цветом кожи. Продольная меланонихия (ПМ) является нетипичной для людей со светлой кожей и отмечается только примерно у 1% белых европейцев.
Меланома является седьмой по частоте причиной рака в нашей стране. Подногтевая меланома относительно редкая опухоль, заболеваемость составляет 0,7-3,5% от всех случаев меланомы в общей популяции.
в) Этиология (причины), патогенез (патология):
• Продольная меланонихия (ИМ) представлена продольной пигментированной полосой на ногтевой пластинке. Полоса может наблюдаться на одном или нескольких ногтях и, как правило, варьирует по цвету (от светло-коричневого до черного), ширине (чаще 2-4 мм) и четкости границ.
• Продольная меланонихия (ПМ) развивается в матрице ногтя и обусловлена повышенным скоплением меланина в ногтевой пластинке. Такое скопление может быть результатом повышенного синтеза меланина или увеличения общего количества меланоцитов. Пигмент, локализованный в пределах дорсальной половины ногтевой пластинки, происходит из проксимальной части матрицы, а пигмент, локализованный в ее вентральной части, образуется в ее дистальном отделе. Чтобы установить дорсальное или вентральное расположение пигмента, необходимо исследовать дистальный край ногтя в профиль.
• Продольная меланонихия (ПМ) может вызывать хроническая травма, особенно больших пальцев ног.
• Воспалительные изменения, сопровождающие кожные заболевания и поражающие ногтевой аппарат, такие как псориаз, плоский лишай, амилоидоз и ограниченная склеродермия, редко бывают причиной продольной меланонихии (ПМ).
• При однократной биопсии очага продольной меланонихии (ПМ) доброкачественная меланоцитарная гиперплазия (лентиго) выявляется в 9% случаев у взрослых и в 30% случаев у детей.
• Невусы наблюдаются в 12% случаев продольной меланонихии (ПМ) у взрослых и почти в 50% случаев у детей. Коричнево-черная окраска отмечается в 2/3 случаев и околоногтевая пигментация (доброкачественный псевдопризнак Гетчинсона) в 1/3 случаев.
• Некоторые лекарственные средства могут явиться причиной продольной меланонихии (ПМ), особенно химиотерапевтические и антималярийные препараты (мепакрин, амодиаквин, хлорохин).
• У пациентов с продольной меланонихией (ПМ) всегда следует подозревать диагноз подногтевой меланомы. Часто очень сложно дифференцировать доброкачественное очаговое поражение от злокачественного. Оба типа очагов обычно возникают на большом или указательном пальцах рук и чаще всего наблюдаются у темнокожих пациентов. Если причина продольной мелапопихии точно неизвестна, у взрослых должна выполняться биопсия. Распространение пигментации на кожу, окружающую ногтевую пластинку, с вовлечением ногтевых валиков и кончиков пальцев называется признаком Гетчинсона, который является важным индикатором меланомы ногтя.
• Псевдопризнак Гетчинсона характеризуется темным пигментом вокруг проксимального ногтевого вали ка и является вторичным по отношению к доброкачественным состояниям, таким как расовый меланоз. Другие причины псевдопризнака Гетчинсона - прозрачная кутикула, ниже которой заметен пигмент продольной меланонихии (ПМ). При травме и пигментации, индуциро ванной лекарственными препаратами, также может наблюдаться псевдопризнак Гетчинсона.
• Подногтевая меланома возникает на кистях в 45-60% случаев и чаще всего наблюдается на большом пальце руки. На ноге подногтевая меланома также обычно встречается на большом пальце. Средний возраст па момент установления диагноза подногтевой меланомы обычно 55-65 лет. Заболевание примерно с одинаковой частотой наблюдается у мужчин и женщин.
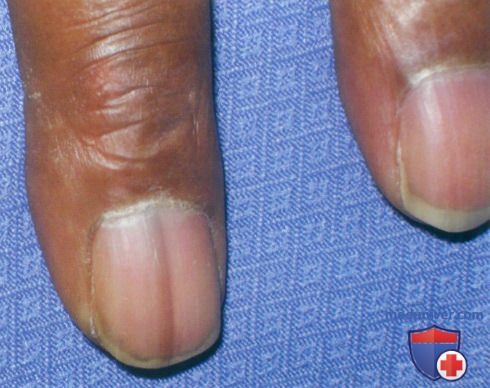
Крупный план продольной меланонихии на одном пальце. Обратите внимание на прозрачный цвет полосы 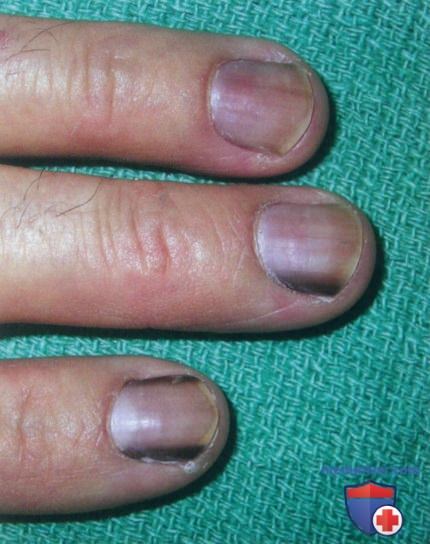
Вторичная меланонихия вследствие химиотерапии по поводу рака полового члена с метастазами 
Прогрессирующая акролентигинозная меланома ногтевой пластинки большого пальца руки. Обратите внимание на гиперпигментацию в центре вентрального валика (признак Гетчинсона), которая является выраженным проявлением меланомы
г) Клиника и постановка диагноза:
• Распределение: наиболее часто при продольной меланонихии (ПМ) и меланоме поражаются пальцы, участвующие в захвате (большой, указательный и средний), однако указанные патологические изменения можно обнаружить на любом пальце рук или ног.
• Существует мнемоническая аббревиатура ABCDEF, описывающая подногтевую меланому:
- «А» обозначает возраст (age) с пиком заболеваемости между пятым и седьмым десятилетием жизни, а также наименование этнических групп (афроамериканцы, лица азиатского происхождения и корен ные американцы, т.е. индейцы), на представителей которых приходится одна треть случаев подногтевой меланомы.
- «В» обозначает цвет, коричневый или черный (brown, black), и ширину (breadth) от 3 мм и более.
- «С» указывает па изменение пигментации (coloration) ногтевой полосы или отсутствие изменения (change) после адекватного лечения.
- «D» обозначает палец (digit) как наиболее частая область поражения.
- «Е» означает распространение (extension) пигмента на проксимальный и/или латеральный ногтевой валик (признак Гетчинсона).
- «F» указывает на семейный (family) или личный анамнез диспластического невуса или меланомы.
• Биопсия ногтевой матрицы позволяет установить точную причину пигментации ногтя. Пациенты с темным цветом кожи и прозрачными очагами продольной меланонихии (ПМ) на нескольких ногтях обычно нуждаются только в наблюдении. У лиц со светлой кожей при наличии одиночной темной полоски на ногте необходима биопсия. Выполняется 3-мм трепанобиопсия самого темного участка пигментированной полосы в пределах ногтевой матрицы. Гистологический диагноз атипичной меланоцитарной гиперплазии неизбежно влечет за собой полное удаление очага.

Акральная лентигинозная меланома, возникшая после травмы большого пальца руки, что послужило причиной задержки диагноза 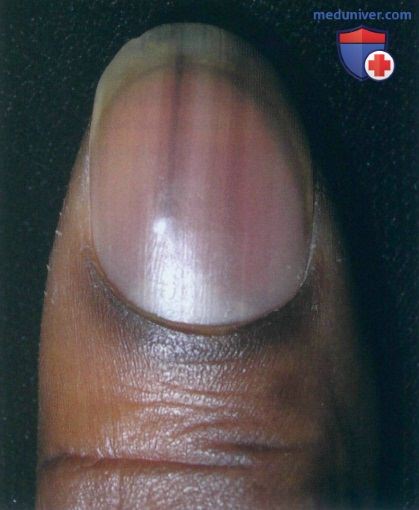
Доброкачественная ПМ у темнокожей женщины с псевдопризнаком Гетчинсона (темный пигмент вокруг проксимального ногтевого валика, вторичный по отношению к расовому меланозу) 
А. Проксимальный ногтевой валик отводится для проведения биопсии ногтевой матрицы у молодого мужчины с впервые возникшей продольной меланонихией. 3-мм трепан устанавливается возле начала темной полосы на дистальной части матрицы.
Б. 3-мм трепан с биопсийным материалом для гистологического исследования, по данным которого продольная меланонихия была вызвана меланоцитарной гиперплазией
д) Дифференциальная диагностика подногтевой меланонихии и меланомы:
• Пигментированные очаги на ногтевом ложе обычно не являются причиной подногтевой меланонихии и видны сквозь ноготь в виде пятна серовато-коричневого или черного цвета.
• Подногтевую гематому можно принять за подногтевую меланонихию, однако зона пигментации смещается по мере роста ногтевой пластинки, при этом видна ее проксимальная граница, повторяющая форму лунулы. Отверстие в ногтевой пластинке позволяет увидеть подлежащее ногтевое ложе и убедиться в причине изменения окраски.

е) Лечение подногтевой меланонихии и меланомы:
• Пациенты с доброкачественной подногтевой меланонихией не нуждаются в лечении.
• При первичной подногтевой меланоме необходима ампутация на уровне межфалангового сустава при поражении большого пальца, дистальных межфаланговых суставов при поражении остальных пальцев рук или плюснефаланговых суставов при поражении пальцев ног. При меланоме in situ возможно полное удаление ногтевого аппарата с сохранением пальца. Лимфаденэктомия регионарных лимфатических узлов помогает установить стадию заболевания.
• При метастазах в лимфоузлах или внутренних органах рекомендуется химиотерапия, которую можно провести как у нас в стране, так и за рубежом - мульти виза для лечения в Германии вполне доступна для многих слоев населения. Пятилетняя выживаемость составляет примерно 74% при I стадии и 40% при II стадии заболевания. Факторами, влияющими на прогноз, являются стадия при постановке диагноза, уровень инвазии по Кларку, расовая принадлежность (афроамериканцы) и изъязвление.
ж) Наблюдение пациента врачом. Поскольку продольная меланонихия может указывать на недиагностированную меланому ногтевого аппарата, крайне важно регулярное наблюдение. Пациент должен сообщать о любых быстрых изменениях пигментации ногтевой пластинки или ногтевых валиков, при этом ему настоятельно рекомендуется биопсия.
з) Список использованной литературы:
1. Baran R, Kechjijian Р. Longitudinal melanonychia (melanonychia striata): Diagnosis and management. J Am Acad Dermatol. 1989;21:1165-1175.
2. Finley RK, Driscoll DL, Blumenson LE, Karakousis CP. Subungual melanoma:An eighteen year review. Surgery. 1994;116:96-100.
3. Goettmann-Bonvallot S, Andre J, Belaich S, Longitudinal melanonychia in children: A clinical and histopathologic study of 40 cases. J Am Acad Dermatol. 1999;41:17-22.
4. Papachristou DN, Fortner, JG. Melanoma arising under the nail. J Surg Oncol. 1982;21:219-22.
5. Mikhail GR. Hutchinson’s sign. J Dermatol Surg Oncol. 1986; 12: 519-21.
6. Baran R, Perrin C. Linear melanonychia due to subungual keratosis of the nail bed: Report of two cases. Br J Dermatol. 1999;140:730-733.
7. Moehrle M, Metzger S, Schippert W, Garbe C, Rassner G, Breuninger H. «Functional» surgery in subungual melanoma. Dermatol Surg. 2003; 29(4):366-374.
8. O’Leary JA, Berend KR, Johnson JL, Levin LS, Seigler HF. Subungual melanoma: A review of 93 cases with identification of prognostic variables. Clin Orthop Relat Res. 2000;378:206-212.
Редактор: Искандер Милевски. Дата обновления публикации: 8.4.2021
- Вернуться в оглавление раздела "дерматология"
Читайте также:

