Почему у грудничка красные брови
Опубликовано: 14.05.2024
Меня попросили написать про себорейный дерматит: откуда берется эта напасть и что с ней делать. Однако, готовя материал, я обнаружил, что даже в учебниках для врачей излагаются устаревшие взгляды на проблему. Поэтому я охотно выполняю пожелание читателей, попутно излагая современный взгляд на причины заболевания. Сегодня этиология (причина) себорейного дерматита уже установлена — есть конкретный возбудитель.
Как это выглядит?
Заболевание проявляет себя красными, с желтоватым оттенком, шелушащимися пятнами и узелками. Чаще они имеют «сальный» вид, лоснятся. Могут покрываться желтыми (а в случае развития осложнений — и другого цвета) корочками, мокнутием, трещинами. Высыпания имеют довольно четкие границы, склонны формировать кольцевидные фигуры.
Чаще всего проявления себорейного дерматита располагаются на волосистой части головы, коже лица (носогубный треугольник, особенно крылья носа, щёки, брови), в складках, области мечевидного отростка грудины.
Зуд, которым очень часто сопровождается себорейный дерматит, иногда становится мучительным. Пациенты, даже скрупулезно соблюдающие гигиену, в силу болезни могут выглядеть неопрятно, «засаленно» (себорея в переводе и означает салотечение).
При поражении волосистой части головы могут выпадать волосы, а зона покраснения, выходя за пределы линии волос, формирует так называемую «себорейную корону» (у деток — «себорейный чепчик»).
Причина — грибок
Причиной являются грибы рода Malassezia, о которых я уже рассказывал в теме как лечить лишай. Кроме лишая они могут вызывать питириаз волосистой части головы (то, что в народе называют перхотью), ну и себорейный дерматит.
Собственно, шелушение головы и есть самый частый признак поражения кожи и волос этим грибом (другие причины шелушения, такие как, например, псориаз, или иные патологии кожи встречаются существенно реже).
Шелушение может быть разной степени выраженности — от чешуек, которые никак не не беспокоят человека, до выраженного поражения кожи с зудом.
Обычно такие пациенты не обращаются к врачу, предпочитая пользоваться противоперхотными шампунями, о которых знают из рекламы. И совершенно напрасно — когда условия становятся более благоприятными для гриба, у них развивается серьезный дерматит со всеми вышеперечисленными прелестями.
Триггеры себорейного дерматита
Шел по дороге слепец, споткнулся о камень и упал.
Упал он потому, что был слеп,
ну а все-таки причиной был камень.
Г. Сенкевич «Крестоносцы»
Раньше, до установления роли грибов рода Malassezia, нижеперечисленные факторы считались причинами развития себорейного дерматита. Однако они всего лишь способствуют, создают условия для его развития:
- энодокринопатии (сахарный диабет, нарушение толерантности к глюкозе, нарушение обмена половых гормонов и т. п.);
- физиологические изменения гормонального фона (во время беременности или на фоне пубертатного гормонального всплеска);
- болезни желудочно-кишечного тракта;
- наследственная предрасположенность;
- повышенная потливость;
- стрессы.
Часто развивается и тяжело протекает себорейный дерматит у пациентов с иммунодефицитами, особенно у ВИЧ-инфицированных и болеющих СПИДом (проявления себорейного дерматита регистрируют примерно у 30 % ВИЧ-позитивных и у 80 % больных СПИДом, причем в последнем варианте бывают особо тяжелые формы).
Что нужно делать?
Нужно идти к дерматологу. Несмотря на то что себорейный дерматит — заболевание довольно частое, состояния, похожие на него, тоже встречаются, и они могут быть именно у вас.
Псориаз, различные генодерматозы, грибковые поражения другими грибами, дефицит витаминов или других веществ… Многие болезни маскируются под себорейный дерматит, а неправильное лечение — путь к осложнениям.
Внимание! Важно! Если до визита к врачу вы пользовались шампунями с противоперхотным компонентом и/или любыми мазями или спреями, следует прекратить это делать дней за 5–7 до визита. Перед самим визитом за 1 день не мыть голову! Это нужно для того, чтобы доктор мог правильно оценить клиническую картину, взять необходимые анализы и назначить правильное лечение.
Профилактика заболевания
В период ремиссии себорейного дерматита рекомендовано употреблять шампуни с антимикотиками, а также пиритионом цинка, дегтем, дисульфидом селена.
Моя практика показывает, что оптимальным является сочетание нескольких действующих веществ, при этом антимикотики (наиболее часто в этой роли выступает кетоконазол) пусть вам назначит врач, сами не экспериментируйте.
Лично я рекомендую своим пациентам шампуни и пасты с дисульфидом селена. К этому компоненту практически не вырабатывается грибковая устойчивость (по сравнению с теми же антимикотиками), и стóят такие препараты недорого. К недостаткам следует отнести незначительный запах серы.
Кроме того, необходимо обследоваться на те болезни, которые могут провоцировать обострения дерматоза (список выше), и соответственно реорганизовать свою диету и образ жизни.
Пациентам не рекомендованы для соприкосновения с телом ткани, содержащие шерсть и синтетику. А разрешенные х/б и лен следует ежедневно проглаживать горячим утюгом. То же по возможности должно касаться и головных уборов. И, кстати, не пользуйтесь чужими головными уборами, даже «примеряя в шутку», — тот грибок, который у кого-то вызовет лишь легкое шелушение, у человека, склонного к себорейному дерматиту, спровоцирует жуткое обострение.
Если вы замечаете, что обострения связаны с нервно-психическим перенапряжением, следует подумать о приеме успокоительных (лучше согласовать с врачом).
К сожалению, если вы склонны к развитию себорейного дерматита, говорить про «излечение раз и навсегда», увы, не приходится. Однако меры профилактики позволят побыть в межрецидивном периоде дольше, а течение обострений сделают менее тяжелым.
Крепкого здоровья!
Товары по теме: [product](кетоконазол), [product](шампунь дегтярный), [product](сульсен)

Есть 10 тревожных знаков младенцев, при которых нужно немедленно обратиться к врачу, об этом важно помнить!
Любое недомогание младенца — повод показать его врачу. Во всем, что касается здоровья грудничка, лучше перестраховаться. Рассмотрим наиболее опасные симптомы
Температура. В рекламных роликах встревоженным родителям обычно рекомендуется дать малышу жаропонижающее лекарство, и улыбающееся дитя тут же заснет! Однако простуда или грипп за пару часов не проходят, а недолеченные — грозят осложнениями. Пострадать могут сердце, почки, головной мозг… Рисковать здоровьем грудничка не стоит! Если поднялась температура, необходима консультация педиатра или вызов бригады «скорой медицинской помощи»!
Озноб у детей старше 3 лет — признак быстрого повышения температуры до 39−40°, а у младенцев — это еще и предупреждение о приближающихся судорогах, которые так называют фебрильными, то есть возникающими на фоне лихорадки. Необходимо вызывать скорую, а до ее приезда дать ребенку два детских средства в возрастной дозе, указанной на упаковке: во первых, жаропонижающее, а во-вторых, десенсибилизирующее (против аллергии).
Вздрагивания без видимой причины на первом году, особенно, если они накатывают волной (от 2−3 до 5−6 раз подряд), быстро следуя друг за другом .Обратите внимание: плохо, если грудничок вздрагивает сериями среди ночи, а вот те же самые симптомы в момент засыпания и при пробуждении — не в счет. Просто в начале и конце сна отдельные группы мышц неравномерно расслабляются, отсюда такой эффект.
Закатились глазки. В любом возрасте это симптом эпилепсии, но только не в период новорожденности: в первый месяц закатывание глаз — нормальное явление, если в остальном ребенок здоров. В начале сна у него немного повышается тонус мышц, приподнимающих веки, поэтому они не смыкаются до конца — сквозь них может проглядывать узкая полоска белка, а сами глазные яблоки при этом поворачиваются вверх и внутрь.Если заметили в поведении малыша что-то необычное, сообщите врачу!
Полоска над радужкой. Если над радужкой крохи периодически появляется белая полоска, как будто он широко открывает глазки от удивления, покажите ребенка детскому неврологу. Возможно, у малыша синдром гипервозбудимости или повышено внутричерепное давление (гипертензионный синдром). Чем раньше это выяснится, тем проще будет помочь крохе!
Замирание. Пусть даже длящееся считанные секунды, — это тоже повод для обращения к неврологу. Возможно, признак малых эпилептических припадков — абсансов. Сознание малыша отключается, что видно по застывшему, отсутствующему выражению его лица. Заподозрить неладное можно по косвенным признакам: ребенок не реагирует на голос, настойчиво обращенный к нему, у него из рук выпадает игрушка, которую он держал, а у некоторых деток абсансы сопровождаются непроизвольными, часто стереотипными движениями мышц лица, шеи, а также ручек и ножек.
Косоглазие и нистагм (подергивание глаз). Новорожденный пока не умеет фокусировать взгляд на предметах — этот навык появится только к месячному возрасту. А когда он делает такую попытку, то один, то другой глаз уезжает в сторону — на первом месяце физиологическое косоглазие вполне естественно, а вот со второго его не должно уже быть. Другое следствие неумения удерживать предметы в поле зрения — нистагм, при котором глазки крохи совершают непроизвольные скачки. В первые недели это в порядке вещей, если длится дольше, то необходимо проконсультироваться у врача.
Сопение и храп. Полость носа у младенцев тесная, носовые ходы узкие, покрывающая их слизистая оболочка содержит множество кровеносных сосудов, поэтому здесь легко развивается отек. В первые дни жизни затруднение дыхания может возникнуть и без насморка — в силу гормональных причин. Из-за этого малыш сильно сопит — практически храпит, плохо сосет, становится беспокойным!
Чтобы крохе легче дышалось, нужно ежедневно чистить носик. Влажными пальцами скрутите небольшие ватные жгутики и вращательными движениями осторожно продвигаться внутрь носовых ходов на 1,5−2 см.
Главный способ коммуникации младенца — плач!
Еще одним тревожным для мамы «звоночком» могут явиться бледность и синюшность носогубного треугольника у малыша, когда ребенок синеет при кормлении, плаче. Все это может быть вызвано низким гемоглобином, и в таком случае бывает достаточно назначить лечение кормящей маме. Однако важно не пропустить и кардиологическую патологию. Опять же, на последних сроках беременности при УЗИ-обследовании определяют грубые пороки сердца, но могут быть и малые аномалии, которые выявляются только после рождения малыша. Часто к трем годам малые аномалии нивелируются сами собой, но вполне возможно, что потребуется вмешательство. Поэтому если мама заметила, что ребенок регулярно синеет, у него одышка, он потлив (в норме грудные дети не потеют!), имеют место бледность и посинение ногтевых фаланг — это может говорить о скрытом пороке сердца. Нужно заострить на этом внимание педиатра, сделать кардиограмму, УЗИ сердца и записаться на прием к кардиологу.
В заключение хотелось бы обратиться ко всем мамам: будьте внимательны к своим малышам и не стесняйтесь задавать вопросы врачу, рассказывайте обо всех своих подозрениях.
Вовремя забитая тревога — залог своевременного и успешного лечения, а значит, и здоровья вашего крохи!
Врач – педиатр Шабельникова Я.И.
Многие мамы еще в роддоме замечают красные пятна на лице или затылке ребенка и ищут ответы на вопросы - насколько опасны эти пятна и пройдут ли они сами, а если нет, то как их можно удалить? Прежде чем дать ответ на эти вопросы, надо выяснить, что представляет собой красное пятно на лице у новорожденного.
Чаще всего причиной появления красных пятен на лице у детей являются невус Унны и гемангиомы. Как появляются такие пятна на коже у новорожденных, врачам до сих пор неизвестно, но в большинстве случаях они не опасны для здоровья малыша и проходят сами по себе по мере взросления ребенка. Давайте подробнее остановимся на самых распространенных видах красных пятен на лице у новорожденных:
1. Невус Унны. Невус Унны представляет собой родимое пятно, которое появляется исключительно на коже у новорожденных детей. Чаще всего эти пятна локализуются на лбу, между бровями на переносице, затылке, веках или верхней губе. Сразу после рождения ребенка цвет у невуса Унны светло-розовый, а спустя время он становится темнее, особенно сильно краснеют и становятся заметными пятна во время плача ребенка.
Невус Унны в народе часто называют "поцелуем ангела" или "укусом аиста". Встречается эти пятна у каждого третьего новорожденного, поэтому нет никаких причин чтобы расстраиваться и искать ответ на вопрос, почему "ангел" поцеловал именно вашего малыша. На сегодняшний день медицине неизвестно, как можно не допустить появления у малыша такого родимого пятна и как его диагностировать до рождения ребенка. Никакого дискомфорта невус Унны ребенку не оказывает, хотя для многих мам становится явлением для регулярного расстройства.
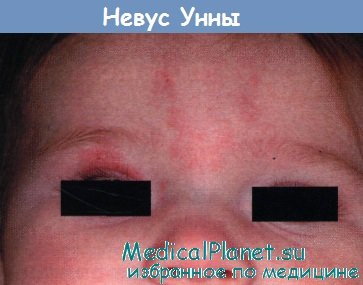
Родимые пятна невуса Унны не возвышаются над кожей, а внутри них можно невооруженным глазом заметить мелкие сосуды. Видимо поэтому, многие врачи придерживаются мнения, что невус Унны - это сосудистая патология, которая появляется во время родов вследствие сильного давления на определенные участки тела ребенка во время его прохождения через родовые пути, в результате чего мелкие кровеносные сосуды разрываются и образуются красные пятна. В подавляющем большинстве случаев это происходит именно на голове, поскольку ребенок появляется на свет ею вперед.
Однако, в отличие от обычных гематом, красные пятна невуса Унны не чешутся и не зудят, поэтому сам ребенок их может даже не замечать вплоть до 5 летнего возраста. Чаще всего пятна исчезают впервые 2 года жизни ребенка, но иногда невус Унны не проходит у детей и до 10 лет. Редко, но встречается, когда невус Унны не исчезает самостоятельно, а по мере взросления ребенка обрастает узелками и приобретает темно-красный с синеватым оттенком цвет. В этом случае оставшийся фрагмент сосудистой аномалии рекомендуется удалить хирургическим способом, поскольку пятно на лице может стать для ребенка серьезной психологической проблемой уже в подростковом возрасте.
2. Гемангиомы. Гемангиомой принято называть доброкачественную опухоль, состоящую из множества мелких сосудов. Развивается гемангиома у малыша обычно в утробе матери, но обнаруживают ее только после рождения ребенка. Согласно медицинской статистике, каждый десятый новорожденный имеет на различных участках тела гемангиомы, а локализуются они чаще всего на лице, голове и конечностях.
Выглядеть гемангиома может по-разному: в некоторых случаях она представляет собой небольшое красное пятнышко или даже точку, слегка выступающую над поверхностью кожи, в других - значительное узловатое пятно темно-красного цвета, а иногда она и вовсе напоминает небольшую синевато-бордовую шишку. Отличить гемангиому от невуса Унны довольно просто: невус Унны, как и все сосудистые образования, при надавливании бледнеет, а гемангиома - нет.
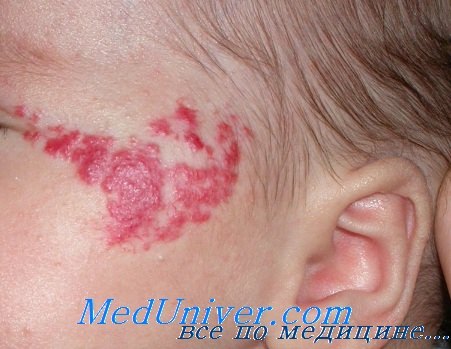
Гемангиома на лице у новорожденного
В 90% случаях гемангиома представляет собой капиллярную опухоль, которая в злокачественную перерождается очень редко. В 50% случаях она исчезает сама по себе к пяти годам, а у остальных детей до достижения 10 лет.
Если врач направил на операцию для удаления гемангиомы, расположенной на месте, где возможно ее постоянное травмирование, не стоит отказываться. Современная медицина располагает не только скальпелем для хирургического удаления новообразований, но и лазерным методом, склеротерапией, криодеструкцией и электрокоагуляцией.
Игнорировать гемангиому нельзя ни в коем случае. Ее поведение совершенно непредсказуемо, в считанные дни она может увеличиваться в размерах и превратиться в злокачественную опухоль. Особенно опасны кавернозная и комбинированная форма гемангиомы, разрыв которых может привести даже к летальному исходу.
Причины появления гемангиомы также загадочны, но по наблюдению врачей чаще всего красные пятна имеются у недоношенных детей и близнецов. К косвенным факторам, которые способствуют появлению гемангиомы у новорожденных детей, также относятся возраст матери старше 35 лет, инфекционные заболевания, которыми она переболела во время беременности и лекарства, которые она принимала.
- Вернуться в оглавление раздела "Дерматология"
Аллергический дерматит у детей встречается достаточно часто. Данная форма заболевания возникает в основном в первые полгода жизни, то есть у грудничков, и может продолжаться в более взрослом возрасте.
При аллергическом дерматите на кожном покрове образуются воспаления, вызванные внешними или внутренними раздражителями. Сначала появляются легкие покраснения какой-либо части тела, чаще на лице.
В некоторых случаях дерматит проходит достаточно быстро и самостоятельно, но иногда по истечении времени может усугубляться. Пораженные участки превращаются в мокнущие ранки и язвочки, а зуд при этом только усиливается.
Пускать такое заболевание на самотек или заниматься самолечением было бы крайне легкомысленным занятием. Во избежание неприятных последствий самым разумным будет своевременное вмешательство специалиста и своевременная профилактика в дальнейшем.
Симптомы аллергического дерматита у взрослого человека и младенца существенно отличаются. Как правило, если аллергия у взрослого появилась единожды, то эта неприятность будет сопровождать его всю жизнь. Но станет ли аллергическая реакция, появившаяся у ребенка, постоянной, зависит непосредственно от причины, ее повлекшей.
Какими же могут быть факторы, способствующие развитию дерматита у ребенка?
- Аллергия на продукты питания
- Перекармливание
- Наследственность
- Внешние факторы
После выявления причин следует принять меры по профилактике, которые, в свою очередь, можно подразделить на определенные группы.
- Ограничение нежелательных веществ, проникающих в кровь. Для этого нужно добиться стабильной и свободной работы желудочно-кишечного тракта матери, которая кормит грудью и самого ребенка. Женщине следует сократить потребление жирной и острой пищи, максимально отказаться от сладкого. Еще одной немаловажной мерой по профилактике является контроль объема пищи, употребляемой ребенком. На грудном вскармливании перекормить малыша невозможно. Но если имеет место прикорм смесью, то возникает вероятность перенасыщения. Это связано с тем, что чувство утоления голода приходит не сразу, а отверстие в соске не всегда маленькое. В этом случае избыток еды не усваивается и накапливается в кишечнике, превращаясь в отраву
- Максимальное уменьшение потливости. Всем известно, что пот является своеобразным избавителем организма от вредных веществ. Но нежная кожа младенца страдает от контакта с такими выделениями. Для предотвращения подобных неприятных последствий важно поддерживать в доме комфортную температуру (около 20°C) и влажность воздуха, а также не перекутывать ребенка
- Предотвращение контакта с раздражителем. Дерматит возникает не только из-за определенных продуктов питания, но и может быть вызван внешними факторами. К ним можно отнести моющие средства, содержащие вредные вещества, комнатную пыль, ненатуральную ткань и т.д.
Пожалуй, меры по предупреждению причин дерматита, описанные в данном блоке, являются самыми элементарными, и всем они давно известны. Одежду малыша желательно прокипятить либо выстирать гипоаллергенным моющим средством и прополоскать в кипяченой воде. Это же касается элементов одежды взрослого человека, контактирующего с ребенком, и постельного белья. Все эти предметы необходимо гладить.
Все игрушки ребенка в обязательном порядке дезинфицируют специальным средством. Купать малыша также нужно в кипяченой воде, используя при этом отвары трав. Часто использовать мыло не рекомендуется, ввиду того, что оно смывает естественную жировую пленку с кожи.
Соблюдение всех вышеперечисленных мер по профилактике поможет родителям значительно уменьшить вероятность образования у ребенка данного заболевания, но риск все же остается. Если же избежать появления дерматита не удалось, важно безотлагательно обратиться к врачу для выявления причин и назначения грамотного квалифицированного лечения.
Первичную диагностику, включающих в себя ряд процедур, проводит либо детский врач-терапевт, либо аллерголог-дерматолог. В противном случае возможны осложнения, в частности инфицирование ранок и расчесов. Повышенная температура, которая характерна при инфекционном процессе, в свою очередь, влечет усиленное потоотделение, что только ухудшает положение.
Подводя итоги, целесообразным будет еще раз напомнить, что аллергический дерматит – это серьезная болезнь, которая чревата серьезными последствиями при несвоевременном и неправильном лечении.
Что такое себорея (себорейный дерматит)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Кулик А. В., дерматолога со стажем в 13 лет.

Определение болезни. Причины заболевания
Себорейный дерматит (себорейная экзема, дерматит себорейных мест) — распространённый хронический дерматоз, который проявляется покраснением, высыпаниями с бело-жёлтыми чешуйками и незначительным зудом. Заболевание поражает кожу лица, верхнюю треть груди, спину и волосистую часть головы [6] . Впервые оно было описано в 1887 г. немецким врачом Полем Унна и получило название "себорейная экзема".
Себорейный дерматит очень распространён как среди взрослых, так и среди детей. Заболеванием страдают от 1 до 3 % населения. Заболеваемость имеет три пика: в период новорождённости, полового созревания и в возрасте 40-60 лет. Мужчины болеют себореей чаще, чем женщины [15] .
Причины себорейного дерматита:
- снижение иммунитета;
- стрессы;
- наследственная предрасположенность;
- изменение гормонального фона.
Себорейный дерматит — одно из самых частых осложнений ВИЧ-инфекции и СПИДа, наблюдается у 40 – 80 % пациентов и может быть первым проявлением иммунодефицита [16] .
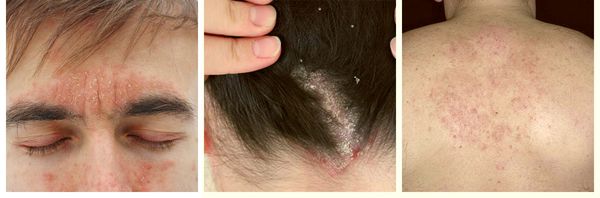
Симптомы cебореи
Симптомы себорейного дерматита:
- высыпания различного размера, неправильной округлой формы;
- покраснения от насыщенно-красного до бледно-розового;
- сухость или шелушение;
- умеренно выраженный зуд [13] .
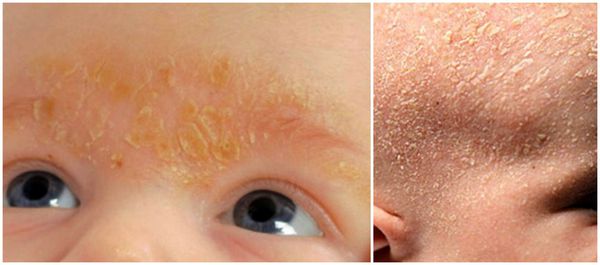
При локализации дерматита на коже волосистой части головы возможно поредение волос, которое носит вторичный характер. При дерматите кожи лица поражение развивается в медиальной области бровей (ближе к центру лица), переносице, носощёчных и носогубных складках. Высыпания на лице сопровождаются поражением волосистой части головы. Поражение представлено покраснениями с шелушением или бляшками, образованными в результате слияния мелких папул желтовато-розового цвета, покрытых серо-белыми или жёлтыми жирными чешуйками [5] .
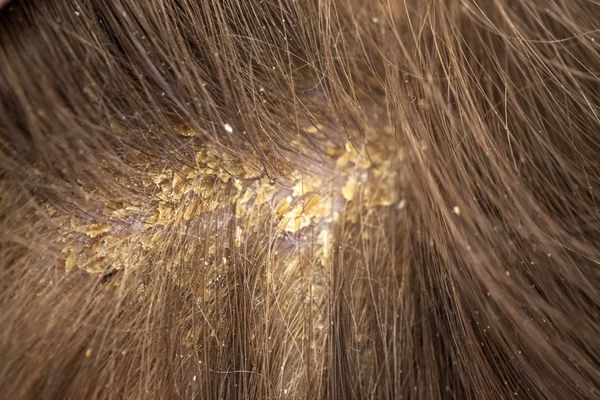
Патогенез cебореи
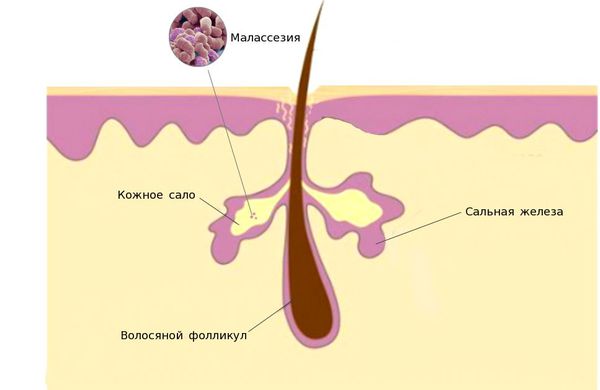
Единого мнения относительно патогенеза себорейного дерматита нет. Распространённость заболевания среди новорождённых связывают с увеличением размеров и секреционной активности сальных желёз. Известно, что у новорождённых относительно крупные сальные железы с высокой, аналогичной взрослым, секреторной активностью. В детском возрасте активность сальных желёз и частота появления себорейного дерматита взаимосвязаны. При выраженной активности сальные железы выделяют чрезмерное количество кожного сала, что создаёт благоприятные условия для размножения грибов рода Malassezia.
У взрослых такая взаимосвязь не наблюдается. Дерматит локализуется в местах с большим скоплением сальных желёз — на лице, на волосистой части головы, в области ушных раковин и в верхней трети туловища. У пациентов с себореей при гистологическом исследовании кожи выявляют значительное увеличение размеров сальных желёз.
Также для больных характерно наличие следующих факторов, которые определяют развитие заболевания:
1. Дрожжеподобные липофильные грибы малассезия (лат. Malassezia). Липофильность является особенностью грибов этого рода, выражается в их потребности в жирной питательной среде. По этой причине микроорганизмы паразитируют в верхних слоях кожи человека, где наиболее представлены сальные железы. Анализ геномов M. globosa и M. restricta привёл к открытию генов, кодирующих липазы и фосфолипазы. Эти вещества влияют на расщепление триглицеридов кожного сала на свободные жирные кислоты, которые повреждают роговой слой, вызывают шелушение, гиперемию и воспаление.
2. Грибы Candida albicans. У новорождённых их выявляют на участках, поражённых себорейным дерматитом, и в содержимом кишечника.
3. Иммунные и эндокринные нарушения, к которым относится ВИЧ-инфекция. Это один из первых и значимых симптомов ВИЧ-инфекции. Выраженный себорейный дерматит свидетельствует о развитии у этих пациентов иммуносупрессии (угнетении иммунитета).
4. Заболевания желудочно-кишечного тракта.
5. Психоэмоциональные перегрузки.
6. Постэнцефалопатический паркинсонизм, парез лицевого нерва, эпилепсия, алкогольный панкреатит, ожирение [14] .
Классификация и стадии развития cебореи
Выделяют две формы заболевания:
- врождённая — развивается в раннем детском возрасте из-за генетической предрасположенности сальных желёз вырабатывать большое количество кожного сала;
- приобретённая — краевой блефарит, себорейный дерматит наружного слухового прохода, пятнистый дерматит, асбестовидный лихен (шелушение кожи волосистой части головы).
По локализации:
- волосистая часть головы;
- лицо;
- распространённый (волосистая часть головы, лицо и верхняя треть груди и спины).
Стадии развития заболевания:
- острая;
- хроническая.
Выделяют такие клинические варианты данного заболевания:
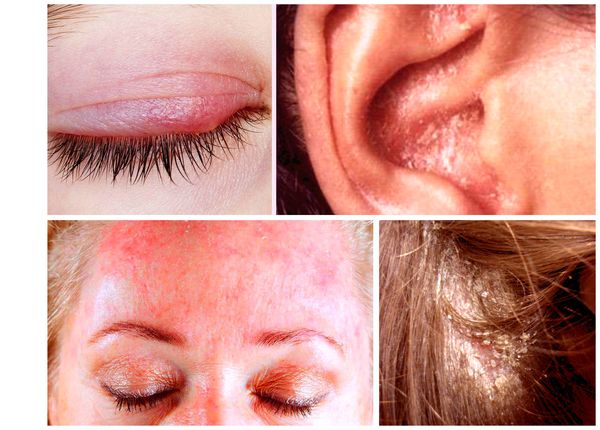
- Краевой блефарит — дерматит, при котором поражаются веки, появляется желтовато-розовая окраска кожи и отрубевидные беловатые чешуйки. Пациентов беспокоит умеренный зуд, ощущение рези в глазах, незначительная отёчность и гиперемия конъюнктивы, слезотечение и светобоязнь.
- Себорейный дерматит наружного слухового прохода схож с наружным отитом. Проявляется эритемой (покраснения), шелушением, зудом. Также отмечается отёк и трещины в заушных областях и на коже под ушными раковинами.
- Пятнистый себорейный дерматит — распространённая форма с хроническим рецидивирующим течением. Поражение локализуется в средней трети лба, в области бровей и волосистой части головы [4] .
- Асбестовидный лихен (кератоз фолликулярный асбестовидный, себорея псориазиформная) — наслоение на кожу волосистой части головы сплошных белых чешуек и корок, которые склеивают волосы. При выраженном воспалении под корками (при их снятии) обнажается нормальная или эритематозная и отёчная кожа.
Осложнения cебореи
Несвоевременно начатое лечение может привести к возникновению ряда осложнений, а именно:
- Себорейное облысение (алопеция).
- Стрептодермия при присоединении вторичной инфекции, если имеются трещины и расчёсы. Проявляется в виде гнойных корок на слегка гиперемированном фоне, местами сливающихся в очаги неправильной формы с участками мокнутия.
- Себорейная эритродермия образуется при слиянии очагов себорейного дерматита. Носит распространённый характер, очаги покраснения с шелушением сливаются в участки неправильной формы, возможно повышение температуры до субфебрильной (37,1—38,0 °C).
- Себорейная экзема — присоединются изменения кожи, клинически напоминающие экзему , трещины, мокнутие.
- Десквамативная эритродермия Лейнера — может развиться у новорождённых при себорейном дерматите на фоне диареи и задержки в прибавке массы тела. В процесс вовлекается весь кожный покров, кожа ребёнка становится ярко-красной, высыпания шелушатся, чешуйки крупные, желтовато-серого окраса, жирные на ощупь. Общее состояние тяжёлое, ребёнок отказывается от еды, обильно срыгивает, появляется рвота и жидкий стул [5] .

Диагностика cебореи
Диагностика основана на данных клинической картины, при необходимости проводят гистологическое исследование — изучение образца поражённой ткани под микроскопом.
Дифференциальный диагноз зависит от расположения себорейного дерматита:
- на коже лица заболевание нужно дифференцировать с розацеа, дискоидной красной волчанкой, псориазом, в исключительных случаях с эритематозной пузырчаткой;
- на волосистой части головы — с псориазом;
- на коже спины и груди — с псориазом, разноцветным и розовым лишаём.
Дискоидная красная волчанка проявляется типичной для данного заболевания триадой признаков: эритемой (покраснением), гиперкератозом (утолщением кожи) и рубцовой атрофией кожи. Зоны поражения расположены в области лица (крылья носа и щёки) и визуально напоминают бабочку. Очаги поражения также встречаются на ушных раковинах, волосистой части головы, в верхней части груди и спины, на пальцах кистей. Положительный симптом Бенье — Мещерского (поскабливание беловатых чешуек, плотно сидящих в центральной части розовых пятен, причиняет боль) и обострение дерматоза в весенне-летний период отличают волчанку от себорейного дерматита [3] . Однако в тех случаях, когда рубцовая атрофия ещё не сформировалась или выражена незначительно, целесообразно проводить гистологическое исследование.
Псориаз волосистой части головы проявляется бляшками, зудом и серебристыми чешуйками на коже. При псориазе не выпадают волосы, что отличает это заболевание от дерматита. Локализация высыпаний по краю роста волос в дерматологии называется "псориатическая корона" [9] . При некоторых видах псориаза бляшки имеют красноватый или даже фиолетовый оттенок. Присутствие участков спонгиоза ( межклеточного отёка эпидермиса ) также отличает себорейный дерматит от псориаза [10] .
Розацеа проявляется покраснением с жалящими и жгучими ощущениями. Кровеносные сосуды отчётливо видны под поверхностью кожи, на коже появляются папулы или папуло-пустулы, которые очень похожи по внешнему виду на угри.
Лечение cебореи
Заболевание носит хронический характер и склонно к рецидивам, поэтому цель терапии состоит не столько в излечении, сколько в удлинении ремиссии.
В основе патологического процесса лежит нарушение работы сальных желёз, поэтому важно устранить факторы, влияющие на их деятельность. Важную роль в этом играет питание и состояние желудочно-кишечного тракта. Поэтому больным с себореей рекомендуется сократить употребление сладких, жирных, копчёных и острых блюд и принимать ферментные препараты, облегчающие пищеварение. Также пациентам необходимо проходить профилактическое обследование у гастроэнтеролога и лечить хронические заболевания ЖКТ.

Лечение себорейного дерматита начинается с выявления возможных патогенетических факторов дерматоза и дальнейшей их коррекции, зачастую в виде длительной систематической терапии. В большинстве случаев себорейный дерматит успешно поддаётся лечению, однако при этом обычно достигается лишь клиническая ремиссия, а не полное выздоровление.
Себорейный дерматит лечат противовоспалительными, антимикробными и противогрибковыми средствами [1] . Высокой эффективностью обладают комбинированные препараты, содержащих глюкокортикостероиды, антибиотики и фунгицидные средства. Такой состав позволяет одновременно влиять на несколько звеньев патогенеза заболевания:
- кортикостероиды оказывают противовоспалительное, противоаллергическое, антиэкссудативное (уменьшают выделения) и противозудное действие;
- фунгицидное средство обладает противогрибковой активностью в отношении Malassezia;
- антибиотик борется с болезнетворными бактериями.
К таким наружным средствам относятся "Пимафукорт", "Тридерм", "Тетрадерм", "Акридерм". Однако кортикостероиды нельзя длительно наносить на лицо, поскольку это может привести к развитию розацеаподобного дерматита.
Себорейный дерматит также лечат следующими препаратами: азелаиновой кислотой, перитионом цинка и топическими ингибиторами кальциневрина (пимекролимус, такролимус).
Азелоиновая кислота. Действие азелаиновой кислоты связано со следующими свойствами: антимикробными, противовоспалительными и нормализующими кератинизацию (плотность и эластичность кожи) [2] . При лёгкой и средне-тяжёлой форме себорейного дерматита кожи лица эффективен препарат "Скинорен" [8] .
Пиритион цинка. Эффективность активированного пиритиона цинка при себорейном дерматите обусловлена сочетанием противоспалительного действия с противогрибковой активностью в отношении дрожжеподобных грибков Malassezia furfur. Пиритион цинк входит в состав "Циновита" — шампуня от перхоти и геля для душа. Средства помогают убрать перхоть, раздражение и зуд. Также можно использовать лечебный шампунь "Себипрокс" с 1 % циклопироксоламином.
Сульсена форте. Выпускается в виде шампуня и пасты. Шампунь "Сульсена" подходит для частого регулярного применения. Пасту "Сульсена" (2 %) применяют регулярно два раза в неделю в течение одного месяца. Для профилактики используют пасту "Сульсену" (1 %) два раза в неделю в течение одного месяца. Периодичность профилактического применения — один раз в полгода.

Для снятия наслоений чешуек и корок при асбестовидном лихене используют серно-салициловую мазь (2 %), которую накладывают на 4-6 часов, а затем смывают антифунгальным шампунем (например "Низоралом"). Серно-салициловая мазь обладает отшелушивающим, антибактериальным и противопаразитарным действием [7] . В некоторых случаях эффективны кортикостероиды в форме мазей или растворов ("Белосалик" или гидрокортизон). Мази можно применять под повязку.
Удаление корок на волосистой части головы у новорождённых проводят с помощью 2 % раствора салициловой кислоты в оливковом масле. Также применяют "Mustela" — пенку-шампунь для новорождённых с салициловой кислотой и гель-масло от "молочных корок".
При лёгкой форме себорейного дерматита достаточно наружного лечения дезинфицирующими кератопластическими ( восстанавливающими роговой слой эпидермиса ) средствами: нафталановой (3 %) и ихтиоловой (2 %) мазью. В местах мацерации ( пропитывание кожи жидкостью и набухания ) поражённые участки предварительно смазывают 1 % водным раствором метиленового синего и подсушивающими средствами — спреем и лосьоном "Неотанин" цинковой мазью, цинковой болтушкой.
Для устранения диспептического синдрома — тошноты, тяжести в животе, чувство переполнения, боли и жжения в эпигастрии — назначают ферменты для пищеварения (панкреатин, "Мезим", "Креон").
При контроле за питанием ребёнка с себорейным дерматитом необходимо учитывать тип вскармливания. При искусственном вскармливании важен подбор адаптированной молочной смеси, при грудном — необходима полноценная и сбалансированная по белкам, жирам и микроэлементам диета для матери.
Прогноз. Профилактика
Заболевание носит хронический характер, но при своевременном лечении возможно удлинении ремиссии. Детский себорейный дерматит можно излечить полностью [12] .
Читайте также:

