Какими грибами вызывается дерматофития волосистой части головы микроспория
Опубликовано: 17.09.2024
Дерматофития волосистой части головы. Причины и диагностика
а) Пример из истории болезни. У 11-летнего мальчика и течение двух месяцев наблюдался зуд и прогрессирующее выпадение волос на отдельных участках кожи головы, что вызвало беспокойство матери и послужило поводом обращения к врачу. При осмотре ребенка выявлены участки алопеции с шелушением кожи головы и обломанные волоски на участках облысения, напоминающие черные точки. Из соскоба с участка алопеции и нескольких волосков, взятых на предметное стекло и обработанных КОН, был приготовлен препарат для микроскопического исследования, в результате которого были обнаружены элементы гриба. Через шесть недель приема гризеофульвина дерматофития волосистой части кожи головы полностью разрешилась.
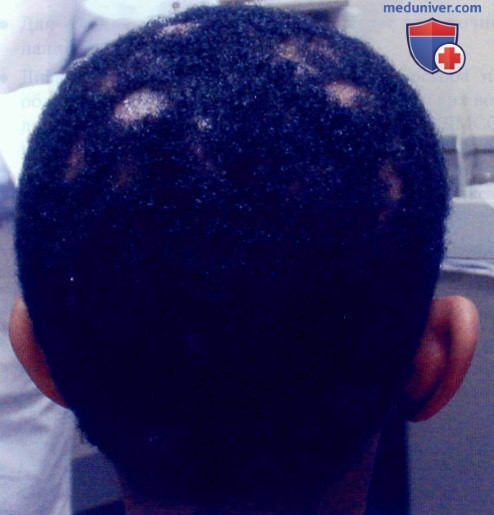
Дерматофития волосистой части кожи головы у темнокожего мальчика. Наиболее вероятный патоген - Trichophyton tonsurans
б) Распространенность (эпидемиология):
• Дерматофития волосистой части кожи головы чаще всего встречается у мальчиков с темной кожей.
• Дерматофития волосистой части головы - самый распространенный дерматофитоз у детей в возрасте до 10 лет. У взрослых после пубертатного периода заболевание встречается редко.
• Расчески и щетки для волос, подушки и простыни могут длительное время служить местом обитания дерматофитов.
• Передача от человека к человеку происходит при непосредственном контакте или через бытовые предметы.
• Реже заболевание передается людям от собак и кошек.
в) Этиология (причины), патогенез (патология):
• Дерматофития волосистой части кожи головы представляет собой поверхностную грибковую инфекцию, поражающую стержни волос и волосяные фолликулы па коже волосистой пасти головы, по также может затрагивать брови и ресницы.
• Заболевание вызывается дерматофитами Trhichophyton и Microsporum. В США наиболее распространен Trichophyton tonsurans, который вызывает алопецию с «черными точками». Microsporum canis сейчас встречается реже, чем десять лет тому назад. Естественным резервуаром Microsporum canis являются собаки и кошки.
• Для установления диагноза часто бывает достаточно наличия клинических данных.
• Диагноз подтверждается микроскопией соскоба из области шелушения па коже головы и нескольких волосков с КОН (может помочь использование ДМСО и грибкового красителя). В препарате выявляются гифы и споры, а также признаки грибковой инвазии волосяного стрежня но типу эндоэктотрикса.
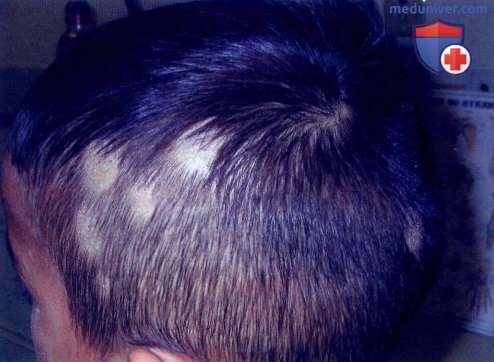
Дерматофития волосистой части кожи головы с очаговой потерей волос и шелушением кожи головы у мальчика 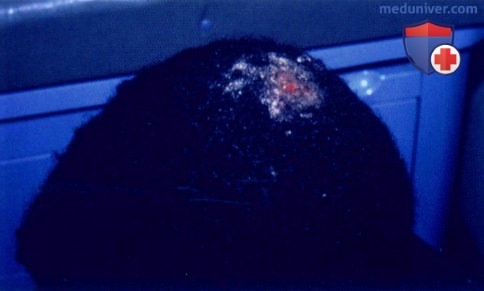
Керион в результате воспаления очага дерматофитии волосистой части кожи головы у мальчика. Картина кериона напоминает суперинфекцию, но в данном случае имеет место лишь избыточная воспалительная реакция на дерматофит 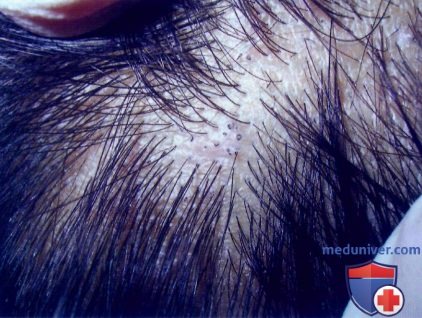
Картина алопеции с черными точками у 7-летней девочки. Черные точки видны на участках облома инфицированных волос 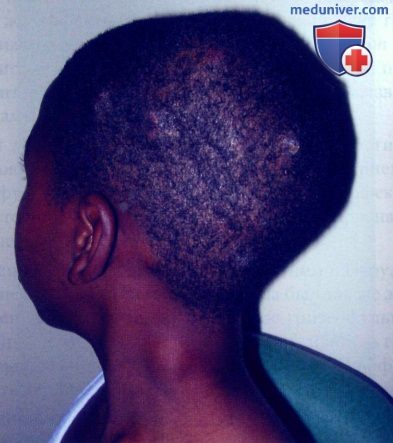
Лимфаденопатия шейных лимфоузлов у мальчика с дерматофитией волосистой части кожи головы. В данном случае грибковая инфекция проявляется в большей степени шелушением с образованием корок, чем фактической потерей волос. Лимфаденопатия возникла как реакция на дерматофит, а не на бактериальную суперинфекцию 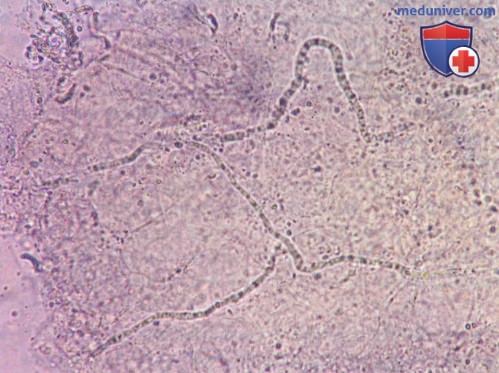
Trichophyton tonsurans при дерматофитии волосистой части кожи головы. Элементы гриба выявляются среди клеток при увеличении в 40 крат при добавлении грибкового красителя Swarz Lamskin 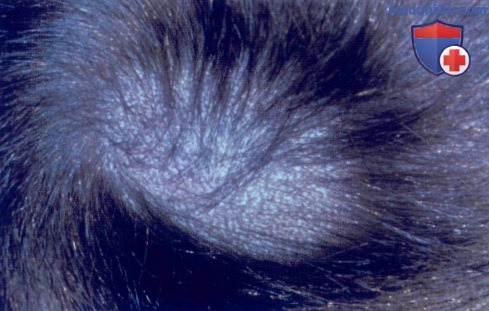
Дерматофития волосистой части кожи головы у мальчика младшего школьного возраста 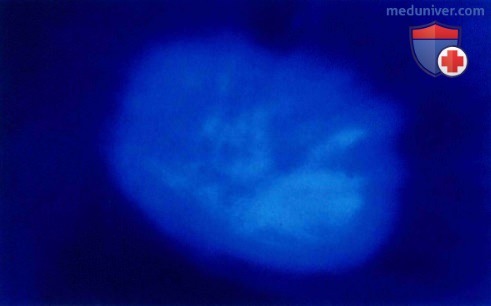
Свечение под лампой Вуда указывает на виды Microsporum как на возбудителей инфекции 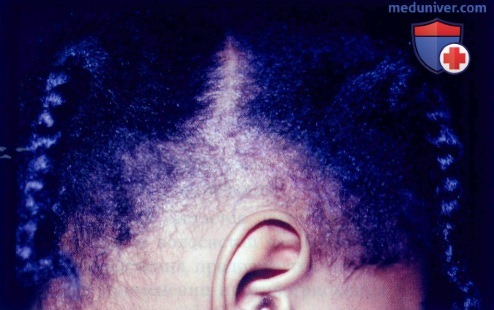
Тракционная алопеция связана с заплетанием тугих косичек, оказывающих давление на волосяные фолликулы. Легкое шелушение вызвано себореей, однако в дифференциальный диагноз включается дерматофития волосистой части кожи головы 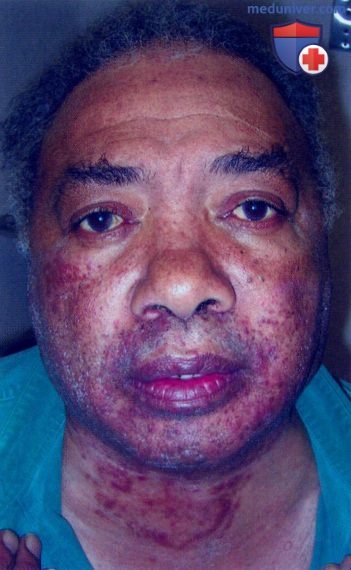
Дерматофития с поражением волосяных фолликулов в области роста бороды и усов у 63-летнего пациента с кожной формой красной волчанки. Кольцевидные высыпания на шее связывали с красной волчанкой до тех пор, пока тест с КОН не показал наличие грибковой инфекции. Очаг дерматофитии в области роста бороды и усов воспалился по типу кериона с отеком верхней губы. Заболевание разрешилось после системного лечения тербинафином
г) Клиника дерматофитии волос:
• Алопеция и шелушение волосистой части кожи головы.
• Керион развивается в случае воспалительного ответа на дерматофит. Волосистая часть кожи головы становится красной, отечной и дряблой. Могут наблюдаться серозно-кровянистые выделения, при высыхании образующие корки.
• На участках облысения обломанные волосы выглядят как черные точки.
• При дерматофитии волосистой части кожи головы часто встречается увеличение шейных лимфоузлов.
• У грудных детей дерматофития волосистой части кожи головы может иметь кольцевидный рисунок.
д) Типичная локализация на теле. По определению очаги должны располагаться на волосистой части кожи головы. Изредка поражаются брови и ресницы.
е) Анализы при заболевании:
• Чтобы обнаружить септы и ветвящиеся гифы следует выполнить соскоб чешуек и обработать его КОН/ДМСО для растворения кератина.
• При осмотре волосистой части кожи головы иод лампой Вуда результат обычно незначительный. Светятся только виды Microsporum, а этот дерматофит является причиной менее чем 30% грибковых инфекций данной области.
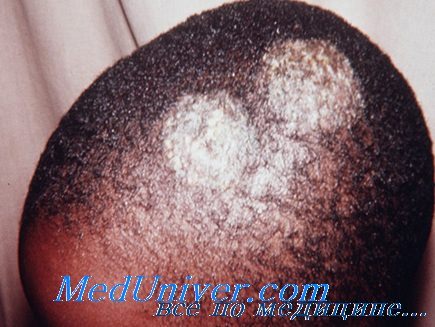
Дерматофития волосистой части головы 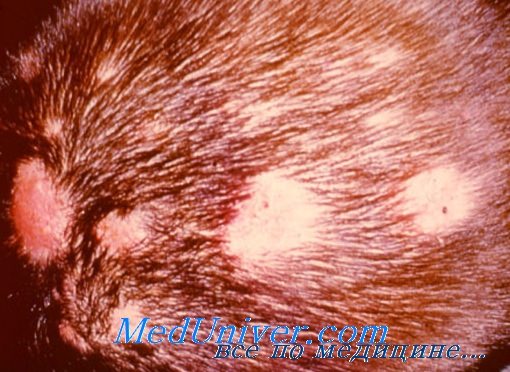
Дерматофития волосистой части головы
ж) Дифференциальная диагностика дерматофитии волосистой части головы:
• Гнездная алопеция проявляется участками облысения без шелушения, воспалением или рубцеванием кожи головы. Это аутоиммунный процесс, при котором действие иммунной системы направлено против собственных волосяных фолликулов.
• Себорея волосистой части кожи головы (перхоть) вызывается дрожжеподобньтм организмом Pityrosporum, что приводит к шелушению и воспалению, по редко к потере волос. Поражение волосистой части кожи головы более обширное, а не очаговое и локализованное, как при дерматофитии данной области.
• Трихотилломания - это алопеция, причиной которой является выкручивание и выдергивание волос самим пациентом (см, главу 80 «Тракционная алопеция и трихотилломания»).
• Тракционная алопеция развивается, когда пациент или родители стягивают волосы в прическу в виде косичек или хвостиков. Рубцевание при этом не наблюдается, а картина потери волос соответствует типу прически.
• Рубцовая алопеция наблюдается при системной красной волчанке и дискоидной красной волчанке. Отличают это состояние от дерматофитии волосистой ча сти кожи головы рубцевание и гипопигментация.
• Дерматофития области роста бороды представляет собой дерматофитную инфекцию волосяных фолликул в области роста бороды и усов.
Редактор: Искандер Милевски. Дата обновления публикации: 1.4.2021

Микроспория – это микотическое заболевание кожи, волос и ногтевых пластин. Возбудителем микроспории является кератинофильный плесневый грибок рода Microsporum, который паразитирует в ороговевших субстратах. На сто тысяч человек приходятся около 50-70 случаев болезни. Микроспория имеет сезонный характер. Ее инкубационный период составляет 4-6 недель и заканчивается появлением на коже красного и отечного пятна. В дальнейшем появляются новые элементы, имеющие типичную форму колец. Установить диагноз микроспории помогает дерматоскопическое и люминесцентное исследование, выявление нитей мицелия в соскобе с гладкой кожи. Лечение сводится к местному и общему применению антимикотических препаратов.



- Источник и пути заражения микроспорией
- Симптоматика микроспории
- Диагностика микроспории
- Лечение и профилактика микроспории
- Цены на лечение
Общие сведения
Микроспория – это микотическое заболевание кожи, волос и ногтевых пластин. Возбудителем микроспории является кератинофильный плесневый грибок рода Microsporum, который паразитирует в ороговевших субстратах. На сто тысяч человек приходятся около 50-70 случаев болезни. Микроспория носит сезонный характер, и большинство случаев заболевания приходится на конец лета и начало осени, это связано с выведением потомства у кошек и других животных.
Источник и пути заражения микроспорией
Поскольку возбудитель микроспории широко распространен в природе, то инфицирование возможно повсеместно, но в регионах с жарким и влажным климатом микроспорию диагностируют чаще. Передается инфекция контактным путем или же через предметы, обсемененные спорами грибка. Дети в возрасте 5-10 лет чаще болеют микроспорией, при этом среди мальчиков заболеваемость в пять раз выше, чем среди девочек. Взрослые редко болеют микроспорией, в случае же заражения болезнь практически всегда самоизлечивается благодаря наличию органических кислот в волосе, которые подавляют рост мицелия.
При внедрении гриб начинает размножаться и поражает волосяной фолликул, после чего инфекция распространяется на весь волос, что приводит к разрушению кутикулы волоса, между чешуйками которой и скапливаются споры гриба. В результате мицелий микроспории полностью окружает волос, плотно заполняет луковицу и формирует вокруг волоса чехол.
Симптоматика микроспории

Микроспория, вызванная антропофильным типом грибка, имеет инкубационный период от 4-х до 6-ти недель, после чего на гладкой коже появляется отечное красное пятно, возвышающееся над поверхностью, оно имеет четкие очертания и постепенно увеличивается в размере. Далее очаги поражения выглядят как ярко выраженные кольца, которые состоят из узелков, пузырьков и корочек. Кольца обычно вписаны одно в другое или пересекаются, иногда имеют тенденцию к слиянию. Диаметр колец при микроспории колеблется от 0,5 до 3 см, а их количество редко достигает пяти.
У детей и молодых женщин при микроспории возможна ярко выраженная воспалительная реакция и небольшое шелушение очагов поражения. У пациентов, которые склонны к атопическим дерматитам, микроспорию не удается своевременно диагностировать, так как грибок нередко маскируется под проявления дерматита, а терапия гормональными препаратами лишь усиливает симптоматику и провоцирует дальнейшее распространение микроспории.
Микроспория волосистой части головы встречается у детей в возрасте от 5 до 12 лет, и к моменту полового созревания бесследно проходит. Это феномен связан с изменением химического состава кожного сала и появления в нем и в составе волоса органических кислот, которые губительны для грибка. У детей с рыжими волосами микроспория практически не встречается.

Очаги поражения располагаются на макушке, на теменной и височных областях, обычно микроспория кожи головы проявляется в виде 1-2 крупных очагов до 5 см в диаметре с отсевами по бокам более мелких. На месте поражения возникает шелушащейся участок, так как сначала грибок поражает только устья волосяных луковиц. При внимательном осмотре можно заметить белые кольцевидные чешуйки, которые окружают волос как манжетка. Через неделю микроспория распространяется и на волосы, они становятся ломкими и хрупкими. Волосы обламываются на расстоянии 4-6 мм от кожи головы, и участок поражения выглядит как постриженный. Пеньки волос покрыты спорами гриба и кажутся припорошенными пудрой серовато-белого цвета. При поражении микроспорией приглаженные волосы не восстанавливают свое изначальное положение, потому что теряют упругость и эластичность. Кожа головы при микроспории отечна, слегка гиперемирована, ее поверхность покрыта серовато-белыми чешуйками.
Нагноительная форма микроспории клинически проявляется мягкими по консистенции узлами, которые расположены на синюшно-красной коже. Поверхность узлов покрыта многочисленными гнойничками. При надавливании на инфильтрат через отверстия выделяются капельки гноя. Нагноительные формы микроспории возникают при позднем обращении за медицинской помощью, нерациональной терапии и самолечении, а также при наличии серьезных сопутствующих заболеваний, которые снижают защитные свойства организма.
Диагностика микроспории

Данных клинического осмотра и наличия в анамнезе контакта с животными достаточно, чтобы дерматолог мог заподозрить микроспорию. При дерматоскопии и микроскопии соскоба обнаруживается мицелий и характерные для микозов изменения волос и кожи. Но проявления микроспории и трихофитии при обычной микроскопии идентичны, посредством этого лабораторного исследования можно лишь подтвердить наличие грибкового заболевания, но не установить точный диагноз.
Культуральная диагностика микроспории путем посева с последующим выявлением возбудителя более информативна, но требует больше времени, хотя с ее помощью можно установить не только вид, но и род грибка, а также подобрать максимально эффективные препараты для лечения. Люминесцентное исследование позволяет быстро осмотреть как больного микроспорией, так и контактных лиц. Мицелий грибка светится зеленым свечением, но причина этого феномена не изучена. На ранних стадиях микроспории свечение может отсутствовать, так как волосы еще не достаточно поражены. Однако, при удалении волоса и последующем исследовании в корневой части свечение наблюдается даже в конце инкубационного периода. Люминесцентный метод позволяет выявить возбудителя микроспории у больного и контактировавших с ним, а также оценить результативность терапии.
Лечение и профилактика микроспории
В лечении микроспории в зависимости от тяжести поражения применяют местную и общую противогрибковую терапию. Местно применяют кремы, мази и эмульсии с противогрибковыми препаратами - тербинафин и другие, в зависимости от возраста пациента и от физиологического состояния. Следует учитывать, что некоторые противогрибковые препараты даже местного применения при беременности и в период лактации нужно использовать с осторожностью. Мази и спреи нового поколения, применяющиеся для обработки очагов микроспории, не оставляют на коже и одежде жирных пятен, что позволят пациентам чувствовать себя комфортно во время лечения.
Если имеется ярко выраженная воспалительная реакция, то применяют комбинированные препараты, которые содержат противогрибковые и гормональные компоненты. Чередование аппликаций с мазями и обработка йодными растворами, если нет поражения кожи, оказывает хороший терапевтический эффект. Микроспория, осложненная вторичной инфекцией, хорошо поддается лечению мазью, в состав которой входят бетаметазон, гентамицин и клотримазол. При глубоких поражениях применяются препараты, содержащие диметилсульфоксид.
Профилактика микроспории заключается в регулярном осмотре детей в детских садах для выявления больных, в ограничении контактов с бродячими животными и в соблюдении личной гигиены. Приобретение домашних животных без осмотра ветеринара может привести к внутрисемейным вспышкам микроспории, что требует более внимательного подхода к их покупке.

В35.0, В35.4 Микроспория - высококонтагиозная дерматофития, которую вызывают грибы рода Microsporum.
M. canis – наиболее часто регистрируемый в России возбудитель микроспории; повсеместно распространенный зоофильный гриб, вызывающий дерматофитозы у кошек (особенно часто - котят), собак, обезьян, реже – у других животных и домашних птиц
M. audouinii – повсеместно встречающийся антропофильный гриб
M. gypseum – широко распространенный геофильный гриб, может инфицировать человека и животных (кошек, собак, грызунов и лошадей)
M. ferrugineum – антропофильный возбудитель, распространенный в Азии (Китай, Япония), Восточной Европе, Центральной и Восточной Африке
Особенности эпидемиологии микроспории:
• Микроспория - наиболее контагиозное заболевание из всех дерматофитий
• Чаще болеют дети и молодые женщины
• Сезонные пики заболеваемости приходятся на май июнь и сентябрь - ноябрь
• Инкубационный период составляет обычно 5 – 7 дней
Клиническая классификация микроспории:
• Поверхностная микроспория волосистой части головы
• Поверхностная микроспория гладкой кожи:
• с поражением пушковых волос
• без поражения пушковых волос
• Глубокая нагноительная микроспория
В35.0 Поверхностная микроспория волосистой части головы: характерно поражение кожи и волос, пеньки которых высотой 4 – 5 мм в лучах люминесцентной лампы Вуда светятся зеленоватым цветом



Атипичные формы микроспории:
• Инфильтративная
• Экссудативная
• Трихофитоидная
• Розацеа-подобная
• Псориазиформная
• Себороидная (протекающая по типу асбестовидного лишая)
• «Трансформированная» (в результате применения топических кортикостероидов)
В35.0, В35.4 Трихофития - высококонтагиозная дерматофития кожи, волос и ногтей, вызываемая грибами рода Trichophyton:
Trichophyton violaceum и Trichophyton tonsurans – антропофильные грибы, при поражении волос располагаются преимущественно внутри волоса (T. endotrix), не вызывая резкой воспалительной реакции со стороны кожи; вызывают поверхностную трихофитию подострого или хронического течения
Trichophyton mentagrophytes var. granulosum и Trichophyton verrucosum – зоофильные трихофитоны, располагаются преимущественно вокруг волоса и в эпителии внутреннего волосяного влагалища; вызываемое ими поражение кожи – инфильтративно-нагноительная (глубокая) трихофития
Особенности эпидемиологии антропонозной трихофитии:
• Заражение происходит при контакте с больным человеком, а также его вещами (головные уборы, расчески, ножницы, постельные принадлежности, полотенце, белье, машинки для стрижки и т.д.)
• Возможна передача возбудителя заболевания при несоблюдении санитарно-гигиенических требований в парикмахерских, детских садах, интернатах, школах, спортивных залах
• Инкубационный период при антропонозной трихофитии - 5 - 7 дней
• При поверхностной трихофитии грибы могут распространяться гематогенным путем и поражать любой орган
• При отсутствии терапии заболевание переходит в хроническую форму
Особенности эпидемиологии зооантропонозной трихофитии:
• Чаще болеют сельские жители
• Основной источник заражения – животные: крупный рогатый скот – при фавиформной трихофитии; мелкие дикие, домашние и лабораторные животные – при гипсовидной трихофитии
• Более подвержены заражению молодые особи животных
• Инкубационный период – от 1-2 недель до 1,5-2 месяцев
• Пик заболеваемости наблюдается в зимнее время года, что связано с эпизоотиями у домашних животных
• В последние годы возросла частота передачи от человека к человеку при внутрисемейном распространении заболевания
Клиническая классификация трихофитии:
• Поверхностная трихофития:
• гладкой кожи
• волосистой части головы
• Хроническая трихофития:
• гладкой кожи
• волосистой части головы
• Инфильтративно-нагноительная трихофития:
• гладкой кожи
• волосистой части головы
В35.4 Поверхностная трихофития гладкой кожи:
Характерны эритематозные шелушащиеся пятна округлых или овальных очертаний с гиперемированным периферическим валиком из узелков, пузырьков и корочек
• Типична локализация на открытых участках тела: лице, шее, предплечьях и плечах
• Зуд отсутствует или незначительный
• В области бровей, ресниц, верхней губы, подбородка очаги обычно мелкие, с небольшими воспалительными явлениями и коротко обломанными серыми волосами
Дерматофития – это кожное заболевание, вызванное патогенными грибами, которые поражают кожу, волосы и ногти. Эти грибы (дерматофиты) относятся к роду Trichophyton, Microsporum и Epidermophyton. Подобные грибы нуждаются в готовых органических вещевствах поэтому кератин, содержащийся в нашей коже и волосах служит отличным питательным веществом для них.
- Эпидермофития (поражается роговой слой эпидермиса);
- Трихофития (поражается роговой слой эпидермиса и волосяной покров);
- Онихомикоз (поражается роговая масса ногтей).
- дерматофития стоп
- дерматофития кистей;
- дерматофития паховой области;
- дерматофития гладкой кожи
- дерматофития крупных складок;
- дерматофития туловища;
- неуточненная дерматофития.
Причины
Болезнь вызвана грибами дерматофитами. Дерматофиты классифицируются на геофильные, зоофильные и антропофильные, в зависимости от места их существования. Геофильные микроорганизмы могут спровоцировать заболевание и у животных, однако их традиционной средой обитания является почва. Представители зоофильной и антропофильной категорий произошли от населяющих почву сапрофитов, разрушающих кератин. Зоофильные возбудители могут передаваться человеку, если имеют сродство с его кератином. Заражение возникает при контакте с животным или через шерсть, которая может находится на бытовых предметах. Основной процент заражения обеспечивают антропофильные виды. Это заражение носит эпидемический характер.
Симптомы
Основные симптомы данного заболевания:
- Эпидерматофития характеризуется красными шелушащимися образованиями.
- Трихофитиясопровождается возникновением множества небольших очагов. Волосы становятся тусклыми и слабыми, у основания имеют белый чехол. Наблюдается отечность кожи в очаге, которая покрыта мелкими чешуйками.
Дерматофития стоп и кистей сопровождается образованием красноты, эритемы, шелушения, ороговения кожного покрова, формирования пузырей.
- При паховой дерматофитии наблюдаются крупные шелушащиеся очаги и эритемы. Образования имеют красный, желто-коричневый, бурый оттенки, края очагов выделяются папулами и пустулами.
- При дерматофитии туловища наблюдаются мелкие или крупные шелушащиеся образования, имеющие четкие границы.
- Дерматофития гладкой кожи и крупных складок характеризуется образованием очагов, имеющих кольцевидный рост и фестончатые очертания. Распространение образований от центра к периферии выглядит как увеличивающееся кольцо, в центре которого наблюдается шелушение.
- При онихомикозе наблюдается поражение ногтей рук и стоп. Ногти уплотняются, приобретают серовато-грязный окрас, разрушены по краям.
Грибок на ногах
Диагностика
Основная задача лабораторных исследований состоит в выявлении возбудителя в материале.Пораженный материал: волосы, ногти, чешуйки обрабатывается раствором щелочи для того, чтобы при микроскопировании были видны только массы гриба. Если при исследовании видны нити мицелия или цепочки конидиев, ставится диагноз. При необходимости могут проводится дополнительные исследования. Для оперативной диагностики применяется люминесцентная лампа Вуда, при освещении которой частички гриба приобретают светло-зеленый оттенок.
Лечение
В лечении дерматофитии применяются все системные противогрибковые препараты, а также всевозможные антимикотики и антисептики для наружного использования. Средства с более широким действием относятся к категории азолов: кетоконазол, флуконазол, итраконазол. Ассортимент антимикотиков для наружного применения имеет десятки разных форм и регулярно обновляется.
При дерматофитии волосяного покрова головы местное лечение не применяется, так как не является эффективным. Приоритетным методом лечения этого вида болезни является системная терапия. Стандартом терапии дерматофитии волосяного покрова головы является гризеофульвин. В лечении дерматофитии ногтей применяют комплексную терапию. Местное лечение допустимо при начальной стадии болезни или единичных поражениях. Также инновационные наружные средства включают в себя противогрибковые лаки для ногтей. Для применения внутрь назначаются такие препараты, как флуконазол, итраконазол, тербинафин и т.д. В терапии дерматофитии стоп и кистей применяются как средства для наружного использования, так и системные препараты. Антимикотики для наружного применения включают в себя кремы, мази, спреи и т.д.
При хронической форме микоза стоп, кистей либо гладкой кожи, использования местных средств недостаточно. В таких случаях дерматологами назначаются тербинафин, интраконазол и т.д. Аналогичные схемы лечения используются при остальных видах болезни.
Профилактика
Профилактика грибковых инфекций состоит в соблюдении следующих принципов:
- Соблюдайте чистоту и сухость кожи.
- Регулярно меняйте нижнее белье, одежду и носки.
- Все предметы личного пользования должны быть индивидуальными.
- Обрабатывайте кожу дезинфицирующими средствами после водных процедур в бане, бассейне, посещения тренажерного зала и других общественных мест.
- Насухо вытирайте ноги после водных процедур или посещения спортзала.
- Не ходите босиком на пляжах и общественных местах.
- Внимательно осматривайте шерсть домашних питомцев и при подозрении на лишай обращайтесь к специалисту.
- Перед использованием предметов в спортзале убедитесь, что они чистые.
Трихофития
- Российское общество дерматовенерологов и косметологов
Оглавление
- Ключевые слова
- Список сокращений
- Термины и определения
- 1. Краткая информация
- 2. Диагностика
- 3. Лечение
- 4. Реабилитация
- 5. Профилактика и диспансерное наблюдение
- Критерии оценки качества медицинской помощи
- Список литературы
- Приложение А1. Состав рабочей группы
- Приложение А2. Методология разработки клинических рекомендаций
- Приложение А3. Связанные документы
- Приложение Б. Алгоритмы ведения пациента
- Приложение В. Информация для пациентов
Ключевые слова
- Трихофития
- Дерматофития
- Микоз
- Trichophyton
Список сокращений
МКБ – Международная классификация болезней
РКИ – рандомизированные контролируемые исследования
Термины и определения
Трихофития – высококонтагиозная дерматофития кожи, волос и ногтей, вызываемая грибами рода Trichophyton.
Trichophyton – род паразитических грибков, вызывающих у человека поверхностную трихофитию (Т. tonsurans, Т. violaceum. T. equinum), инфильтративно-нагноительную трихофитию (Т. mentagrophytes var. granulosum, T. verrucosum), фавус (Т. schonleinii), руброфитию (Т. rubrum), эпидермофитию стоп (Т. mentagrophytes var. interdigitale) и черепицеобразный лишай (Т. concentricum).
1. Краткая информация
1.1 Определение
Трихофития – высококонтагиозная дерматофития кожи, волос и ногтей, вызываемая грибами рода Trichophyton.
1.2 Этиология и патогенез
1) поверхностную трихофитию, вызываемую антропофильными грибами (Trichophyton violaceum и Trichophyton tonsurans), паразитирующими на человеке. Антропофильные трихофитоны характеризуются тем, что при поражении волос элементы гриба располагаются преимущественно внутри волоса (T. endotrix), не вызывая резкой воспалительной реакции со стороны кожи. При этом поражение носит поверхностный характер и отличается подострым или хроническим течением (поверхностная трихофития).
2) инфильтративно-нагноительную (зооантропонозную), обусловленную зоофильными грибами (Trichophyton mentagrophytesvar, gypseum и Trichophyton verrucosum), паразитирующими на животных. Зоофильные трихофитоны отличаются преимущественным расположением вокруг волоса и в эпителии внутреннего волосянного влагалища. Вызываемое ими поражение кожи – инфильтративно-нагноительная (глубокая) трихофития – характеризуется образованием перифолликулярного воспалительного инфильтрата, приводящего к гнойному расплавлению волосяных фолликулов и окружающей соединительной ткани.
1.3 Эпидемиология
При антропофильной трихофитии заражение происходит при контакте с больным человеком, а также его вещами (головные уборы, расчески, ножницы, постельные принадлежности, полотенце, белье, машинки для стрижки и т.д.). Возможна передача возбудителя заболевания при несоблюдении санитарно-гигиенических требований в парикмахерских, детских садах, интернатах, школах, спортивных залах.
Зооантропонозной трихофитией чаще болеют сельские жители. Основным источником заражения этим микозом являются животные: крупный рогатый скот – при фавиформной трихофитии; мелкие дикие, домашние и лабораторные животные – при гипсовидной трихофитиии. Более подвержены заражению молодые особи животных, являющиеся частым источником заражения. Заражение происходит как при непосредственном контакте с больными животными, так и с миконосителями. В последние годы возросла частота инфицирования зооантропанозной трихофитией от человека при внутрисемейном распространении заболевания.
Для возникновения трихофитии имеет значение общее состояние макроорганизма. Как поверхностная, так и инфильтративно-нагноительная формы микоза чаще развиваются у детей и взрослых, страдающих различными соматическими заболеваниями, со сниженным иммунитетом и эндокринной патологией.
При поверхностной трихофитии грибы могут распространяться гематогенным путем и поражать любой орган. При отсутствии терапии заболевание переходит в хроническую форму.
Пик заболеваемости наблюдается в зимнее время года, что связано с эпизоотиями у домашних животных, прежде всего у крупного рогатого скота.
В Российской Федерации заболеваемость трихофитией в 2015 году составила 1,9 случаев на 100 000 населения: у лиц в возрасте от 0 до 14 лет – 6,1 случаев на 100 000 соответствующего населения.
1.4 Кодирование по МКБ 10
В35.0 – Микоз бороды и головы;
В 35.8 – Другие дерматофитии.
1.5 Классификация
- Поверхностная трихофития гладкой кожи;
- Поверхностная трихофития волосистой части головы;
- Хроническая трихофития гладкой кожи;
- Хроническая трихофития волосистой части головы;
- Инфильтративно-нагноительная трихофития гладкой кожи;
- Инфильтративно-нагноительная трихофития волосистой части головы.
1.6 Клиническая картина
Инкубационный период при антропонозной трихофитии составляет от 5 до 7 дней, при зооантропанозной – от 1-2 недель до 1,5-2 месяцев.
Клинические особенности трихофитии зависят от вида возбудителя, состояния соматического здоровья человека, возраста больного, локализации очагов поражения, глубины проникновения гриба.
Антропофильные грибы обычно вызывают поверхностную и хроническую трихофитию, зоофильные – поверхностную, инфильтративную и нагноительные формы, которые последовательно переходят одна в другую и рассматриваются как различные стадии одного и того же процесса.
Антропонозную трихофитию можно условно разделить на:
- поверхностную трихофитию волосистой кожи головы, гладкой кожи головы, гладкой кожи туловища и конечностей, с возможным вовлечением в патологический процесс как пушковых, так и жестких волос ресниц, бровей, верхней губы и подбородка у мужчин, а также подмышечных, паховых областей и области лобка;
- хроническую трихофитию волосистой кожи головы, гладкой кожи туловища, конечностей и ногтей.
При зооантропонозной трихофитии выделяют поверхностные, инфильтративные и нагноительные формы, а по локализации - зооантропонозную трихофитию волосистой кожи головы, гладкой кожи лица, туловища, конечностей, редко встречающиеся онихомикозы.
Различают, кроме того, типичные и атипичные варианты той и другой трихофитии.
При поверхностной антропонозной трихофитии волосистой кожи головы выделяют мелкоочаговую и крупноочаговую формы. При мелкоочаговой поверхностной трихофитии наблюдаются мелкие шелушащиеся очаги округлых или неправильных очертаний с расплывчатыми нечеткими границами. Воспалительные явления выражены незначительно. Поверхность очагов покрыта белесоватыми чешуйками. Здоровые волосы в очагах разрежены за счет того, что больные волосы обломаны на высоте 1-2 мм над кожей. Пораженные волосы тусклые, серого цвета. Могут обламываться на уровне кожи и тогда имеют вид «черных точек». Иногда очаги поверхностной трихофитии имеют более крупные размеры.
Поверхностная антропонозная трихофития гладкой кожи. Очаги могут локализоваться на любых участках кожи, но чаще - на открытых: лице, шее, предплечьях и плечах. Они обычно представлены эритематозными пятнами округлых или овальных очертаний, четко очерченными за счет периферического гиперемированного валика с наличием узелков, пузырьков и корочек, центральные части очагов обычно бледнее и шелушатся. Очаги нередко сливаются в фигуры причудливых очертаний. Зуд отсутствует или незначительный. При локализации очагов поверхностной трихофитии в области бровей, ресниц, верхней губы, подбородка очаги обычно мелкие, шелушащиеся с небольшими воспалительными явлениями и наличием коротко обломанных серых волос.
Хроническая антропонозная трихофития волосистой кожи головы. Для всех больных характерно наличие участков атрофии различной величины и формы и основного симптома заболевания - обломанных волос в области поражения. Чаще всего волосы обламываются на уровне кожи, напоминая комедоны (симптом «черных точек»). Однако иногда пораженные волосы обламываются в глубине волосяного фолликула.
Различают три типа поражения волосистой кожи головы: а) мелкие шелушащиеся очаги четких очертаний, почти без воспалительных явлений с обилием мелких атрофических плешинок и обломанных волос, либо на высоте 1-2 мм над уровнем кожи, либо на уровне кожи в виде «черных точек»; б) диффузное шелушение волосистой кожи головы, симулирующее себорею и маскирующее атрофические очаги и обломанные волосы, включенные в чешуйки; в) отсутствие каких-либо видимых изменений кожи волосистой части головы с наличием небольшого количества атрофических очагов и единичных «черных точек».
Хроническая антропонозная трихофития гладкой кожи. Очаги микоза располагаются чаще всего симметрично, представлены эритематозными пятнами с синюшным оттенком, шелушащимися по всей поверхности, зудящими, без четких границ, периферического валика, пузырьков, гнойничков, корочек. Пушковые волосы поражаются часто.
Поверхностная форма зооантропонозной трихофитии начинается с появления одного или нескольких эритемато-сквамозных пятен округлой или овальной формы, резко отграниченных от окружающей кожи. В несколько инфильтрированном и приподнятом крае очагов располагаются фолликулярные узелки, мелкие везикулы, быстро ссыхающиеся в поверхностные корочки. В свежих очагах обломанные волосы не всегда обнаруживаются. Постепенно очаги увеличиваются в размерах за счет периферического роста, в них наблюдаются воспалительные явления и инфильтрация, и процесс переходит в инфильтративную форму. Изредка микотический процесс длительно протекает по типу пятнистой формы, приобретая черты хронической трихофитии.
Инфильтративная форма. Для этой формы трихофитии характерны резко очерченные, возвышающиеся над уровнем кожи очаги поражения, округлой или овальной формы, единичные или множественные, склонные к слиянию в обширные участки поражения с причудливыми, фестончатыми, гирляндообразными очертаниями. В пределах очагов кожа гиперемирована, отечна, инфильтрирована, покрыта фолликулярными папулами, везикулами, быстро превращающимися в пустулы, содержимое которых ссыхается в корочки. При выраженной пустулизации пораженные участки кожи полностью покрываются гнойно-кровянистыми корочками. Часто вовлекаются пушковые волосы, при этом окружающая их перифолликулярная ткань воспаляется и образуются остеофолликулярные пустулы. В очагах поражения, локализованных на волосистой части головы, области верхней губы и подбородка, пораженные волосы обламываются в виде «пеньков», при расположении очагов микоза в области бровей и на веках могут поражаться волосы бровей и ресниц, также обламываясь в виде «пеньков». Диссеминация микоза чаще наблюдается у детей, особенно обширные очаги локализуются обычно на коже спины. Диссеминации способствует мытье с растиранием очагов мочалкой. На границе крупных сливных очагов поражения по располагаются мелкие и крупные «отсевы» поверхностной или инфильтративной формы трихофитии.
Нагноительная форма трихофитии волосистой кожи головы характеризуется усилением гиперемии в очагах поражения, появлением множественных фолликулитов и перифолликулитов, которые сливаются в один общий массивный инфильтрат. Очаги микоза нагноительной трихофитии локализуются на волосистой части головы, верхней губе и подбородке в виде опухолевидных образований (фолликулярный абсцесс) правильных округлых очертаний, рельефно поднимающихся над уровнем кожи с бугристой мокнущей поверхностью, покрытой гноем и корками. Консистенция вначале плотноватая, затем тестоватомягкая. Кожа в очаге резко воспалена, насыщенно-красного или багрово-синюшного цвета, болезненна при пальпации. Устья волосяных фолликулов расширены, из них выделяется гной, склеивающий волосы. Поверхность очага покрыта грубыми гнойно-кровянистыми корками. Волосы в очагах поражения расшатаны и легко удаляются. Нередко вокруг основного очага появляются единичные фолликулиты, дающие начало новым очагам. Из-за слияния и периферического роста очаги нагноительной трихофитии могут достигать значительной величины.
Нагноительная трихофития гладкой кожи. На гладкой коже, преимущественно тыла кистей, предплечий и шеи, появляются круглые или овальные очаги резко выраженного воспалительного характера, покрытые фолликулярными пустулами, возвышающимися над уровнем кожи. Массивные инфильтраты развиваются быстро и сопровождаются значительной болезненностью. При надавливании на очаги поражения из них выделяется обильный гной. При нагноительной трихофитии нередко наблюдается увеличение регионарных лимфоузлов, недомогание, головные боли, снижение аппетита, лихорадка, лейкоцитоз, ускорение СОЭ и другие симптомы интоксикации, связанные с всасыванием гноя, продуктов жизнедеятельности грибов и бактерий. Примерно у 5-7% больных появляются аллергические высы- пания-трихофитиды в виде пятнистых, мелкопапулезных или скарлатиноподобных сыпей. Чаще они группируются вблизи очагов и лишь в особенно тяжелых случаях распространяются по всему кожному покрову.
2. Диагностика
2.1 Жалобы и анамнез
Поверхностная антропонозная трихофития волосистой кожи головы: зуд, обламывание волос, шелушение.
Поверхностная антропонозная трихофития гладкой кожи: зуд незначительный, покраснение, по краю пузырьки и корочки, отечность, шелушение.
Хроническая антропонозная трихофития волосистой кожи головы: шелушение, обламывание волос на уровне кожи.
Хроническая антропонозная трихофития гладкой кожи: зуд, пятна с синюшным оттенком, шелушение.
Инфильтративная форма: зуд, покраснение, обламывание волос, отек, гнойно-кровянистые корки.
Нагноительная форма трихофитии волосистой кожи головы: болезненность, покраснение с синюшным оттенком, гнойно-кровянистые корки.
Нагноительная трихофития гладкой кожи: болезненность, покраснение, отек, цвета.
2.2 Физикальное обследование
Объективные клинические проявления трихофитии, выявляемые при физикальном обследовании, описаны в разделе «Клиническая картина».
2.3 Лабораторная диагностика
- Для постановки диагноза трихофитии рекомендуется основываться на данных клинической картины и результатах лабораторных исследований: микроскопического исследования на грибы (не менее 4 раз), культурального исследования для идентификации вида возбудителя.
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4)
- При назначении системных антимикотических препаратов рекомендуется проведение: общего клинического анализа крови (1 раз в 10 дней), общего клинического анализа мочи (1 раз в 10 дней), биохимического исследования сыворотки крови (до начала лечения и через 3-4 недели) (AЛT, AСT, билирубин общий).
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4)
2.4 Инструментальная диагностика
2.5 Иная диагностика
3. Лечение
3.1 Консервативное лечение
- Рекомендуется гризеофульвин перорально с чайной ложкой растительного масла 12,5 мг на кг массы тела в сутки в 3 приема (не более 1,0 г в сутки) ежедневно до второго отрицательного микроскопического исследования на наличие грибов (обычно 3-4 недели), затем через день в течение 2 недель, далее 2 недели 1 раз в 3 дня [2, 3, 5, 8, 12,19, 20, 25-28, 30, 33, 37, 38, 49, 50].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 1+)
- Рекомендуются наружно:
циклопирокс, крем 2 раза в сутки в течение 4-6 недель [15].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 1+)
кетоконазол крем, мазь 1–2 раза в сутки в течение 4-6 недель [15].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 1+)
изоконазол, крем 1 раз в сутки в течение 4-6 недель [34]
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 3)
бифоназол крем 1 раз в сутки в течение 4-6 недель [34].
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 3)
10% серная мазь вечером + йод 3% спиртовая настойка утром [27,35].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 4)
серно (5%)-дегтярная(10%) мазь вечером [27].
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4)
Комментарии: Лечение считается законченным при трех отрицательных результатах исследования, проводимого с интервалами 5-7 дней.
- Для лечения инфильтративно-нагноительной формы изначально рекомендуется применять наружно антисептики и противовоспалительные лекарственные средства (в виде примочек и мазей):
ихтиол, мазь 10% 2–3 раза в сутки в течение 2-3 дней.
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4)
калия перманганат, раствор 1:6000 2-3 раза в сутки в течение 1-2 дней.
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4)
этакридин, раствор 1: 1000 2–3 раза в сутки в течение 1-2 дней.
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4)
Нитрофурал, раствор 1:5000 2–3 раза в сутки в течение 1-2 дней [39].
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4)
Комментарии: Затем лечение продолжают вышеуказанными противогрибковыми лекарственными средствами. Применение системных антимикотических препаратов во время беременности и лактации противопоказано.
- Лечение всех форм микроспории во время беременности рекомендуется проводить только местно-действующими препаратами.
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4)
- Для лечения детей рекомендуется гризеофульвин перорально с чайной ложкой растительного масла 21-22 мг на кг массы тела в сутки в 3 приема ежедневно до первого отрицательного микроскопического исследования на наличие грибов (3-4 недели), затем через день в течение 2 недель, далее 2 недели 1 раз в 3 дня [13, 18, 20, 22, 26, 27, 31, 32].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 1-)
тербинафин перорально после еды: детям с массой тела >40 кг – 250 мг 1 раз в сутки, детям с массой тела от 20 до 40 кг – 125 мг 1 раз в сутки, детям с массой тела
Читайте также:

