Есть ли рак брови
Опубликовано: 17.09.2024
При всех ли видах химиотерапии выпадают волосы?
Нет. Хотя выпадение волос является самым часто встречающимся побочным эффектом химиотерапии. При схемах, использующихся в лечении рака молочной железы, только при схеме CMF (циклофосфан, метотрексат, 5-фторурацил) волосы могут не выпадать полностью. При остальных схемах, особенно в которых фигурируют доксорубицин и паклитаксел/доцетаксел выпадение волос отмечается более чем в 95% случаев.
Почему при химиотерапии выпадают волосы?
Химиопрепараты являются цитостатиками, они остановливают деление клеток. И с этим основным действием связано значительное количество побочных эффектов. Волосяные фолликулы, в которых образуется волос, содержат одни из самых активно делящихся клеток. Как известно, при химиотерапии страдают прежде всего самые активные клетки.
Выпадают ли волосы при лучевой терапии?
Да, если лучевая терапия проводится на область волосистой части головы. Если же зона облучения иная, то волосы на голове не страдают. То есть при раке молочной железы при проведении лучевой терапии облучается, как правило послеоперационный рубец и подмышечная область, и облысение не встречается.
Насколько вредно выпадение волос?
Само по себе выпадение не вредно для здоровья, но оказывает негативное влияние на психику женщины. Нередко женщину настолько пугает факт выпадения волос, что она отказывается от предлагаемого химиотерапевтического лечения. Как раз задачей данной статьи является помочь женщине сделать правильный выбор, получить советы, которые облегчат ее психологическое состояние.
Выпадают ли волосы при гормонотерапии?
Для гормонотерапии выпадение волос или алопеция не характерны, хотя в инструкциях к препарату, например, тамоксифену, такой эффект описан. Реально при гормонотерапии алопеция встречается менее чем в 10% случаев и если она встречается, то это не тотальная алопеция (полное выпадение волос), а частичная, при которой волосы редеют.
Как быстро выпадают волосы при химиотерапии?
Обычно волосы выпадают через 2-3 недели после начала курса химиотерапии. Иногда раньше, иногда позже. Во многом зависит этот процесс от индивидуальных особенностей.
Есть ли способы предотвратить выпадение волос?
Да, это возможно. Наиболее эффективной (хотя эффективность все равно оставляет желать лучшего) является методика охлаждения волосяных луковиц. С помощью аппарата волосяной покров головы после проведения химиотерапии охлаждается на некоторое время. Снижение температуры в области луковиц волос приводит к меньшему влиянию химиопрепаратов. Эффективность методики не слишком высока, но в 10-30% случаев она может помочь женщине остаться с волосами. Однако следует понимать, что даже в этих 10-30% случаев развивается частичное выпадение волос.
Когда начинают расти волосы после химиотерапии?
Обычно первые волосы появляются к завершающему курсу химиотерапии. Известно, что первыми появляются наиболее «сильные» волосы, поэтому они чаще всего достаточно жесткие и кудрявые. Восстановление прически обычно происходит к 3-6 месяцу после окончания химиотерапии.
Выпадают ли волосы на ногах, в подмышках, лобке?
Страдать могут волосы любых частей тела. Чаще всего страдает волосяной покров головы, реже выпадают волосы в подмышечных впадинах, на лобке и на ногах. Чаще всего отмечается не полное выпадение волос в этих зонах, а частичное.
Выпадают ли ресницы и брови?
Да, но далеко не всегда могут выпадать ресницы и брови. Связано это в большей степени с индивидуальными особенностями.
Рекомендации по выбору париков
Перед началом химиотерапии имеет смысл сделать короткую прическу и обратиться в салон для подбора парика. Чем длиннее волосы, тем больше нагрузка на волосяной фолликул. Некоторые полезные советы:
- Возьмите с собой в салон своих близких людей. Они помогут вам выбрать тот или иной вариант парика
- Нередко ношение парика до выпадения волос позволяет маскировать для окружающих ситуацию.
- Лучше выбирать парики из натуральных волос.
- Парик должен строго прилегать к голове.
- Желательно если объем волос парика будет совпадать с вашей прической
- Оптимально, чтобы цвет волос парика совпадал с цветом вашей прически.
- При примерке парика надо покачать головой в стороны, наклониться. Это позволит вам убедиться в том, что парик хорошо сидит на голове. Смещение парика почти всегда выдает его присутствие.
- Существует гель для фиксации парика.
- Можно использовать прокладки из хлопка для предотвращения раздражения кожи головы.
- Старайтесь не приближаться к огню или горячим предметам. Некоторые парики могут менять форму при нагревании.
- Если вы себя чувствуете в парике более или менее комфортно, покупайте его.
- Некоторые женщины предпочитают не носить парик и используют платки и банданы. Это достаточно «радикальный» способ, однако нередко он воспринимается окружающими, лучше чем ношение парика. Выбор зависит от женщины и от ее самоощущения. Мой опыт говорит о том, что все зависит от самоощущения женщины. Уверенность и хорошее настроение зачастую делают женщину в глазах окружающих более привлекательной, нежели чем самый красивый парик.
Рекомендации по уходу за волосами во время химиотерапии
1. Пользуйтесь рассческой с редкими зубами или расческой для новорожденных (щетка)
2. Причесывайтесь аккуратно, без сильного натяжения волос и резких движений
3. Используйте шампунь для ломких волос
4. На ночь можно одевать сетку для волос или шапочку, которая сохраняет прическу.
5. Рекомендуется использовать наволочки из хлопка или льна.
6. Не используйте бигуди, плойки, горячий фен.
7. Не используйте давящие заколки или тянущие резинки
8. Постарайтесь не красить волосы
9. Регулярно делайте массаж волосистой части головы (легкие массирующие движения кончиками пальцев).
10. При выпадении волос используйте детский крем, можно использовать облепиховое или оливковое масло.
11. Яркий макияж обычно отвлекает взгляд окружающих людей, также как и яркие украшения и одежда.
29 марта 2012, Дмитрий Андреевич Красножон, последняя редакция 30 июля 2014 года.

По данным российских онкологических ассоциаций кожные опухоли среди всех опухолей по встречаемости в лидерах: - у женщин они занимают второе место (16,6 % среди всех злокачественных новообразований), сразу за раком молочной железы, третье у рака шейки и тела матки (13,1 %); - у мужчин кожные опухоли находятся на третьем месте - 11,9 % (первое место у рака бронхолегочной системы - 17,4%, второе место у рака простаты - 14,5%).
В кожных новообразованиях самое важное определить является данное новообразование меланоцитарным или немеланоцитарным. То есть исключить меланому! Меланома - самое грозное из меланоцитарных новообразований, является также самым агрессивным из всех известных опухолей человека. За 6-8 месяцев с момента появления первых симптомов родинка метастазирует и существенно снижает прогноз на 5 летнюю выживаемость после полноценного курса лечения. Но по удельному весу в структуре заболеваемости меланома занимает лишь 1,5%. Опухоли из кератиноцитов составляют 90% опухолей кожи. Большинство из них - это базалиомы, самые благоприятные по течению опухоли.

Базалиома - это опухоль из зародышевых клеток. То есть эти клетки в норме во взрослом организме отсутствуют, они похожи на те, что есть в организме плода.
Главное их отличие от здоровых клеток:
- неукротимый рост;
- отсутствие связи с другими клетками, автономное функционирование и, вытекающее из этого, невыполнение клеткой своих функций;
- наличие большого количества сосудов и капилляров из-за выделения особых ферментов, так как для роста опухоли необходимо усиленное питание.
Выделяют следующие основные клинические формы базалиомы:
-
Поверхностная
Частота встречаемости 15% среди всех клинических форм. Эритематозные пятна напоминают дерматит. Отличается лишь нечувствительностью к лечению и длительностью существования, а также многолетним ростом. Чаще других опухолей бывает первично-множественной. Чаще других локализуется на туловище. Иногда на поздних стадиях инфильтрируется и переходит в нодулярную. Солидная, или нодулярная, или инфильтративно-язвенная
Самая частая среди базалиом. Это бледно-розовый узелок с медленным ростом, покрытый телеангиоэктазиями. Сначала гладкий, затем появляются чешуйки, изъязвление, геморрагические корки. В иных случаях изъязвление преобладает, опухоль становится похожей на эрозию, “ulcus rodens”, разъедающая язва. Если изъязвление происходит вблизи естественных отверстий (уши, нос, глаза), то возникающие повреждения органов могут быть значительными. Склероподобная базалиома, или склерозирующая, или морфеаподобная
Встречаемость 3% всех базалиом. Это агрессивная базалиома. Напоминает грубый, втянутый рубец с восковидным блеском, множеством телеангиоэктазий, на поздних стадиях иногда изъязвляется. Границы опухоли обычно выходят за границы видимого очага. Опухоль спаяна с подлежащими тканями. Фиброэпителиальная или фиброэпителиома Пинкуса
Очень редкая базалиома. Напоминает дерматофиброму или себорейную кератому. Локализуется чаще на туловище или конечностях. Умеренно плотная, плоская.
Лечение базалиомы.
Если Вас есть то или иное новообразование кожи, необходимо обратиться к врачу дерматовенерологу. Врач проведет визуальный осмотр, выполнит дерматоскопию, а также цитологическое исследование ткани опухоли. Обычно для постановки диагноза бывает необходимо выполнить 2-3 цитологических исследования.
Если подтверждается диагноз злокачественного новообразования кожи, лечение будет проводиться онкологом. При лечении базалиом используется резекция. Европейские рекомендации рекомендуют для деструкции использовать лазер, радиоволну или жидкий азот с назначением через месяц после заживления имиквимода на 6 месяцев. В нашей стране эти пациенты должны передаваться в руки онкологов для назначения лучевой терапии.
В практической онкологии острой проблемой является лечение рецидивов базалиом. При лечении их теми же лучевыми методами частота рецидивов доходит до 48 %. Также проблемой являются резистентные к лучевой терапии формы. В этих случаях по направлению онколога проводится фотодинамическая терапия (ФДТ).
ФДТ - это высокотехнологический метод основан на селективной деструкции опухолевых клеток. Предварительно перед воздействием вводится фотосенсибилизатор, который позволяет максимально эффективно поглощать метаболически более активные клетки растущей опухоли. Когда фотосенсибилизатор сконцентрируется в опухоли, она облучается лазером длиной волны, которая избирательно активирует этот фотосенсибилизатор. Происходит фотодинамическая реакция с образованием синглетного кислорода (тройного) и свободных радикалов в клетках, избирательно накопивших сенсибилизатор. В итоге разрушаются органеллы и мембраны опухолевых клеток. Клетка гибнет по механизму некроза и апоптоза. Селективность накопления сенсибилизатора обеспечивает минимальные повреждения здоровых тканей при проведении лазерного лечения. Разрушение опухоли происходит постепенно обычно от 2 до 4 недель (иногда до 9 недель).

В России приказами Минздрава рекомендовано повсеместно внедрять фотодинамическую терапию для лечения опухолей, организовывать кабинеты и отделения ФДТ и обучать врачей-онкологов этому методу.
Некоторые ученые сравнивают важность для онкологии этого метода лечения с прорывом для медицины, который совершили антибиотики. Дело в том, что метод очень эффективен, малотравматичен, и практически не имеет противопоказаний, а пациенты у онколога – люди, как правило, возраста преклонного. При этом при воздействии ФТД важным является органосохранность и эстетические последствия, так как заживление происходит путем репарации нормальных тканей, а не рубцеванием.
При подозрении на наличие у Вас какого-либо новообразования кожи, Вы можете обратиться в СЕМЕЙНУЮ КЛИНИКУ. Наши опытные врачи дерматологи и онкологи поставят правильный диагноз и определят дальнейшую тактику лечения.
В Сети огромное количество материала о раке кожи. К сожалению, информация, которая представлена не в виде научных статей и не на сайтах дерматоонкологов, не выдерживает никакой критики.
В этой статье я отвечу на многие животрепещущие вопросы: «как распознать у себя рак кожи?», «опасен ли рак кожи?», «какие варианты лечения рака кожи существуют?» и другие.
Виды рака кожи
Существует 3 вида часто встречающихся злокачественных опухолей кожи. Они различаются как по частоте заболеваемости (т. е. шансу заболеть), так и по степени опасности для жизни – базалиома, плоскоклеточный рак и меланома.
Меланома – одна из редких и опасных опухолей кожи. Она составляет всего 4 % от общего количества злокачественных образований кожи, но является причиной почти 80 % смертей при этой локализации. О меланоме можно подробно прочитать здесь.
Базальноклеточный рак кожи
Базалиома – самый частый, но вместе с тем и наиболее безопасный вид рака кожи. Смерть от базалиомы возможна только в очень запущенных случаях или при агрессивных формах (базосквамозной) опухоли. Благоприятное течение базалиомы обусловлено тем, что она практически никогда не дает метастазов (всего 0,5 % случаев).
Симптомы и признаки
Наиболее часто базалиома возникает на коже носа, чуть реже на лице и значительно реже – на остальных частях тела.
Пик заболеваемости приходится на возраст старше 40 лет. Самой молодой пациентке, которой по гистологии установили диагноз базалиома, было 39 лет.
То, как выглядит базальноклеточный рак кожи, зависит от формы:
- Узловая форма (синоним нодулярная). Опухоль представлена в форме узелка. Отличить ее от других образований кожи можно по увеличенному количеству сосудов на поверхности, восковидному блеску и мелким серо-голубым включениям. Все эти признаки видны на фото.
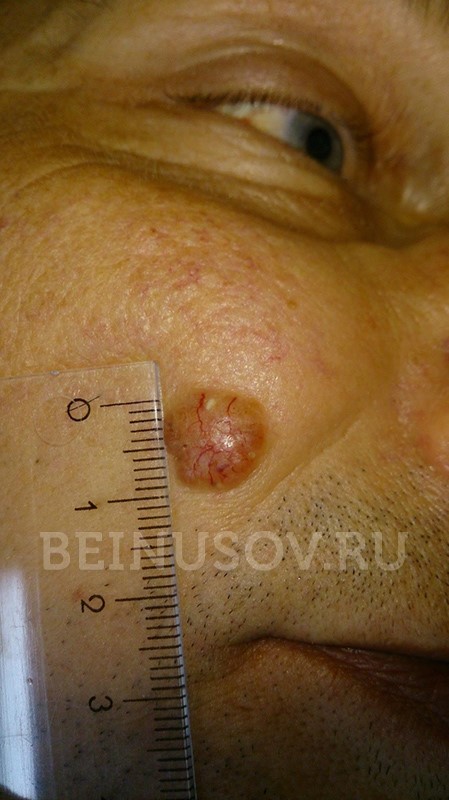
Узловая форма базалиомы
Кроме того, на поверхности узловой базалиомы может быть еще один характерный признак – изъязвление.
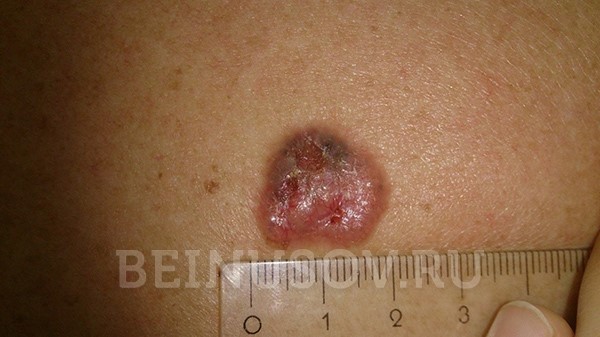
Узловая базалиома с изъязвлением
- Поверхностная форма базалиомы в большинстве случаев представлена в виде участка покраснения на коже. Возможны также элементы шелушения и уже упоминавшийся выше восковидный блеск.
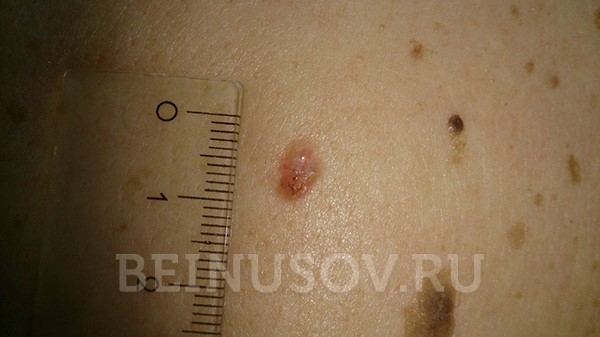
Поверхностная форма базалиомы
- Склеродермоподобная форма базалиомы – очень редкая и часто представляет трудности в диагностике. Она характеризуется более светлым и более твердым в сравнении с окружающей кожей уплотнением.
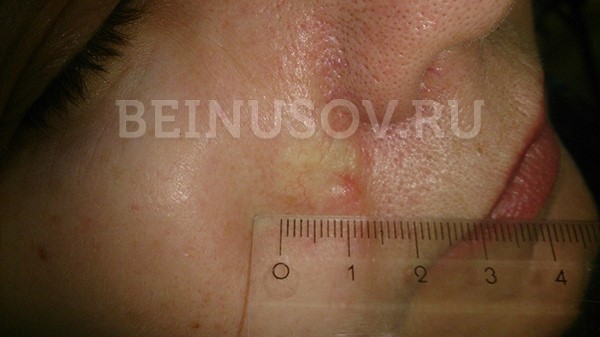
Склеродермоподобная форма базалиомы
- Пигментная форма базалиомы составляет очень малую часть от общего числа этих опухолей. Ее отличает большое количество пигмента. В связи с этим базалиому часто принимают за меланому при осмотре без дерматоскопа.
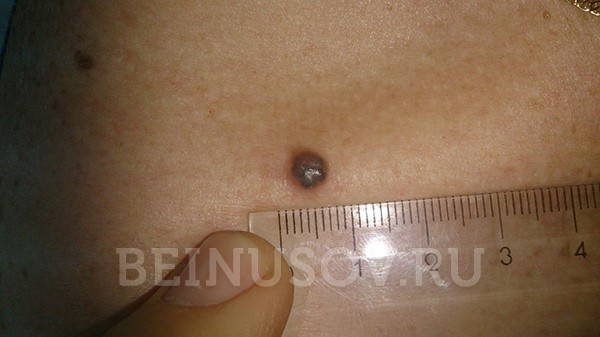
Пигментная форма базалиомы
- Язвенная форма базалиомы может достигать очень больших размеров и в запущенных случаях практически не поддается лечению.
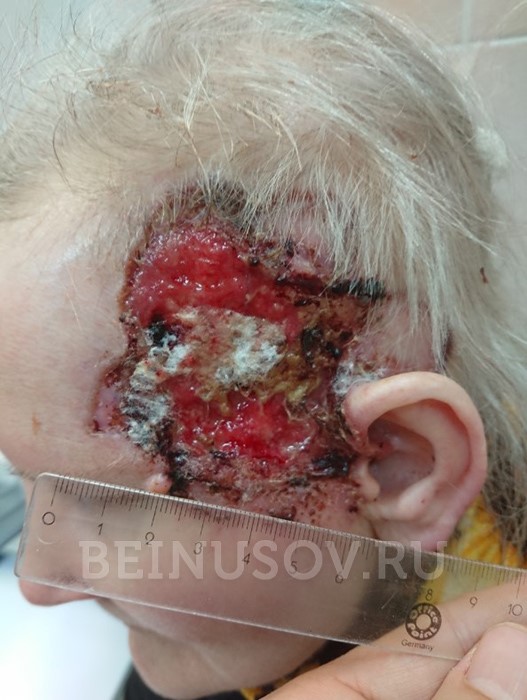
Язвенная форма базалиомы
Фото в начальной стадии
К сожалению, базальноклеточный рак кожи крайне сложно диагностировать на ранних стадиях, т. е. при минимальных размерах. Вот несколько фотографий:
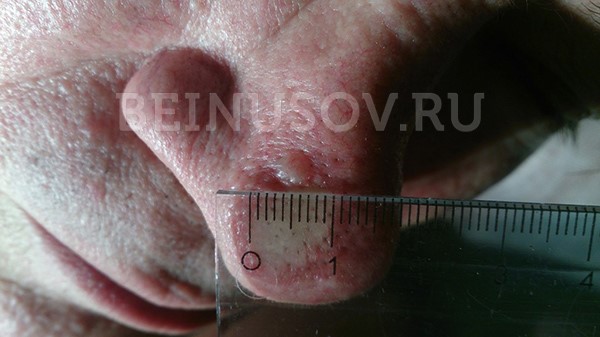
Базалиома кожи носа, узловая форма, размер 5 мм
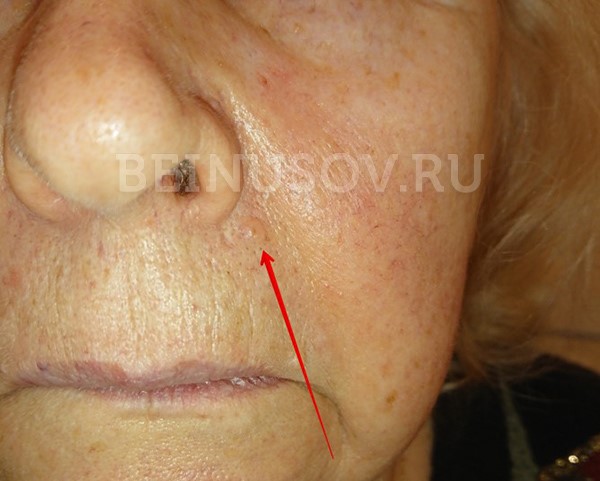
Базалиома, узловая форма, 3 мм в диаметре
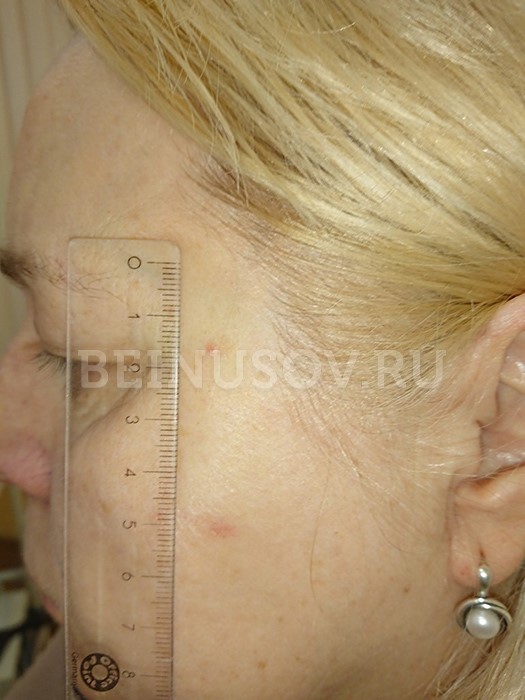
Узловая базалиома височной области, диаметр 2 мм
Диагностика базалиомы на ранних стадиях, при маленьких размерах опухоли, может представлять значительные трудности. Только сочетание комплексного осмотра всей кожи, тщательного выяснения истории существования образования и дерматоскопии поможет в установке диагноза базалиома на ранней стадии.
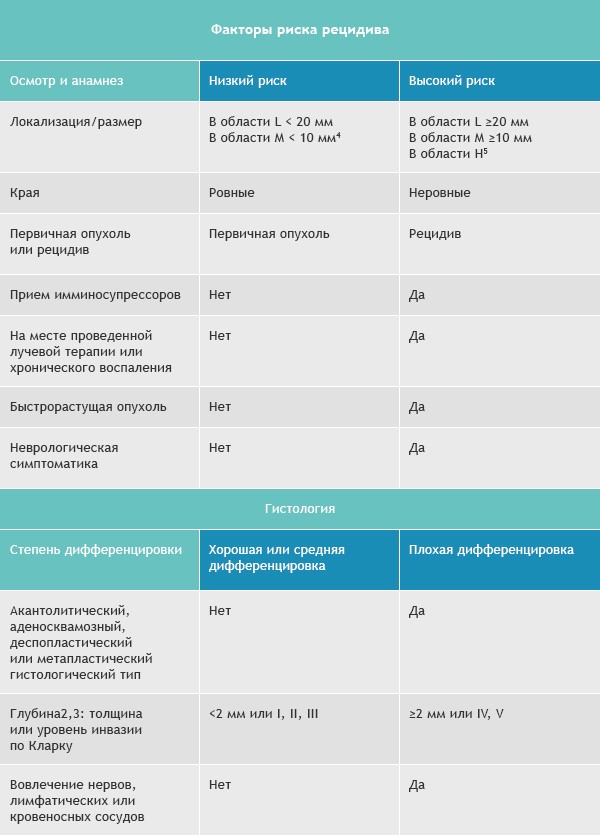
Базалиомы с высоким и низким риском рецидива (NCCN, 2018)
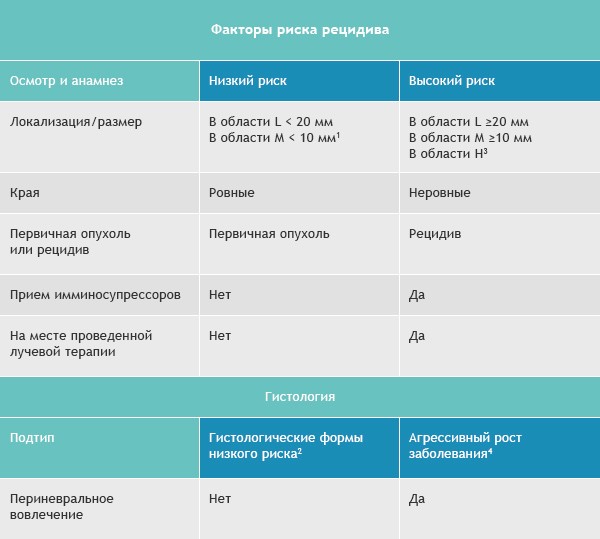
Область H: маска лица (включая веки, брови, кожа вокруг глаз, нос, губы [кожа и красная кайма губ], подбородок, нижняя челюсть, кожа/борозды перед и за ушной раковиной, виски, уши), гениталии, ладони и ступни.
Область M: щеки, лоб, волосистая часть головы, шея и голени
Область L: туловище и конечности (исключая голени, ладони, ступни, ногтевые части и лодыжки)
Примечания
- Локализация вне зависимости от размера может быть признаком высокого риска
- Гистологические формы низкого риска: узловая (нодулярная), поверхностная, кератотическая, пилоидная, с дифференцировкой в сторону придатков кожи, фиброэпителиома Пинкуса
- Область H означает высокий риск вне зависимости от размера
- Морфеаподобный, базосквамозный (метатипический), склерозирующий, смешанный инфильтративный, микронодулярный в любой части опухоли
Для присвоения опухоли статуса «высокий риск рецидива» достаточно только одного из факторов из правого или левого столбца.
Лечение базалиомы
Основной целью лечения базальноклеточного рака является полное удаление опухоли с максимальным сохранением косметических свойств и функций тех частей тела, где развилось это новообразование.
Как правило, наилучший результат обеспечивается хирургическими методами. Однако желание сохранить функциональность и косметические свойства может привести к выбору лучевой терапии в качестве основного метода лечения.
В зависимости от степени риска рецидива (см. выше) подход к лечению базалиомы может различаться.
У пациентов с поверхностной формой базалиомы и низким риском рецидива, когда хирургия или лучевая терапия противопоказаны или неприменимы, могут быть использованы следующие методы лечения:
- 5-фторурациловая мазь;
- мазь «Имиквимод» («Алдара», «Кераворт»);
- фотодинамическая терапия;
- криодеструкция.
Микрографическая хирургия по Mohs может быть рекомендована пациентам с высоким риском рецидива.
Химиотерапия при базалиоме включает препараты-ингибиторы сигнального пути hedgehog – висмодегиб (эриведж) и сонидегиб (одомзо). Эти препараты могут помочь в случае, когда хирургические методы, как и лучевая терапия, неприменимы или противопоказаны.
Что нужно знать о базалиоме?
- В подавляющем большинстве случаев базалиома не представляет угрозы для жизни.
- Если при гистологическом исследовании удаленного образования получен ответ базальноклеточный рак – ничего страшного в этом нет. Важно убедиться, что образование удалено полностью – обязательно проконсультируйтесь с онкологом.
- Если после удаления базалиомы в гистологическом исследовании есть фраза «в крае резекции опухолевые клетки» или что-то похожее – необходимо дальнейшее лечение с целью полного удаления опухоли.
- Настоятельно не рекомендую удалять базалиому без гистологического исследования, т. к. даже очень типично выглядящее образование может быть вовсе не тем, чем кажется на первый взгляд.
- Базалиому нужно лечить. Наблюдение – плохой вариант при подобном диагнозе. Лечение запущенных форм (см. фото язвенной формы) крайне трудное и дорогостоящее.
- Если у вас уже удалили базалиому, необходимо регулярно проходить осмотр всей кожи у онколога с целью возможного выявления еще одной такой опухоли.
- Вероятность метастазирования у метатипического (базосквамозного) гистологического типа выше, чем у остальных видов.
Плоскоклеточный рак
Встречается реже, чем базалиома, второй по частоте вид рака кожи и имеет чуть менее благоприятный прогноз. Однако необходимо отметить, что течение заболевания значительно менее злокачественное, чем при меланоме.
Метастазы возникают относительно редко – в среднем в 16 % случаев [1]. У больных плоскоклеточным раком кожи размером менее 2 см 5-летняя выживаемость составляет около 90 %, при больших размерах и прорастании опухоли в подлежащие ткани – менее 50 % [1].
Может возникать на любых участках тела, в том числе на гениталиях и на слизистых, однако наиболее часто – в местах, подверженных попаданию солнечных лучей.
Симптомы и признаки
То, как выглядит плоскоклеточный рак кожи, зависит во многом от клинической формы заболевания.
Ороговевающая форма – возвышение или ровная поверхность, покрытая роговыми чешуйками, которые могут нарастать и отваливаться. При повреждении может кровоточить.
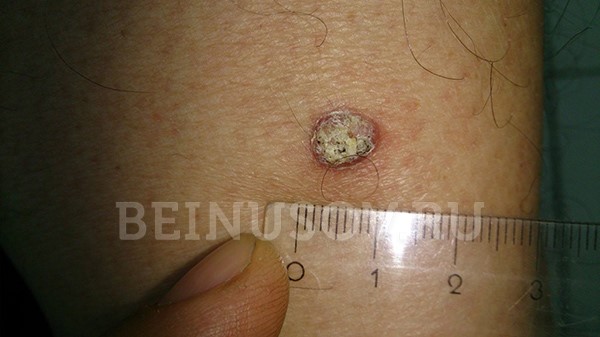
Ороговевающая форма плоскоклеточного рака кожи
Необходимо помнить, что под маской кожного рога может скрываться именно ороговевающая форма плоскоклеточного рака. В связи с этим подобные образования всегда стоит удалять только с гистологическим исследованием:

Кожный рог следует удалять с гистологией – под его маской может скрываться ороговевающая форма плоскоклеточного рака
Неороговевающая эндофитная форма (растущая в направлении окружающих тканей). Чаще всего выглядит как длительно не заживающая рана или язва, которая может со временем углубляться и расширяться.
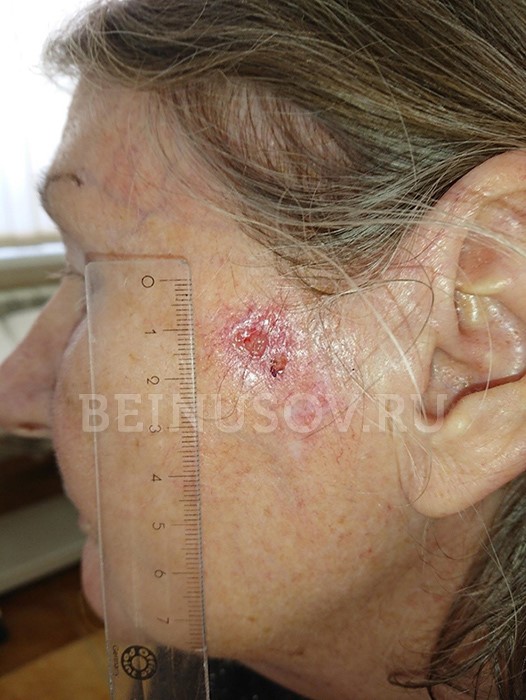
Неороговевающая эндофитная форма плоскоклеточного рака кожи
Экзофитная неороговевающая форма плоскоклеточного рака кожи выглядит как узел, возвышающийся над уровнем кожи. Поверхность узла может быть эрозирована или мокнуть.
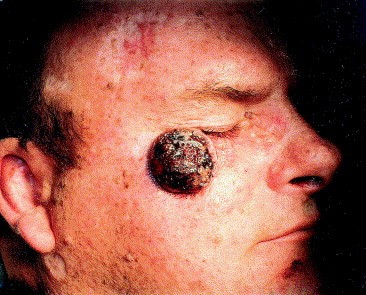
Экзофитная неороговевающая форма плоскоклеточного рака кожи
Фото в начальной стадии
Под начальной стадией плоскоклеточного рака понимается состояние, когда злокачественный процесс ограничен эпидермисом – самым верхним слоем кожи. Обозначается в диагнозе как in situ или внутриэпидермальный плоскоклеточный рак. Это заболевание не представляет опасности для жизни, если удалено полностью.
Существует 2 формы этой фазы заболевания:
Болезнь Боуэна
Чаще всего представлена одиночными плоскими бляшками, с четкими границами, асимметричной формой, неровными краями. Размер достигает 7–8 мм. Образование может постепенно увеличиваться, на поверхности часто отмечается шелушение либо образование корочек.
Цвет красный или коричневый, располагается на любых участках тела. [3]
От себя добавлю, что в моей практике гистологически подтвержденная болезнь Боуэна встретилась всего один раз. Выглядела как небольшое (3 х 4 х 3 мм) телесного цвета уплотнение с гладкой поверхностью на коже ствола полового члена у мужчины 43 лет.

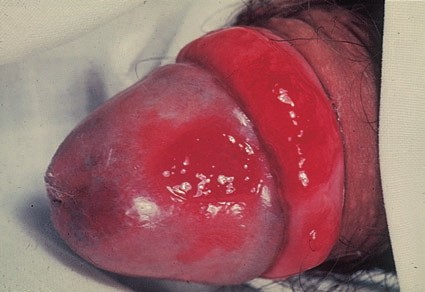
Эритроплазия Кейра
Вторая форма рака кожи начальной стадии, которая развивается наиболее часто на коже крайней плоти полового члена или головке. Значительно реже заболевание поражает женские наружные половые органы.
Наиболее частый внешний вид эритроплазии Кейра – ярко-красное пятно с четкими границами, влажной блестящей поверхностью [3].
Лечение плоскоклеточного рака кожи (NCCN, 2018)
Как и в случае с базалиомой, для плоскоклеточной карциномы выделяют группы высокого и низкого рисков рецидивирования и метастазирования.
Область H: маска лица (включая веки, брови, кожа вокруг глаз, нос, губы [кожа и красная кайма губ], подбородок, нижняя челюсть, кожа/борозды перед и за ушной раковиной, виски, уши), гениталии, ладони и ступни.
Область M: щеки, лоб, волосистая часть головы, шея и голени
Область L: туловище и конечности (исключая голени, ладони, ступни, ногтевые части и лодыжки)
Примечания
- Ободок гиперемии должен быть учитываться при измерении размера.
- Эксцизионная биопсия более предпочтительна, чем инцизионная.
- Модифицированное измерение толщины по Бреслоу должно исключать паракератоз и «корочку», должно проводиться от основания язвы, если таковая имеется.
- Локализация независимо от размеров может быть признаком высокого риска.
- Область H подразумевает высокий риск вне зависимости от размера.
Основные принципы и методы лечения при плоскоклеточном раке – такие же, как и при базалиоме.
Основная цель – сохранить функциональность и косметические качества. Наиболее эффективным принято считать хирургический метод – удаление опухоли с захватом 4–6 мм здоровых тканей при низком риске рецидивирования и метастазирования. Для опухолей с высоким риском рекомендована микрографическая хирургия по Mohs либо иссечение в более широких границах, чем при низком риске.
Лучевая терапия применима в случаях, когда другие методы не могут быть использованы. При химиотерапии плоскоклеточного рака могут применяться препараты платины (цисплатин, карбоплатин), а также ингибиторы EGFR (цетуксимаб).
Как не заболеть раком кожи? Чего избегать?
Солнечный свет. Наиболее доказанной причиной появления обоих видов рака кожи, впрочем, как и меланомы, является воздействие солнечного света. Если вы любите бывать в жарких странах, у вас светлые волосы и кожа или ваша работа связана с длительным пребыванием на солнце – стоит серьезно озаботиться защитой от ультрафиолета.
Предраковые заболевания кожи – следующий фактор, который может предшествовать развитию плоскоклеточной формы: актинические (солнечные) кератоз и хейлит, лейкоплакия, папилломавирусная инфекция слизистых оболочек и гениталий. Этот вид опухоли может развиться также на фоне рубцовых изменений после ожогов или лучевой терапии.
Контакт с канцерогенами
Различные химические вещества могут приводить к развитию рака кожи: мышьяк и нефтепродукты.
Ослабленная иммунная система. Люди, принимающие иммуносупрессоры после трансплантации органов, или носители ВИЧ-инфекции имеют повышенный риск развития рака кожи плоскоклеточного типа.
Резюме
Рак кожи в подавляющем большинстве случаев – не смертельное заболевание. На ранних стадиях он лечится вполне успешно, в арсенале врачей много разных методов. В случае агрессивных форм или длительного течения без лечения рак кожи может представлять опасность для жизни.
Список литературы
- Ганцев Ш. Х., Юсупов А. С. Плоскоклеточный рак кожи. Практическая онкология. 2012; 2: 80-91.
- Miller AJ, Mihm MC. Melanoma. N Engl J Med. 2006; 355:51-65.
- И. А. Ламоткин. Клиническая дерматоонкология: атлас / М.: БИНОМ. Лаборатория знаний, 2011.
Другие статьи:
Полезная статья? Сделайте репост в Вашей социальной сети!
Европейская клиника Европейская клиникаБазалиома (базальноклеточный рак) — злокачественная опухоль кожи, которая исходит из клеток базального слоя эпидермиса. Эта форма рака является самым распространенным злокачественным образованием кожных покровов.
Базальноклеточный рак отличается медленным ростом и относительно благоприятным течением. Чаще всего, базалиома возникает на коже лица, реже — шеи и рук. Метастазирует опухоль очень редко, однако склонна к рецидивированию. Базалиома кожи лица при локализации вокруг глаз, в носогубной складке, в окружности наружного слухового прохода способна с течением времени прорастать окружающие ткани и разрушать хрящи и кости.
- Причины и факторы развития
- Разновидности базалиомы кожи лица
- Симптомы на разных стадиях
- Методы диагностики
- Лечение
- Прогноз лечения и осложнения
- Результаты терапии
Причины и факторы развития
Базалиома обычно выявляется у лиц старше 50 лет. Основными причинами заболевания являются возрастные изменения кожи и повышенная инсоляция в течение жизни. Также данный вид опухоли может возникать в результате действия ионизирующего излучения. Существуют данные о том, что предрасположенность к развитию базальноклеточного рака может передаваться по наследству.
Разновидности базалиомы кожи лица
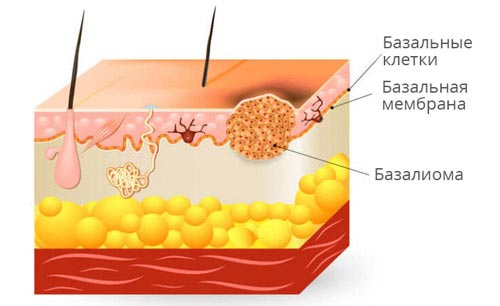
Выделяют несколько форм заболевания: опухолевая (нодулярная, узловато-язвенная), поверхностная, склерозирующая (склеродермоподобная), пигментная, фиброэпителиальная. При наличии множественных очагов поражения, данные типы базалиомы могут наблюдаться в различных сочетаниях.
Симптомы на разных стадиях
Симптоматика начальных стадий базалиомы может сильно отличаться от проявлений запущенных случаев заболевания. При этом для каждой формы характерны специфические клинические проявления:
- При узловато-язвенной (опухолевой) форме на поверхности кожи сначала образуется небольшой узелок, который медленно увеличивается в размерах. Может наблюдаться несколько папул, постепенно образующих единый опухолевый очаг. Поверхность новообразования гладкая, с отчетливыми телеангиоэктазиями. В центральной части может наблюдаться изъязвление с плотной коркой.
- Поверхностная базалиома на начальных стадиях проявляется наличием на поверхности кожи пятна розового цвета с четкими контурами и шелушением на поверхности, по краю которого с течением времени появляются плотные узелки. Постепенно, по мере сливания, узелки окружают очаг плотным валиком.
- Склерозирующий тип базалиомы характеризуется появлением слегка приподнятого очага, который по мере эндофитного роста становится похожим на вдавленный рубец. Это редкая, но наиболее агрессивная и часто рецидивирующая форма опухоли.
- Пигментная базалиома проявляется очагом поражения темно-коричневого или синеватого цвета, который по внешним признакам напоминает меланому.
- Фиброэпителиальный тип (фиброэпителиома Пинкуса) — редкая разновидность базалиомы, которая протекает, как правило, доброкачественно. Характеризуется появлением на поверхности кожи одиночного плотного узла, который не склонен к эрозированию. Фиброэпителиома Пинкуса редко локализуется на лице, чаще такие опухоли располагаются на туловище.
Согласно системе AJCC выделяют стадии заболевания от 0 до IV в зависимости от распространенности образования, наличия или отсутствия регионарных и отдаленных метастазов, степени дифференцировки опухоли.
Методы диагностики
Помимо стандартных методов диагностики (сбор анамнеза, осмотр), для установления диагноза базалиомы кожи лица специалисты используют дополнительные инструментальные и лабораторные методы. К ним относятся:
- Мазок-отпечаток (при наличии на поверхности кожи эрозии или язвы) или соскоба с поверхности опухолевого образования (при отсутствии изъязвления) и последующее проведение цитологического исследования.
- Биопсия. Проводится обычно с целью уточнения диагноза при подозрении на базалиому по итогам проведения цитологического анализа.
Также активно используется дерматоскопический метод. Особенно информативна дерматоскопия при дифференциальной диагностике пигментной формы базалиомы кожи лица и меланомы.
Лечение
Существует довольно широкий выбор методик лечения базалиомы. При подборе тактики учитывают группу риска, возраст и общее состояние здоровья пациента, а также преимущества и противопоказания каждого из методов. Целью лечения является удаление опухоли с сохранением функций близкорасположенных органов и достижение хорошего косметического результата, особенно при расположении образования на коже лица.
Хирургическое вмешательство
Хирургическое удаление является одним из самых эффективных методов лечения базалиомы. При благоприятном гистологическом типе опухоли следует отступать в сторону здоровых тканей 4 мм, при наличии агрессивного течения или рецидивирования, рекомендуемый отступ — от 6 до 10 мм.
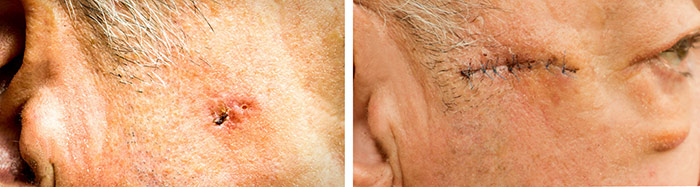
Оперативное лечение показывает очень хорошие результаты, однако его не всегда удается применить. Если опухоль имеет большие размеры и расположена на носу или в других сложных зонах, то после ее удаления образованный дефект не удастся закрыть собственными тканями пациента. Выходом из ситуации может стать пересадка кожи из других участков тела, однако такая операция сопровождается определенными рисками и подходит не всем пациентам. В таких случаях лечение базалиомы кожи лица может осуществляться консервативными методами.
Лучевая терапия
Лечение базилиомы при помощи лучевой терапии показано тем пациентам, у которых имеются противопоказания к оперативному вмешательству. Этот метод выбирают при наличии неглубоких опухолей кожи со сложным расположением и большим размером.
Виды лучевой терапии, которые применяются при базалиоме:
- Близкофокусная рентгенотерапия.
- С использованием бета-лучей.
- С использованием гамма-лучей.
Из перечисленных разновидностей наиболее распространена близкофокусная рентгенотерапия. Среди недостатков лучевой терапии при лечении базалиомы можно отметить длительность курсов терапии, вероятность развития сопутствующих осложнений и более высокий риск рецедивирования базалиомы.
Положительный результат при использовании данного метода наблюдается в 93-97% случаев.

Химиотерапия
Метод химиотерапии при лечении базалиомы не нашел широкого применения. Единственным препаратом, который официально зарегистрирован для лечения этой опухоли, является висмодегиб. Этот препарат используется при распространенной и метастатической базалиоме у пациентов, которым по той или иной причине противопоказано хирургическое удаление опухоли и лучевая терапия.
Иммунотерапия
При лечении базалиомы применяются интерферон и его индукторы, а также препараты из группы имидазохинолинов. К последним относится имиквимод. Данный препарат при местном воздействии обладает иммуномодулирующим эффектом. Применение крема с 5% содержанием имиквимода эффективно в отношении первичной базалиомы размером не более 2 см.
Лазерная деструкция
В процессе лазеротерапии происходит коагуляционный некроз пораженной ткани. Данный метод удаления базалиомы является высокоэффективным, сопровождается минимальным повреждением здоровой ткани и показывает хорошие косметические результаты. Применение лазерной деструкции возможно только в том случае, если базалиома небольшого размера и расположена поверхностно.
Фотодинамическая терапия
Данный метод лечения предусматривает воздействие сразу трех компонентов: фотосенсибилизатора, лазерного света и кислорода.
Показания к использованию фотодинамической терапии при базалиоме:
- Множественные очаги опухоли кожи.
- Локализация образования в области носа, в периорбитальной и околоушной области.
Эффективность фотодинамической терапии зависит от размера и морфологических свойств опухоли и может составлять от 75-95%.
Медикаментозное лечение
Основной способ медикаментозного лечения базалиомы кожи лица — местные аппликации противоопухолевых средств. Новым классом препаратов, которые показали свою эффективность при внутривенном и внутриопухолевом введении, являются соласодин-рамнозиловые гликозиды.
Показания к использованию медикаментозной терапии базалиомы:
- Противопоказания к применению стандартных методов из-за пожилого возраста, сопутствующих заболеваний.
- Локализация опухоли в проблемных зонах лица (наружное ухо, крылья носа, внутренний угол глаза).
В подобных ситуациях препаратами выбора являются специальные мази с противоопухолевым эффектом, такие как глицифон и курадерм. Глицифоновая мазь показала свою эффективность при первичных одиночных и множественных очагах, а также при рецидивах базалиомы после лучевой терапии и хирургического лечения.
Прогноз лечения и осложнения
Базалиома кожи лица имеет благоприятный прогноз при выявлении заболевания на начальных стадиях. Ухудшение прогноза происходит по мере увеличения первичной опухоли и появления регионарных метастазов, которые при базалиоме образуются крайне редко. В абсолютном большинстве случаев заболевание жизни человека не угрожает.
Результаты терапии
При условии назначения адекватного лечения, выздоровление наблюдается в 95-98% случаев. Но даже при условии правильного подбора тактики лечения, в небольшом количестве случаев возможен рецидив базалиомы.
После удаления опухоли, пациент должен наблюдаться у онколога и регулярно проходить обследование с целью ранней диагностики возможного рецидива. Также необходимо помнить о том, что развитию базалиомы способствует избыточное действие ультрафиолетовых лучей. С этой целью пациентам рекомендуется ограничить пребывание на солнце.

По частоте болезнь занимает третье место после онкологии молочной железы и легких. Первые признаки рака кожи зависят от вида опухоли. Внешне это могут быть такие проявления как гиперемия, отечность тканей, кровоточивость, зуд, боль. Точно распознать признаки рака кожи может только специалист после предварительного обследования. Увидеть, как проявляется рак кожи, первые признаки злокачественного перерождения эпителия можно на фото.
Как начинается рак кожи
Учитывая, что онкология эпителия является довольно распространенной патологией, каждому следует знать, как начинается рак кожи. Это позволит своевременно обнаружить недуг и обратиться за медицинской помощью.
Первые проявления онкологического процесса зависят от вида опухоли. Как появляется рак кожи? Если новообразование формируется из клеток поверхностного эпидермиса, заподозрить патологию можно на начальных стадиях. В таком случае прогноз наиболее благоприятный, так как ранняя диагностика и лечение рака кожи позволяют достичь 100% выздоровления.
Как проявляется рак кожи при перерождении глубоких слоев дермы? В этом случае ранняя диагностика затруднена, ведь на начальной стадии внешние изменения отсутствуют. Определить такую форму онкологии можно случайно в ходе профилактического осмотра или при прогрессировании болезни.
Какие общие признаки рака кожи
Клиническая картина зависит от стадии прогрессирования патологии и уровня злокачественности новообразования. Какие признаки рака кожи должны насторожить? Общие симптомы онкологии будут такими:
![]()
боль в месте поражения;- снижение аппетита;
- повышение температуры — местное или общее;
- повышенная усталость;
- истощение, беспричинная потеря веса;
- увеличение лимфоузлов.
Если у пациента развился рак кожи, признаки могут проявляться в изменении внешнего вида доброкачественных новообразований — папиллом, бородавок, родинок. Иногда опухоль формируется на здоровом участке дермы. Какие признаки рака кожи будут присутствовать у пациента, зависит от его иммунной системы и разновидности новообразования.
Внешние признаки рака кожи на фото
Зная, как выглядит опухоль дермы, можно своевременно заподозрить болезнь. Внешние признаки рака кожи могут быть следующими:
- присутствие уплотнения, узелка под кожей;
- если опухоль развивается из родинки, внешние признаки рака кожи проявляются ее видоизменением — присутствием неровных краев, асимметричностью, кровоточивостью, чрезмерным увеличением в размере;
- боль в месте новообразования;
- изъязвление кожи, кровоточивость;
- первые признаки рака кожи могут проявляться изменением цвета дермы — она становится светлее или темнее окружающих тканей, может приобретать красный, синюшный окрас;
- чрезмерный зуд дермы;
- появление ранки, которая кровоточит, приносит дискомфорт и долго не заживает также можно увидеть на фото как внешний признак рака кожи.
Такие признаки рака кожи (фото также есть ниже) должны стать поводом для обращения к специалисту. Опухоль может располагаться на любом участке тела, включая волосистую зону головы и слизистые оболочки рта, носовой полости.
Если на коже присутствуют любые новообразования — родинки, бородавки папилломы, важно избегать их травмирования и тщательно следить за их состоянием. О перерождении могут говорить такие признаки:
- толщина новообразования свыше 5 см, диаметр — более 6 см;
- распространение изменений на подкожную клетчатку, нервные волокна;
- появление плохо- или низкодифференцированных клеток.

Все эти изменения может выявить только врач с помощью дополнительных диагностических процедур.
Проявления рака кожи на поздних стадиях
Прогноз при этом заболевании напрямую зависит от стадии выявления онкологического процесса. Важно не упустить первые проявления рака кожи, чтобы достичь полного выздоровления. Отсутствие своевременной терапии ведет к прогрессированию злокачественной опухоли.
На поздних стадиях онкология кожи сопровождается выраженными общими симптомами — истощением, похудением, отсутствием аппетита, постоянной усталостью. Если новообразование затрагивает нервные волокна, у больного может появиться ощущение ползания мурашек по телу, онемение, жжение. В таком случае важно провести дифференциальную диагностику и пройти комплексное лечение.
Проявление рака кожи на поздних стадиях обусловлены увеличением новообразования (фото можно увидеть выше) в размерах и формированием метастазов. Изначально атипичные клетки распространяются на лимфатические узлы, затем — поражают внутренние органы. Отсутствие диагностики и лечения ведет к тому, что метастазы проникают в головной мозг, кости, легкие.
Если есть подозрение на рак кожи, проявления заболевания не стоит игнорировать. Даже незначительные изменения со стороны кожных покровов должны стать поводом для посещения специалиста.
В медицинском центре CONSILIUM MEDICAL обследование выполняется на современном оснащении, прием ведут квалифицированные специалисты. Это обеспечивает точную диагностику любых болезней даже на ранних стадиях. Записаться на консультацию вы можете по телефону.
Читайте также:


