Как брить при аппендиците
Опубликовано: 03.10.2024
Аппендицит может начаться в самый неподходящий момент: во время похода или круиза в открытом море. Главное при этом - вовремя узнать болезнь и обратиться за помощью к врачу.
Что это такое?
Аппендицит – это острое воспаление придатка слепой кишки, также известного как аппендикс (рис. 1).
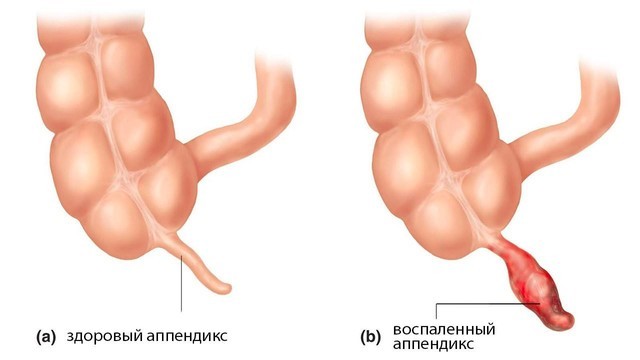
Рисунок 1. Аппендикс (а), мешкообразный отросток слепой кишки длиной около 7-9 см, расположен в нижнем правом квадранте живота. При воспалении аппендикса (b) развивается аппендицит. Источник: СС0 Public Domain
Аппендицит всегда заявляет о себе неожиданно. Это не тот случай, когда острым проявлениям болезни предшествует так называемый продромальный период. Если болит аппендикс, пациенту может понадобиться экстренная помощь.
Среди острых хирургических заболеваний брюшной полости аппендицит занимает почетное первое место – 89% от общего числа. Чаще всего он встречается у молодых людей в возрасте 15-30 лет, причем женщины больше подвержены этой патологии. Однако это не означает, что взрослые и пожилые люди не страдают от этого заболевания – он может возникнуть и в 50, и даже в 70 лет. Пусть подобные случаи редки, все же они встречаются, а опасность для здоровья при этом намного выше, ведь чем человек старше, тем больше у него сопутствующих заболеваний, тормозящих процесс выздоровления.
Причины
На сегодняшний день специалисты не могут с полной уверенностью утверждать, что именно является пусковым механизмом воспаления аппендикса.
Принято считать, что главной причиной воспаления аппендикса является закупорка его просвета, в результате чего происходит скопление слизи и ее последующее инфицирование.
Роль наследственной предрасположенности к аппендициту пока изучена недостаточно хорошо. Однако уже сейчас некоторые отечественные и зарубежные специалисты, основываясь на своих клинических наблюдениях, выдвигают предположение, что генетические факторы все же могут способствовать развитию аппендицита. Кроме того, существуют такие врожденные особенности, как изгибы или сужение червеобразного отростка — они могут вызывать застойные явления и воспалительные процессы.
Существуют и менее популярные, но все же принятые к рассмотрению в широких научных кругах теории, затрагивающие возможные причины аппендицита:
- Сосудистая. Есть предположение, что системные васкулиты и другие заболевания сосудов, приводящие к нарушению кровоснабжения слепой кишки, могут стать причиной воспаления червеобразного отростка.
- Эндокринная. Слизистая оболочка толстого кишечника содержит т.н. энтерохромаффинные клетки, которые выделяют вещества, способствующие воспалительным процессам. Именно в аппендиксе таких клеток очень много, поэтому теория считается жизнеспособной.
- Инфекционная. Многие ученые полагают, что инфекционные заболевания (например, амёбиаз или брюшной тиф) способны вызывать воспаление аппендикса. Правда, пока никто не может внятно объяснить, какие именно бактерии можно отнести к специфическим возбудителям аппендицита.
Виды болезни
Чаще всего аппендицит имеет острое течение. Некоторые ученые настаивают на возможности развития хронического аппендицита у пациентов, ранее не переносивших острую форму болезни, однако это утверждение до сих пор остается предметом споров в научных кругах.
Таким образом, клиническая классификация включает следующие виды аппендицита:
- Острый неосложненный.
- Острый осложненный (об осложнениях читайте в следующем разделе статьи).
- Хронический.
Острый аппендицит, в свою очередь, принято классифицировать по характеру патологических изменений в тканях, определяемых при гистологическом исследовании.
Такая классификация называется клинико-морфологической и разделяет острую форму аппендицита на следующие виды:
- Катаральный. Наиболее распространенный и при этом наименее опасный вид аппендицита, при котором воспаляется только слизистая оболочка червеобразного отростка. Приступ начинается с разлитой боли в верхней части живота, которая через несколько часов смещается в правую подвздошную область. Живот не напряжен и принимает участие в дыхательных движениях. Температура может быть нормальной, но чаще отмечается повышение примерно до 37,5 С о .
- Гнойный (флегмонозный). Очаги гнойного воспаления охватывают весь аппендикс, при этом он существенно увеличивается в размерах, отмечается отек стенок кишечника. Может возникнуть воспаление брюшины (перитонит). Основной признак — боли в правой подвздошной области с постоянно усиливающейся интенсивностью. Язык обложен, отмечается рвота (иногда — многократная). Мышцы живота умеренно напряжены.
- Гангренозный. Отмечается обширный некроз стенок аппендикса, а его цвет становится черно-зеленым. Клиническая картина напоминает флегмонозный аппендицит, но интенсивность боли обычно меньше, поскольку многие нервные окончания в аппендиксе к этому времени отмирает. Пульс слабого наполнения, часто наблюдается озноб.
- Перфоративный. В стенке червеобразного отростка образуется прободное отверстие, что чревато попаданием гнойного содержимого в брюшную полость. Интенсивные боли спустя несколько часов ослабевают, но вскоре возобновляются, причем уже по всему животу. Отмечается жар, тошнота, но сам больной почти не предъявляет жалоб. Это объясняется эйфорией на фоне выраженной общей интоксикации. Мышцы живота напряжены и не принимают участия в дыхательных движениях.
Чем опасен аппендицит: осложнения
Отсутствие своевременной медицинской помощи может привести к перфорации (разрыву стенки) аппендикса и развитию опасных для жизни осложнений:
- перитонит (воспаление брюшины),
- гнойное воспаление тканей — абсцессы (поддиафрагмальные, межкишечные, забрюшинные, периапендикулярные, печеночные),
- пилефлебит (воспаление и тромбоз воротной вены),
- сепсис (распространение инфекции по всему организму).
Все перечисленные состояния сопровождаются тяжелой клинической картиной: невыносимая боль в животе, высокая температура, рвота, спутанное сознание. При отсутствии неотложной медицинской помощи наступает смерть.
Симптомы аппендицита
Для острого аппендицита характерно острое начало. Обычно симптомы появляются ночью или ранним утром, при этом клиническая картина разворачивается стремительно. Первый признак — появление разлитой тянущей боли в верхней части живота (эпигастральная область). По мере усиления болевые ощущения становятся резкими и пульсирующими, перемещаясь при этом в нижнюю правую часть живота. К общим симптомам «острого живота» относят (рис. 2):
- повышение температуры (обычно до 37,5 С о , но при осложненных формах отмечается повышение до 40 С о ),
- тошнота и рвота,
- сухость во рту,
- отсутствие аппетита,
- нарушения стула (возможны как запоры, так и диарея),
- учащенное сердцебиение,
- сероватый налет на языке,
- вздутие живота и метеоризм.
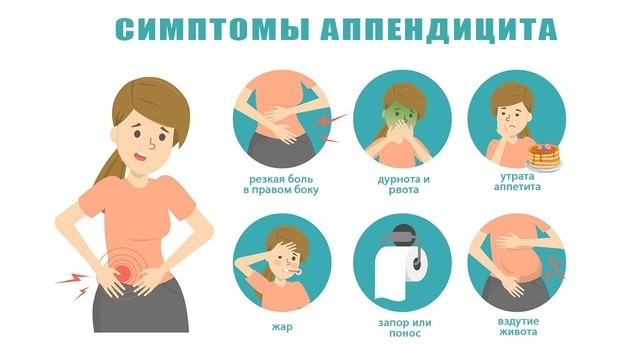
Рисунок 2. Классические симптомы «острого живота», часто сопровождающие острый аппендицит. Источник: Adobe Stock
У аппендицита существует несколько специфических симптомов, которые позволяют отличить его от других заболеваний:
- симптом Бартомье-Михельсона – боль при пальпации слепой кишки усиливается, если пациент лежит на левом боку,
- симптом Воскресенского – врач кончиками пальцев делает быстрое и легкое скользящее движение сверху вниз по направлению к правой подвздошной области, при этом боль усиливается в конечной точке движения,
- симптом Долинова – усиление болевых ощущений в правой нижней части живота при его втягивании,
- симптом Волковича-Кохера – сначала боль возникает в верхней части живота, а спустя несколько часов перемещается в правую подвздошную область,
- симптом Крымова-Думбадзе – усиление болевых ощущений при пальпации пупочного кольца,
- симптом Раздольского (Менделя-Раздольского) – перкуссия брюшной стенки сопровождается усилением боли в правой подвздошной области,
- симптом Ситковского – возникновение или усиление болей в правой нижней части живота, если пациент лежит на левом боку,
- симптом Ровзинга – возникновение или усиление интенсивности болевых ощущений в правой нижней части живота при сдавлении сигмовидной кишки и толчкообразном давлении на нисходящий отдел ободочной кишки.
Рак аппендикса обычно не вызывает никаких симптомов, пока болезнь не перейдет в запущенную стадию. Большая опухоль может провоцировать вздутие живота. Боль может появиться, если рак перейдет на ткани брюшной полости.
Злокачественная опухоль может развиться и одновременно с острым аппендицитом. Обычно ее обнаруживают после удаления аппендикса. Рак также могут найти случайно при плановом осмотре или диагностических процедурах, нацеленных на выявление других патологий. Диагностика рака включает биопсию, УЗИ и МРТ.
Среди факторов риска для развития рака аппендикса:
- курение,
- наличие гастрита и некоторых других заболеваний ЖКТ,
- случаи рака аппендикса у родственников,
- возраст (риск развития рака увеличивается с годами).
С какой стороны болит?
Как правило, боли при аппендиците локализуются в нижней правой части живота, поскольку именно там находится аппендикс — между пупком и правой подвздошной костью (рис. 3).
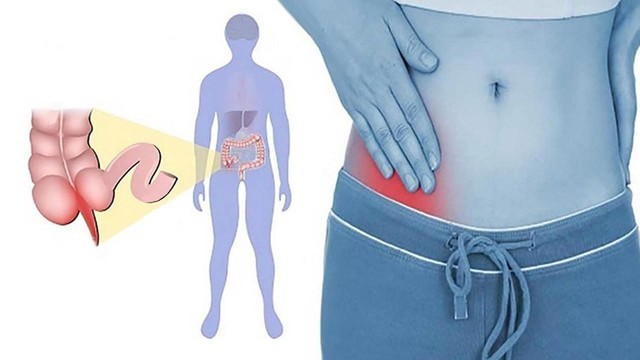
Рисунок 3. Боль при аппендиците обычно сильнее всего в месте воспаления — внизу живота с правой стороны. Источник: СС0 Public Domain
Однако в редких случаях боль отмечается с левой стороны. Причин у этого феномена сразу несколько:
- Излишняя подвижность ободочной кишки.
- Иррадиация. Аппендицит известен тем, что при надавливании на живот боль может отдавать в любую часть живота (в том числе – влево).
- Зеркальное расположение внутренних органов (то есть органы, которые в норме должны находиться справа, располагаются с левой стороны, и наоборот).
Характер боли
В начале боль при аппендиците может быть разлитая, тянущая. Позднее, по мере развития болезни, она становится резкой и пульсирующей. В редких случаях боль появляется внезапно, одновременно с приступами не приносящей облегчения рвоты и скачками температуры.
Как отличить от других заболеваний?
Боль, возникшая из-за воспаления аппендикса, обычно становится сильнее во время кашля и чихания, при движении и дыхании. Существует также характерное для аппендицита явление, которое получило название «симптом Образцова» — усиление болевых ощущений, когда больной в положении стоя поднимает правую ногу.
Характерная особенность аппендицита, позволяющая отличить его от других заболеваний брюшной полости – боль стихает, если принять позу лежа на боку с подтянутыми к животу коленями.
Диагностика
Диагностические мероприятия начинаются с пальпации. При надавливании на живот справа и резком убирании руки боль усиливается – это называют симптомом Щеткина-Блюмберга.
- Анализ крови (о наличии аппендицита говорит повышенное содержание лейкоцитов и незрелых нейтрофилов).
- Анализ мочи (проводят, чтобы убедиться, что причина боли — не заболевание мочевыделительной системы).
- Ультразвуковое исследование брюшной полости.
- Компьютерная томография.
- Рентгенография.
В сомнительных случаях врач может назначить диагностическую лапароскопию: через надрез в брюшной стенке вводится эндоскоп, при помощи которого производится прямой осмотр аппендикса. Эту процедуру относят к диагностическим операциям, но точность исследования стремится к 100%.
Лечение
Как правило, аппендицит лечится хирургически — при подтверждении диагноза аппендикс удаляют.
Неотложная помощь
Если все симптомы указывают на аппендицит, не нужно предпринимать самостоятельных попыток облегчить состояние, единственно верное решение — вызов скорой медицинской помощи. Тепловые процедуры строго противопоказаны (то есть грелку прикладывать нельзя).
Важно! При подозрении на острый аппендицит нужно срочно звонить в скорую помощь по номеру 103. Если приступ начался вдали от города, можно позвонить в единую службу спасения по номеру 112.
До приезда бригады скорой помощи нельзя принимать обезболивающие препараты. Больному придется запастись терпением, поскольку обезболивание может изменить клиническую картину и затруднит диагностику. Запрещено принимать пищу (в редких случаях при аппендиците может усиливаться аппетит), не рекомендуют даже пить. Если мучает сильная жажда, можно сделать пару небольших глотков воды, но не более.
Важно! Больной не должен передвигаться самостоятельно – любая физическая нагрузка может спровоцировать разрыв аппендикса.
Как проходит операция
Стандартная операция по удалению аппендикса проходит под общим наркозом и длится в среднем 40-50 минут. При классической аппендэктомии делается надрез 6-8 см в правой подвздошной области, ткани раздвигают при помощи специальных инструментов. Хирург извлекает наружу часть слепой кишки и удаляет аппендикс, после чего ушивает сосуды и ткани.
При лапароскопическом удалении аппендикса производят проколы брюшной стенки . В одно отверстие врач вводит эндоскоп, который помогает ему контролировать ход операции. В два других отверстия вводятся хирургические инструменты (рис. 4).
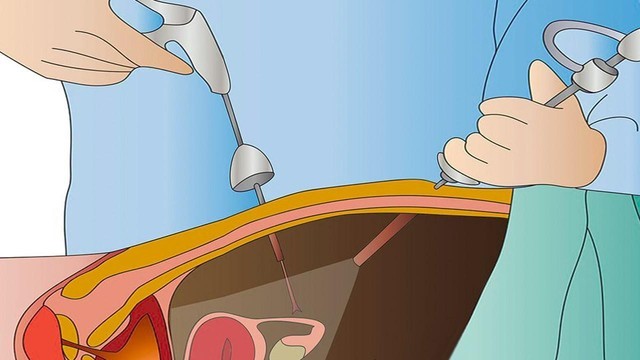
Рисунок 4. Лапароскопическое удаление аппендикса травмирует ткани в наименьшей степени. Источник: СС0 Public Domain
В случае разрыва аппендикса и развития перитонита необходима более сложная операция – срединная лапаротомия (длина разреза – примерно 10 см) с санацией брюшной полости, осуществляемой при помощи дренажных приспособлений. В послеоперационном периоде больному необходимо пройти курс антибиотиков широкого спектра действия.
Медикаментозная терапия
Отечественные специалисты считают медикаментозное лечение аппендицита малоэффективным. В Европе подход несколько отличается: при обострении аппендицита врач сначала назначает курс антибиотиков, и только если он не помог, больного отправляют на операцию. Российские хирурги считают такой подход неоправданно рискованным, поскольку промедление с оперативным удалением аппендикса может привести к развитию осложнений и даже — летальному исходу.
Профилактика
Чтобы снизить вероятность острого аппендицита, следует придерживаться следующих правил:
- включать в рацион достаточное количество клетчатки для профилактики запоров и гнилостных процессов в кишечнике,
- избегать бесконтрольного употребления антибиотиков, чтобы не допустить развития дисбактериоза,
- повышать иммунитет: вести активный образ жизни, избегать вредных привычек, регулярно принимать витаминные комплексы,
Раньше за рубежом практиковалась профилактическая аппендэктомия – американские врачи удаляли детям аппендиксы с таким же рвением, как советские врачи вырезали детям гланды при малейших признаках простуды. Однако сейчас от этой практики отказались, поскольку после профилактической аппендэктомии дети страдали от регулярных расстройств пищеварения и были подвержены частым простудам из-за ослабления иммунитета.
Заключение
Таким образом, для профилактики аппендицита важно употреблять достаточное количество клетчатки, повышать защитные силы организма и избегать вредных привычек. Как правило, воспаление червеобразного отростка развивается стремительно, поэтому при подозрении на аппендицит следует без промедления вызвать бригаду скорой помощи. При своевременном обращении к врачу прогноз благоприятный.

Казалось бы, про аппендицит все знают всё (или, во всяком случае, уверены, что знают). Однако это хорошо изученное заболевание может быть коварным с точки зрения диагностики, а многие пациенты не представляют, «как именно болит при аппендиците». Как понять, что к врачу нужно обращаться срочно? Как не пропустить приступ?
Об этом - заведующий отделением абдоминальной хирургии НМИЦ хирургии им. А.В. Вишневского, д.м.н., профессор Андрей Германович Кригер.
Что повышает риск развития аппендицита?
Никто не знает. Медицина - наука неточная.
Образ жизни, нагрузки, питание.
Не влияют - ни физические нагрузки, ни психологические неурядицы, ни диетические предпочтения человека. У мужчин и женщин частота встречаемости заболевания практически одинаковая (другое дело, что у женщин чаще подозревают аппендицит, но потом обнаруживают гинекологические проблемы).
То есть заболевание давно описано и давно понятно, что с ним делать, но факторы риска до сих пор неизвестны?
Есть ли смысл удалять червеобразный отросток профилактически?
Ни в коем случае. Любое хирургическое вмешательство несет в себе опасность осложнений, и аппендэктомия - удаление червеобразного отростка - далеко не безразличная операция. И не такая простая, как может показаться. После нее всегда, закономерно, неизбежно возникают спаечные сращения, которые могут привести к кишечной непроходимости, возникновению спаек.
В Америке в 50-60-е годы была волна, когда новорожденным детям профилактически проводили аппендэктомию. Отказались, к счастью. Практика себя не оправдала.
Червеобразный отросток ведь исполняет и определенные иммунологические функции?
Да, и его еще называют кишечной миндалиной, потому что здесь находится лимфоидная ткань, которая имеет определенное значение в общем иммунологическом статусе человека.
Какие симптомы характерны для острого аппендицита?
Боли в правой подвздошной области (справа внизу живота) - не интенсивные, постоянные, ноющие, тупые, никуда не отдающие. Заболело и - ноет, ноет, ноет… И усиливается при движении.
А многие считают, что аппендицит - это когда «так и колет в боку, так и колет»…
Вот когда колет - это не аппендицит. Если человек чувствует нестерпимую боль в животе, это чаще всего колика (почечная, желчная) или перфорация полого органа (перфоративная язва). Тогда и возникают так называемые кинжальные боли.
Получается, распространенное мнение о том, что аппендицит - это острая боль, которую человек не может терпеть, неверное?
Абсолютно неверное. Эту боль можно терпеть, поэтому довольно часто люди не обращаются к врачу своевременно.
Что значит постоянные боли? День, два, три, неделю?
А может боль при аппендиците вести себя так: час-два поболело и прошло, на следующий день опять - час-два поболело и прошло?
Нет, не может. Если началось, то ноет, ноет и усиливается при движении.
То есть вызывать скорую помощь?
Но далеко не каждый вызовет скорую помощь, если он пару часов испытывает боль, которую можно терпеть.
В этом и проблема. Я уже сказал - довольно часто люди не делают этого вовремя. Но надо понимать, что острый аппендицит - это риск перитонита, - состояния, угрожающего жизни.
Как все начинается при аппендиците?
Боль возникает в эпигастрии (вверху живота) или по всему животу. Потом появляется тошнота (рвоты может и не быть или она одно-двукратная). Спустя 3-5 часов боль перемещается в правую подвздошную область (внизу живота справа). И вот если все развивается таким образом, можно говорить о воспалении червеобразного отростка (в медицине это называется патогномоничность - симптом, характерный для конкретного заболевания). Обычный рассказ пациента звучит примерно так: «ныло, крутило что-то в животе, не мог понять, в чем дело 2-3 часа назад, а сейчас встал, пошел и почувствовал, что теперь болит справа внизу живота». О, милый мой, это аппендицит!
Характерные симптомы облегчают постановку диагноза?
В подавляющем большинстве случаев - да, диагноз острого аппендицита ставится достаточно просто и уверенно: боли в эпигастрии через 2 часа сместились в правую подвздошную область, лейкоциты повышены, температура 37,2 (так называемое кохеровское начало, симптом Кохера).
А почему в таком случае допускаются диагностические ошибки?
Во-первых, клиническая картина может быть одинаковой у целого ряда заболеваний. Во-вторых, мы говорили о классической симптоматике, которая, к счастью, бывает у большинства людей, когда червеобразный отросток располагается именно там, где он чаще всего и располагается. Но ведь могут быть анатомические варианты.
Какие, например?
Например, у женщины слепая кишка удлинена и смещена в малый таз: лежит маточная труба, а рядом, прямо на ней, - червеобразный отросток. И он воспалился. Вот и попробуй, проведи дифференциальную диагностику между сальпингитом (воспалением маточной трубы) и аппендицитом, когда стоит воспалиться одному органу, тотчас же контактное воспаление переходит на другой.
Зачем, если аппендицита не находили?
Когда не было лапароскопии, операционный доступ при подозрении на аппендицит производился справа внизу живота. Для любого хирурга такой характерный рубец был свидетельством того, что аппендэктомия пациенту уже проведена. И, если человек в следующий раз поступал в стационар с жалобами на боли в животе, аппендицит сразу исключали и искали в другом месте. В противном случае (рубец есть, а червеобразный отросток не удален) могла возникнуть путаница с серьезными последствиями.
Но ведь человек помнит, что ему «удаляли аппендицит»?
При всей изученности заболевания диагностика не такая уж и простая.
Конечно, непростая. Еще вариант: если червеобразный отросток находится высоко, рядом с желчным пузырем, тогда будет клиника, как при остром холецистите. Только острый холецистит не надо экстренно оперировать, потому что желчный пузырь не перфорирует через сутки от начала заболевания, а острый аппендицит - надо. Но, к сожалению, бывают ситуации, когда ставят диагноз острого холецистита, проводят динамическое наблюдение, а оказывается гнойный аппендицит, в итоге - перфорация, перитонит.
Часто так бывает?
Бывает. Не случайно же летальность при аппендиците не снижается. Она небольшая (0,03 процента), но не снижается.
Это при том, что инструментальные методы исследования сегодня не те, что 20-30 лет назад?
Да, и основная причина - поздняя диагностика. А поздняя диагностика - это либо человек вовремя не обратился к врачу, либо была допущена диагностическая ошибка.
Изменилась ли сама операция?
Технически операция по удалению червеобразного отростка не претерпела никаких изменений - это классический пример так называемой ампутационной хирургии. Только сейчас она проводится более щадящим способом - лапароскопически.
Лапароскопическая аппендэктомия- это хирургическая операция по удалению червеобразного отростка слепой кишки лапароскопическим методом. Сегодня это одна из наиболее распространенных процедур. Диагноз «острый аппендицит» ставится примерно каждому десятому человеку . Одна из проблем данной патологии в поздней диагностики и неэффективности обычной аппендэктомии. Неудачная операция при этом может привести к серьезным осложнениям в послеоперационный период. Среди негативных последствий традиционной аппедэктомии нужно отметить спаечную непроходимость кишечника, проблемы с бесплодностью и грыжами. Лапароскопический метод исследования дает возможность более точной диагностики аппендицита с последующим проведением эффективной операции.
Особенности процедуры
При проведении лапароскопической аппендэктомии больного укладывают на левом боку в позиции Тренделенбурга в тридцатиградусном положении так, чтобы создать оптимальные условия для хирургического вмешательства.
Хирургическое вмешательство осуществляется под общим наркозом. Инфраумбиликальный доступ в брюшную полость обеспечивается двенадцатимиллиметровым троакаром с применением открытой или закрытой техники. Как правило, используется игла Вереша. Инструмент вводят через дуговой разрез в области над пупком. Для тщательного осмотра аппендикса и прилегающих органов используется дополнительный пятимиллиметровый троакар, вводимый сквозь прокол с левой стороны. При обнаружении скоплений жидкости в брюшной полости её удалюят. Еще один десятимиллиметровый инстурмент вводят в правой мезогастральной области. В некоторых случаях может применяться четвертый троакар, который пропускают над лобком. При остром аппендиците назначается прием антибиотиков до и после операции.
По окончании этапа диагностики при помощи лапароскопии врач определяется с объемом хирургического вмешательства. Нужно отметить, что червеобразный отросток может легко двигаться с помощью инструмента и изменять свою форму. Принципиально важен метод обработки культи данного отростка. В настоящее время применяется несколько способов выполнения лапароскопической аппендэктомии: экстракорпоральный, интракорпоральный и комбинированный.
При экстракорпоральном методе диагноз уточняется с помощью инструментального исследования, после чего хирург обнаруживает и фиксирует конец отростка с помощью зажима. После этого аппендикс вместе с дубликатурой брюшины извлекается наружу. После этого осуществляется традиционная аппендэктомия с наложением кисетных швов. Из брюшной полости удаляется лишняя жидкость. Метод применим в случае подвижной слепой кишки и малом диаметре червеобразного отростка. Данный способ рекомендуется для тех, кто хочется освоить лапароскопическую технику.
Комбинированный подход используются в случае короткой инфильтрованной брыжейки, которая коагулируется внутри. Подвижный аппендикс извлекается и обрабатывается традиционным способом. При интракорпоральном способе все манипуляции осуществляются лапароскопически через проколы в брюшной полости. Наиболее распространенный способ операции.
Детали лапароскопической аппендэктомии
Дальний конец червеобразного отростка фиксируется зажимом, который вводится через отверстия третьего троакара. Конец приподнимается в направлении к передней стенке брюшной полости. Аппендикс избавляется от сращений и спаек, после чего ориентируется таким образом, чтобы брыжейка оказалась во фронтальной плоскости.
Дубликатура брюшины может пересекаться несколькими способами:
- через отверстия второго троакара вводится монополярный электрохирургический зажим. Затем ткань брыжейки захватывается порциями по два миллиметра за раз. Брыжейка коагулируются по направлению к основанию червеобразного отростка. При проведении процедуры соблюдается строгая последовательность манипуляций. Сначала кусочек ткани захватывается инструментом, отводится от кишки и затем коагулируется. Необходимо следить за близостью петель кишечника к инструменту. Данная техника отличается простотой и обеспечением надежного гомеостаза после операции;
- применение биполярной коагуляции для обработки дубликатуры борюшины. Эта техника безопасней, но нужно использовать специальный инструмент и операция занимает больше времени;
- брыжейка может перевязываться лигатурой. Для этого в основании червеобразного отростка делают окно, через которое вводится лигатура. Обе конца нити увлекаются наружу через троакар. Сформированный узел опускается в брюшную полость. Дубликатура брюшины пересекается ножницами. Использование титановых клипс не рекомендуется вследствии их ненадежности;
- брыжейку можно пересечь сшивающим аппаратом. Культя аппендикса формируется лигатурным или другим способом. Однако первый признан более эффективным. После того как дубликатура пересекается через отверстие третьего троакара вводится эндопетля, которая накидывается на отросток и опускается до его основания при помощи зажима. Затем петля затягивается , а нить срезается. Как правило, на культе остается две лигатуры, которые накладываются одна на другую.
Послеоперационный период
После завершении операции область хирургического вмешательства основательно промывается антисептическим раствором в объеме пятисот миллилитров. Больной перемещается в исходную позицию. Промывная жидкость удаляется. Раны зашиваются, в брюшную полость вставляют дренажную трубку.
Послеоперационный период проходит намного легче, чем в случае с классической аппендэктомией. Первый прием пищи в жидком виде разрешается после двадцати часов с момента извлечения дренажа. В реабилитационный период назначается прием антибиотиков. Госпитализация после операции длится до семи дней. При отсутствии осложнений срок нетрудоспособности составляет две недели.
Наиболее вероятным осложнением после операции является инфекционное воспаление. Риск такого осложнения тесно связан с методом извлечения отростка из брюшной полости. Инфекция может иметь место из-за неправильного дренирования брюшной полости или плохой аспирации промывной жидкости. Однако загноения после лапароскопической аппендэктомии фиксируются в несколько раз реже, чем после традиционного хирургического вмешательства. Острый аппендицит после данной процедуры маловероятен.
Содержание- В каких случаях нужно удалять аппендикс?
- Подготовка к хирургическому вмешательству
- Как удаляют аппендикс?
- Лапароскопическая аппендэктомия
- Аппендэктомия открытым способом
- Послеоперационный период, реабилитация
- Возможные осложнения
Аппендэктомия — операция, во время которой удаляют аппендикс, червеобразный отросток, отходящий от слепой кишки. В подавляющем большинстве случаев такую операцию выполняют в экстренном порядке при остром аппендиците.

Существуют две разновидности аппендэктомии:
- Лапароскопическая — через 1–3 проколов в брюшной стенке. В настоящее время хирурги в большинстве случаев отдают предпочтение этой малоинвазивной операции, потому что она сопровождается минимальной травматизацией тканей, низким риском осложнений, после нее пациенты быстро восстанавливаются и возвращаются к привычной жизни.
- Открытая — через разрез длиной 5–10 см в правой подвздошной области. Обычно к такому способу приходится прибегать при перфорации (образовании сквозного отверстия) стенки аппендикса и распространении инфекционного процесса в брюшную полость. Иногда изначально вмешательство начинают лапароскопически, но в процессе хирург принимает решение сделать разрез.
Аппендэктомия — распространенное вмешательство. Его умеет выполнять практически любой хирург. Но лапароскопическая методика требует особых навыков и опыта, соответствующего оборудования. В клинике Медицина 24/7 работают ведущие хирурги, в наших операционных применяется современная аппаратура от ведущих производителей.
В каких случаях нужно удалять аппендикс?
Более чем в 99% случаев показанием к аппендэктомии является острый аппендицит — воспаление червеобразного отростка. Хирургическое вмешательство выполняют в экстренном порядке, как можно раньше, потому что могут развиться опасные осложнения. Потеря времени может грозить гибелью больного.
Чаще всего заболевание развивается у молодых людей и детей. У пожилых аппендицит встречается очень редко, потому что с возрастом лимфоидная ткань атрофируется.
Классические симптомы острого аппендицита:
- Сильная боль в животе. Сначала она разлитая, затем локализуется в правой подвздошной области. Болевые ощущения усиливаются во время резких движений, кашля, чихания.
- Тошнота, рвота.
- Повышение температуры тела, обычно до 37–37,5 градусов. Она может повышаться по мере прогрессирования процесса.
- Потеря аппетита.
- Диарея или запор.
- Вздутие живота (метеоризм).
Но клиническая картина может сильно отличаться в зависимости от длины, анатомического расположения аппендикса, характера течения воспалительного процесса. Зачастую симптомы напоминают другое заболевание и могут сбить с толку даже опытного хирурга. При сомнительном диагнозе пациента оставляют в стационаре под наблюдением. Если симптомы усиливаются, и картина всё больше напоминает острый аппендицит — выполняют операцию.
При любых сильных болях в животе нужно немедленно обратиться за медицинской помощью. До прибытия врача нельзя самостоятельно принимать обезболивающие препараты, это может смазать клиническую картину и помешает установить правильный диагноз. Если воспаленный аппендикс не удалить вовремя, то в его стенке разовьется некроз, она разорвется. Это приводит к опасным осложнениям: перитониту, аппендикулярному абсцессу, пилефлебиту (септическому тромбофлебиту воротной вены и ее ветвей). Клиника Медицина 24/7 работает круглосуточно, здесь вам готовы помочь в любой день, в любое время.
Боли в животе, повышение температуры тела, рвота, снижение артериального давления, учащение пульса и дыхания, — для обозначения такого сочетания симптомов врачи используют термин «острый живот». У таких пациентов всегда нужно исключать опасные для жизни хирургические заболевания, их первым делом должен осматривать хирург.
Иногда после приступа острого аппендицита пациенту становится лучше, и симптомы стихают. В таких случаях говорят о резидуальном (остаточном) аппендиците. Если впоследствии приступы повторяются, то это хронический рецидивирующий аппендицит. Лечение его обострения такое же, как при остром аппендиците: экстренное хирургическое вмешательство.
Если пациент с острым аппендицитом не был своевременно прооперирован, на 5–6 сутки у него может развиться аппендикулярный абсцесс — локальное скопление гноя в области аппендикса. Усиливаются боли, ухудшается общее состояние, повышается температура тела, беспокоит озноб. Необходимо вскрыть и дренировать гнойник, удалить пораженный аппендикс.
В 0,8% случаев после аппендэктомии в червеобразном отростке обнаруживают злокачественную опухоль. При этом дальнейшее лечение определяется стадией заболевания. В некоторых случаях можно ограничиться только удалением червеобразного отростка, а при более запущенных процессах приходится прибегать к правосторонней гемиколэктомии — удалять часть толстой кишки.
Подготовка к хирургическому вмешательству
Аппендэктомия практически всегда выполняется в экстренном порядке, поэтому времени на полноценную подготовку к операции нет. Речь идет о спасении жизни больного. Быстро оценивают его общее состояние, собирают важную информацию (сопутствующие заболевания, аллергические реакции и пр.), опорожняют мочевой пузырь. Если больной недавно ел, нужно промыть желудок через зонд — в противном случае наркоз приведет к аспирации пищи в дыхательные пути.
До и после хирургического вмешательства назначают антибиотики, чтобы предотвратить инфекционные осложнения.
Если есть время, могут быть проведены анализы крови и другие диагностические процедуры.
Как удаляют аппендикс?
Современные хирурги чаще всего выполняют лапароскопические операции. Аппендэктомия через разрез может быть показана только в определенных случаях.
Опыт хирургов и современное оснащение клиники Медицина 24/7 позволяют в большинстве случаев завершать аппендэктомию лапароскопически, даже в сложных ситуациях, когда имеются осложнения.
Оставьте свой номер телефона
Лапароскопическая аппендэктомия
При неосложненном аппендиците лапароскопическая операция продолжается в среднем 30 минут. Ее выполняют под общей анестезией — эндотрахеальным наркозом. Делают прокол в области пупка и вводят через него лапароскоп — инструмент с видеокамерой и источником освещения. Два других прокола делают в нижней части живота — через них вводят специальные хирургические инструменты.
Хирург находит слепую кишку с червеобразным отростком и выделяет их. Перевязывают кровеносные сосуды червеобразного отростка, затем накладывают лигатуру на его основание. Его отсекают, а оставшуюся культю погружают в ободочную кишку с помощью кисетного и швов. После этого хирургическое вмешательство заканчивают, извлекают инструменты и накладывают швы.
Аппендэктомия открытым способом
Решение о необходимости открытой аппендэктомии может быть принято в следующих случаях:
- аппендицит, осложненный перфорацией червеобразного отростка, аппендикулярным абсцессом, перитонитом;
- спаечный процесс в брюшной полости, затрудняющий обзор во время лапароскопической операции;
- внутреннее кровотечение;
- пациенты с выраженным ожирением.
Послеоперационный период, реабилитация
Обычно после лапароскопической аппендэктомии пациент находится в стационаре 1–2 дня. После открытой операции сроки госпитализации длиннее. В послеоперационном периоде проводят лечение антибиотиками, назначают обезболивающие, противовоспалительные препараты, физиопроцедуры, лечебную физкультуру. Ранняя мобилизация пациента помогает ускорить восстановление и снизить риск осложнений. В современных клиниках хирурги чаще всего накладывают внутрикожные косметические саморассасывающиеся швы. Их не нужно снимать. Полностью вернуться к привычной жизни и работе можно в течение 1–2 недель.
Появляется боль в околопупочной области, которая затем перемещается в правую подвздошную область.
2. Где находится точка Мак-Бернея (МсBurney)?
На границе наружной и средней трети линии, соединяющей передневерхнюю ость подвздошной кости и пупок.
3. Что представляет собой точка Мак-Бернея?
Место наибольшей болезненности при остром аппендиците.
4. Мак-Берней был полицейским из Бостона?
Возможно. Другой Мак-Берней был нью-йоркским хирургом, который, вместе с хирургом по фамилии Фитц, впервые применил термин “аппендицит” в классических статьях, опубликованных в 1886 и 1889 годах.
5. Опишите обычный анализ больного аппендицитом.
• Количество лейкоцитов: 12 000-14 000
• Отсутствие лейкоцитов в моче
• Отрицательный тест на беременность
Видео ролики по хирургическим симптомам острого аппендицита
- Просмотреть видео ролик "Симптом Бартомье-Мехельсона при аппендиците" в ОНЛАЙН режиме.
- Просмотреть видео ролик "Симптом Образцова при аппендиците" в ОНЛАЙН режиме.
- Просмотреть видео ролик "Симптом Раздольского при аппендиците" в ОНЛАЙН режиме.
- Просмотреть видео ролик "Симптом Ровзинга при аппендиците" в ОНЛАЙН режиме.
- Просмотреть видео ролик "Симптом рубашки при аппендиците" в ОНЛАЙН режиме.
- Просмотреть видео ролик "Симптом Сидковского при аппендиците" в ОНЛАЙН режиме.
- Просмотреть видео ролик "Симптом Щеткина-Блюмберга при аппендиците" в ОНЛАЙН режиме.
6. Какие ткани встречает хирург, добираясь к червеобразному отростку с помощью разреза по Роки-Дэвису (Rockey-Davis)?
Кожу, подкожную клетчатку, апоневроз наружной косой мышцы живота, внутреннюю косую мышцу, поперечную фасцию и мышцу, брюшину.
7. Роки-Дэвис был боксером-профессионалом из Филадельфии?
Возможно. Другой Роки-Дэвис был парой хирургов — А.Е. Роки и Г. Г. Дэвисом — которые разработали поперечные разрезы в правой подвздошной области с разделением мышц, продолжающиеся во влагалище прямой мышцы.
8. По каким сосудам поступает кровь к червеобразному отростку и правой половине толстой кишки?
По подвздошно-ободочной и правой ободочной артериям.
9. Возможна ли при операции по поводу аппендицита смерть больного?
Ни одна хирургическая процедура не лишена риска.
- Червеобразный отросток без перфорации: смертность 
10. У каких групп больных выше риск перфорации при аппендиците?
а) Дети младшего возраста (моложе 2 лет).
б) Старики (старше 70 лет), для которых характерны нарушение иннервации живота и стертая клиническая картина па ранней стадии.
в) Больные диабетом, у которых заболевание проявляется поздно вследствие диабетической висцеральной нейропатии.
г) Больные, принимающие стероидные гормоны. Стероиды скрывают все.
11. Какую роль в диагностике острого аппендицита играет УЗИ?
Как положительный, так и отрицательный результат УЗИ может быть полезным. Приятно видеть нормальные правые маточную трубу и яичник (что позволяет исключить внематочную беременность и тубоовариальный абсцесс). Подтвердить диагноз позволяет картина воспаленного, отечного червеобразного отростка.
12. Вытесняет ли лапароскопическая аппендэктомия классическую оперативную тактику?
Хирурги сейчас могут выполнить лапароскопическим методом холецистэктомию, гемиколэктомию и ушить грыжевые ворота грыжи нищеводного отверстия диафрагмы. Нормальный червеобразный отросток можно просто и безопасно удалить через лапароскоп, однако в случае воспаленного/перфорированного отростка это сделать труднее. Вероятно, лапароскопическую аппендэктомию надо использовать для удаления нормального червеобразного отростка.
13. Что на сленге американские хирурги называют "белым червяком"?
Нормальный червеобразный отросток.
14. Какие еще заболевания могут сопровождаться болью в правой подвздошной области?
• Воспаление дивертикула Меккеля
• Тубоовариальный абсцесс
• Дивертикулит
• Воспаление тазовых органов
• Внематочная беременность
• Карциноид
• Болезнь Крона
• Холецистит
15. Что представляет собой дивертикул Меккеля?
Дивертикул Меккеля представляет собой остаток желточного протока, который может содержать эктопированную слизистую желудка. Его находят у 2% людей; расположен он на 61 см проксимальнее илеоцекального клапана. У 2% больных дивертикул Меккеля воспаляется.
16. Может ли хронический дивертикулит протекать как аппендицит?
Да. Дивертикулы толстой кишки есть у 50% больных старше 50 лет. Сам червеобразный отросток представляет собой “большой дивертикул слепой кишки”. Таким образом, вполне объяснимо, что аппендицит и дивертикулит проявляются, протекают и пахнут одинаково.
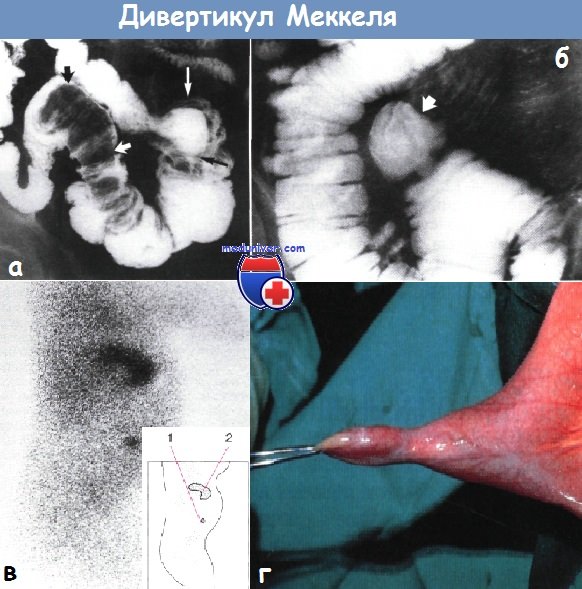
а - вывернутый в просвет подвздошной кишки меккелев дивертикул (пассаж бария в тонкой кишке).
В дистальнои части подвздошной кишки наблюдается длинное полипоидное образование (показано короткими стрелками).
Инвагинация (длинная белая стрелка — стенка инвагината, длинная черная стрелка — просвет инвагината)
б - Меккелев дивертикул (высокая бариевая клизма). Двухсантиметровый мешочек (показан стрелкой) отходит от противобрыжеечного края дистальнои части подвздошной кишки
в - Меккелев дивертикул (радиоизотопное сканирование с технецием).
На основных и боковых изображениях видны скопления изотопов в желудке и в дивертикуле, слизистая оболочка желудочного типа: 1 — меккелев дивертикул; 2 — желудок
г - Меккелев дивертикул, обнаруженный при лапаротомии
17. Может ли у женщины с внематочной беременностью тест на беременность быть отрицательным?
Да. Следует убедиться, нет ли в маточной трубе опухолевидного образования размером с грецкий орех. В этом случае выполняют продольный разрез трубы, чтобы "вылущить" плод, после чего восстанавливают трубу. Такой тактический подход имеет целью сохранить способность к деторождению.
18. Может ли аппендицит быть начальным проявлением болезни Крона?
Действительно, это типичное проявление болезни Крона, которая представляет собой гранулематозное воспаление дистального отдела подвздошной кишки. Хирурга традиционно считают, что при болезни Крона стоит удалить червеобразный отросток в том случае, если слепая кишка в месте его отхождения не вовлечена в воспалительный процесс.
19. Можно ли спутать аппендицит с тубоовариальным абсцессом?
Конечно. Овариальный абсцесс, созревший в глубине воспаленного, матового оттенка, отечного правого яичника, можно успешно вылечить с помощью внутривенного введения антибиотиков. Не давайте гною попасть в свободную брюшную полость — это только ухудшит состояние больного.
20. Как насчет пельвиоперитонита?
Пельвионеритонит может проявляться в точности как аппендицит, за исключением положительного симптома “люстры”. Чтобы определить этот симптом, надо потянуть за шейку матки, причем смещается воспаленный болезненный яичник и больная сбивает люстру. При пельвиоперитоните назначают антибиотики (внутрь или внутривенно, в зависимости от состояния больной).
21. Что следует делать с карциноидом червеобразного отростка?
Карциноид может развиться в любом участке ЖКТ; в 60% случаев местом его локализации является червеобразный отросток. Если карциноидная опухоль перекрывает просвет отростка (наподобие конролита), может развиться аппендицит — карциноиды причина 0,3% аппендэктомий. Большинство карциноидов небольшие ( 2,0 см), расположенный у основания отростка, особенно при инвазии его брыжейки, следует расценивать как злокачественный и выполнять гемиколэктомию.
22. Можно ли принять аппендицит за острый холецистит?
Иногда можно. В обоих случаях имеет место острое локализованное внутрибрюшное воспаление. Лабораторные данные могут быть похожими: количество лейкоцитов 12 000-14 000, нормальный анализ мочи, отрицательный тест на беременность. Таким образом, если думать об “аппендиците”, то основное внимание следует обратить на локализацию боли — в правом подреберье или правой подвздошной области. При остром холецистите возможна лапароскопическая холецистэктомия, однако часто требуется переход к открытой операции.
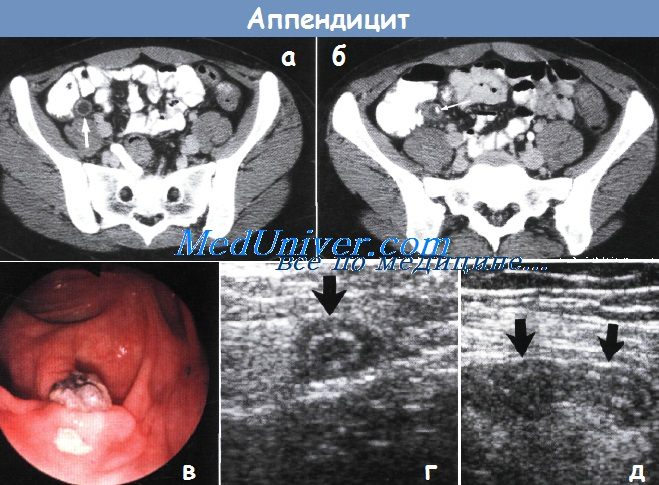
а - Аппендицит. Червеобразный отросток немного расширен и заполнен жидкостью, стенка его немного утолщена. Компьютерная томография.
б - Аппендикулярный камень (показано стрелкой) в червеобразном отростке. Компьютерная томография.
в - Червеобразный отросток заполнен каловым камнем.
г,д - Ультразвуковое исследование при аппендиците. Поперечное (г) и продольное (д) изображение левого нижнего квадранта брюшной полости.
Просвет червеобразного отростка расширен, стенка утолщена (показана стрелками).
Учебное видео по технике аппендэктомии (удалению червеобразного отростка)

Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Читайте также:

