Выпадают ли волосы после иммунотерапии
Опубликовано: 17.09.2024
В последние годы в лечении онкологических заболеваний наибольший интерес представляют препараты, снимающие блок с иммунной системы и позволяющие ей самой работать против опухоли - ингибиторы иммунных контрольных точек (Immune checkpoint inhibitors). К ним относятся такие известные, без преувеличения совершившие революцию в онкологии, препараты, как Ipilimumab, Nivolumab, Pembrolizumab. Существует большой список онкологических заболеваний, в отношении которых уже достигнут эффект этих препаратов, и мы ожидаем расширения области их применения. Однако подобные методы лечения способны вызывать различные осложнения.
Осложнения, вызванные приемом этой группы препаратов
Данные препараты «разблокируют» иммунную систему, и она начинает активно работать против опухоли. К сожалению, при этом теряются некоторые «ограничители», и здоровые клетки организма могут быть восприняты иммунной системой как чужеродные. В этом случае возникает аутоиммунное воспаление с такими симптомами, как отек, покраснение, боль. Аутоиммунный механизм лежит в основе всех симптомов, которые могут развиться на фоне лечения.
Первые признаки осложнений могут появляться уже после 2-3 введений препарата, как правило, на третьей неделе лечения – со стороны кожных покровов, на пятой – со стороны желудочно-кишечного тракта, позднее – со стороны эндокринной системы и печени. Очень важно как можно быстрее сообщить об этом лечащему врачу.
Большое значение в предупреждении появления и лечении этих симптомов имеет опыт лечебного учреждения. Данные препараты являются передовыми не только в России, но и в мире, некоторые пока еще не имеют государственной регистрации в нашей стране. Однако опыт их применения у россиян уже имеется в ряде специализированных центров. В Санкт-Петербурге к ним относятся НИИ онкологии им. Н.Н. Петрова, Ленинградский Городской онкологический диспансер, Онкоцентр. По существующей статистике, чем больше опыта у докторов, тем ниже частота проявления осложнений, особенно серьезных, у пациентов. Так же следует учитывать, что симптомы могут охватывать любую область организма и наличие в лечебном учреждении широкого спектра специалистов является весомым преимуществом. Существует определенный риск развития серьезных, даже угрожающих жизни пациента, побочных реакций. В этом случае требуется экстренная госпитализация больного и срочное начало лечения осложнений.
Действия врачей при возникновении симптомов
В первую очередь необходимо исключить другие причины, ведь симптомы, связанные с приемом ингибиторов, неспецифичны и схожи со многими расстройствами. Дальнейшие действия зависят от степени проявления осложнения. При легких проявлениях следует наблюдение, возможны такие меры, как симптоматическая терапия, отсрочка следующего введения препарата, лечение кортикостероидными гормонами. В случае тяжелых осложнений требуется госпитализация пациента. Доктор может назначить длительное (более четырех недель) лечение кортикостероидными гормонами в высоких дозах. Возможно даже применение иммуносупрессантов для прерывания побочной аутоиммунной реакции.
Симптомы осложнений
Пострадать может любой орган, но чаще всего симптомы проявляются в отношении кожи или желудочно-кишечного тракта. Симптомы можно спутать с обычными расстройствами и не придать им должного значения, что грозит серьезным ухудшением состояния пациента. Самыми распространенными осложнениями, наблюдающимися у 20-25% пациентов, являются колит (воспаление кишечника), диарея (понос), кожная сыпь, зуд. Реже страдают печень и эндокринная система.
Симптомами являются учащенный или жидкий стул с кровью или слизью. Очень важно сразу сообщить доктору о развитии этих симптомов. В тяжелых случаях, при позднем обращении и длительном течении осложнения, возможно появление язв и трещин в стенке кишки. При необходимости врач назначит эндоскопическое обследование кишечника (фиброколоноскопию). Доктор назначает диету, возможно с переходом на жидкую пищу. При эффективном лечении симптомы постепенно прекращаются, но возврат к обычному питанию происходит не сразу и только по согласованию с врачом. При колите, помимо диеты, назначается длительный прием кортикостероидов в течение 4-6 недель. В случае серьезных осложнений возможна госпитализация больного, назначение иммуносупрессантов.
Наиболее часто осложнения выражаются в виде сыпи, сопровождающейся зудом, в первую очередь на сгибательных поверхностях – локти, колени. В этом случае врач должен оценить площадь поражения, выраженность, наличие инфекции и назначить лечение.
Жалобы могут быть неспецифические: снижение аппетита, дискомфорт в правом подреберье, слабость, легкая тошнота. При тяжелом поражении печени – желтушное окрашивание кожи, склер глазных яблок. В то же время возможны такие изменения, которые можно увидеть только после проведения биохимического анализа крови, например, повышение уровня билирубина или ферментов печени (трансаминаз). Поэтому перед каждым введением препарата лечащий доктор всегда назначает контроль анализов крови.
Эндокринная система
Для контроля за состоянием эндокринной системы во время лечения доктор назначает регулярные анализы для определения уровня гормонов щитовидной железы и глюкозы в крови. Симптомы, связанные с осложнениями в работе эндокринной системы, знакомы обычному человеку: головные боли, утомляемость, снижение аппетита, легкая тошнота. Очень важно сразу сообщать доктору о наличии даже незначительных жалоб.
Дыхательная система
Значительные осложнения могут проявиться со стороны легочной системы. Может возникнуть пульмонит (или пневмонит), т.е. неинфекционное воспаление легочной ткани. При этом пациенты могут жаловаться, например, на одышку или сухой кашель. Доктор проводит дополнительное обследование, назначает рентгенограмму или компьютерную томограмму легких.
Если доктор недостаточно опытен в лечении осложнений, или если пациент не следует рекомендациям, осложнения могут характеризоваться «волнообразным» течением. Например, если прервать лечение сыпи гормональным препаратом, через некоторое время она снова проявится в более выраженной форме и потребует более серьезного вмешательства. Как правило, полный курс лечения занимает около месяца.
Если осложнений нет, специальная диета во время проведения иммунотерапии не требуется. Если же диета назначена, необходимо убедиться, что организм получает все необходимые витамины другими способами, например, при помощи регулярного приема поливитаминов.
Следует помнить, что осложнения, вызванные иммунотерапией, могут развиваться и в течение первых недель лечения, и через 2-3 года после его завершения.
Всем пациентам мы рекомендуем следовать несложным правилам:
- Не лечить осложнения самостоятельно
- Своевременно информировать лечащего врача обо всех изменениях самочувствия
- Не отказываться от госпитализации
Каждый пациент, получающий подобное лечение в НИИ онкологии им. Н.Н. Петрова, до его начала получает подробный инструктаж и всю необходимую информацию о возможных осложнениях. Также у нас существует круглосуточная линия поддержки, с помощью которой, в случае появления симптомов осложнений, пациент в любое время может получить грамотную консультацию по дальнейшим действиям.
Семенова Анна Игоревна – к.м.н., старший научный сотрудник отделения инновационных методов терапевтической онкологии и реабилитации НИИ онкологии им. Н.Н. Петрова
Европейская клиника Европейская клиникаВолосы — это важная часть внешнего вида для каждого человека. Скорее всего, вы бы расстроились, если бы вам сказали, что в результате химиотерапии можно потерять все волосы. Некоторые люди чувствуют, что это угрожает чувству уверенности в себе и ухудшает качество жизни.
Потеря волос в результате химиотерапии
Потеря волос — это один из наиболее известных побочных эффектов химиотерапии. Многие люди предполагают, что химиотерапия всегда ведет к потере волос, но это не так. Некоторые препараты не вызывают выпадения волос совсем, а некоторые — вызывают частичную или полную алопецию, т. е. временное выпадение волос ресниц, бровей, лобковой зоны и т. д. Выпадение волос может начаться через пару дней после начала лечения или не происходить в течение нескольких недель лечения.

Охлаждение кожи головы
Охлаждение кожи головы — это метод, применяющийся в целях предотвращения или уменьшения выпадения волос у пациентов, подвергающихся химиотерапии. Исследования показали, что охлаждение кожи головы может быть эффективным методом при широком ряде химиотерапевтических препаратов, таких как Эпирубицин, Доксорубицин, Таксол и Таксотер. Успешный результат охлаждения кожи головы зависит от многих факторов, важно также то, как вы ухаживаете за своими волосами.

Когда мы нездоровы или плохо себя чувствуем, мы часто замечаем, что наши волосы теряют упругость и прежнее состояние.
В результате химиотерапевтического лечения волосы становятся сухими и ломкими, поэтому, какому бы лечению вы не подвергались, уделяйте особое внимание уходу за своими волосами и относитесь к ним настолько бережно, насколько это возможно. Старайтесь не подвергать волосы стрессу, агрессивному воздействию, давлению или нагреванию. наши советы могут оказаться полезными в достижении успешного результата.
Советы по уходу за волосами во время химиотерапии
- Не бойтесь расчесывать волосы массажной щеткой для волос или гребнем каждый день, но помните, что это нужно делать бережно, используя гребень с широкими зубчиками или мягкую щетку для волос, которой расчесывают детей.
- Если вы обычно завязываете волосы назад, используйте ленту или мягкую резинку для волос, а не эластичные повязки, которые могут легко повредить волосы.
- Не заплетайте волосы, это может повредить их.
- Не делайте химическую завивку.
- Не подвергайте волосы чрезмерному нагреванию, например, сушилкам для волос, выпрямителям, бигуди и пр.
- Не используйте продукцию для волос, содержащую грубые химические вещества, такие как краска для волос, перманенты (химическая завивка), гели и спреи.
- Используйте исключительно натуральную, рн сбалансированную продукцию, произведенную на основе трав и овощей, которая питает и способствует здоровому росту волос.
- Используйте подушки, заправленные в шелковые/сатиновые наволочки.
- Если у вас длинные волосы, используйте комплекты постельного белья из шелка/сатина, чтобы избежать спутывания волос
Отзывы пациентов
«В июне прошлого года, когда я узнала, что у меня рак молочной железы, я больше всего испугалась потерять волосы. Я знаю, что это звучит поверхностно, но потеря волос является именно тем, что делает вашу болезнь столь очевидной для каждого, и я хотела, чтобы в моей жизни и жизни моего мужа и детей все продолжались по-прежнему.
Охлаждение кожи головы дало мне возможность вести обычный образ жизни. Я сохранила прежний уровень самооценки и чувство собственного достоинства. Моя болезнь была бы для меня на 100% труднее, если бы я не применяла систему. Я бы не чувствовала себя столь уверенной в себе и не смогла бы ходить куда бы то ни было, и для того, чтобы моя жизнь стала прежней, потребовалось бы больше времени.
Я закончила лечение химиотерапией 1 февраля 2006 года, и я даже не могу выразить словами, насколько уверена, что женщины, желающие сохранить свои волосы, должны иметь такую возможность. Во время лечения я даже смогла постричь волосы и продолжать покрасить из натуральной краской для волос».
«Момент, когда вам говорят или вы сами осознаете, что следующим этапом в лечении рака будет химиотерапия, является еще одним болезненным моментом на пути к преодолению онкологии. Приходит ужасное понимание, что, пройдя то, что вы уже прошли, вам вскоре предстоит потерять свои волосы.

Я вдруг поняла, когда столкнулась с необходимость применения химиотерапии, что не хочу, чтобы люди из-за выпавших волос думали, что я больна. Также я хотела продолжать работать во время всего химиотерапевтического лечения. Я работаю консультантом по вопросам управления, и мне трудно себе представить, как бы я могла появиться перед своими клиентами лысой…
Практически первым, что я услышала от онколога и медицинских сестер, проводящих сеансы химиотерапии, было то, что я потеряю свои волосы, но что, несомненно, они потом снова вырастут. Да, но у меня тогда были и до сих пор есть, после завершения курса химиотерапии — светлые волосы по плечи… Благодаря силиконовым шапочкам Орбис.
Я сижу здесь, с волосами, которые теперь даже длиннее и, на самом деле, в лучшем состоянии, чем когда-либо на протяжении десятилетий! Я чувствую себя человеком, женщиной, и мои замечательные друзья и семья говорят мне, что я выгляжу великолепно и что во время химиотерапия стала так выглядеть и поражать своих клиентов».
Мытье волос
- При мытье волос используйте PH-нейтральные либо натуральные шампуни и кондиционеры на основе трав. Это поможет питать и способствует здоровому росту волос.
- Избегайте применения продуктов с содержанием кислот и щелочей.
- Всегда мойте волосы прохладной, но не горячей водой.
- Наносите шампунь и кондиционер бережно.
- Позвольте волосам высохнуть естественным образом или высушите их с помощью похлопывания сухим полотенцем, но не растирания.
- При использовании фена установите режим подачи холодного воздуха и избегайте растирания волос при высушивании.
- Постарайтесь ограничить число мытья волос по возможности до 2 раз в неделю.
- При прохождении курса химиотерапии, совмещенного с сеансом охлаждения кожи головы, рекомендуется вымыть волосы за 24–48 часов до процедур.
- Постарайтесь не мыть волосы по крайней мере в течение 24 часов после курса химиотерапии, совмещенного с охлаждением кожи головы.
Применяя охлаждение кожи головы, вы заботитесь о своих волосах во время прохождения курса химиотерапии.
Окрашивание волос
Во время проведения сеансов охлаждения кожи головы окрашивание волос проводить не рекомендуется. Тем не менее, некоторые из пациентов используют смывающиеся натуральные красители, которые держатся на волосах в течение 3–6 недель. Если вы решили окрасить волосы, рекомендуется сделать это по крайней мере за одну неделю до начала первого курса химиотерапии, совмещенной с охлаждением кожи головы. Используйте смывающуюся натуральную продукцию. Таким образом, для пациентов, подвергающихся трем недельным курсам химиотерапии, следующее окрашивание волос должно производиться за неделю до проведения химиотерапии, совмещенной с охлаждением кожи головы. Для пациентов, подвергающихся недельному курсу химиотерапии, рекомендуется производить окрашивание волос через 4–5 дней после прохождения химиотерапии, совмещенной с охлаждением кожи головы.
Посещение парикмахерской
При прохождении химиотерапевтического лечения посещать парикмахерские не рекомендуется. Однако, если вы ощущаете необходимость в посещении парикмахерской, возможно, для того чтобы постричь волосы, обязательно сообщите парикмахеру о том, что вы проходите курс химиотерапии и сеансы охлаждения кожи головы. Учтите, что если вы решите окрасить волосы или посетить парикмахера, это может повлиять на успешное проведение охлаждения кожи головы и привести к увеличению выпадения волос.
Как можно более бережно обращайтесь с волосами. Помните, что необходимо защищать волосы от стресса, агрессивного обращения, давления или нагревания во время химиотерапии или охлаждения кожи головы. Рекомендуется продолжать подобное бережное обращение с волосами в течение 6–8 недель после последнего лечебного цикла.
Иммунотерапия: как всё начиналось
Иммунотерапию можно назвать старейшим видом лечения злокачественных новообразований. И в античных, и в средневековых источниках описывались случаи, когда злокачественные опухоли, как правило, локализующиеся на видимых участках тела, значительно уменьшались после явного воспаления с лихорадкой или каких-то других воспалительных заболеваний, перенесённых человеком.
Одним из примеров такого исцеления можно назвать чудо, произошедшее с итальянским святым Пеллегрино Лациози (1265-1345) у которого после сильной лихорадки регрессировала опухоль правой ноги. То есть произошёл сильный запуск местного иммунитета, который привёл к самоизлечению злокачественного процесса.
Научные изыскания в сфере влияния иммунитета на злокачественные новообразования ведутся с 70-80-х годов XX века. И сегодня, на наших глазах, произошло прорывное событие в онкологии и в лекарственной терапии злокачественных опухолей – разработана и внедрена в клиническую практику иммуноонкологическая терапия.
Создатели современного метода иммунотерапии: Джеймс Эллисон и Тасуку Хондзо в 2018 году были удостоены Нобелевской премии – открытый ими принцип положил начало иммуноонкологическим препаратам.

В настоящее время это направление активно развивается – расширяется список онкологических заболеваний, при которых показано и эффективно лечение иммунными препаратами, применяемыми в клинической практике. Используются различные комбинации иммуноонкологических препаратов, они сочетаются либо с другими иммуноонкологическими, либо с таргетными или химиотерапевтическими препаратами.
Действующие сегодня стандарты лечения предполагают применение иммуноонкологической терапии в лечении пациентов после хирургического вмешательства, в рамках так называемой адъювантной, то есть поддерживающей терапии. Сейчас изучается возможность лечения иммуноонкологическими препаратами пациентов с ранними стадиями онкологических заболеваний перед хирургическим вмешательством – в неоадъювантном режиме. То есть стандарты использования этой группы препаратов, скорее всего, будут пересмотрены, а применение расширено.
Как работает иммунная система, и каким образом на неё действует иммунотерапия
Иммунная система человека неоднородна. Нельзя воспринимать её как одного «стража», который обеспечивает защиту организма от чего угодно. Это большое «войско», целая система различных молекул и клеток, которые взаимодействуют между собой. Одна их часть активна, вторая находится в состоянии покоя, третья – в стадии активации. Какая-то группа этих клеток чем-то подавлена, какая-то – вырабатывает то, что борется с патологическими процессами или, наоборот, то, что их запускает.
По функциям их можно условно разделить, например, на «солдат», которые обеспечивают защиту; «спецназ», выполняющий особые задания; «полицейских», которые все контролируют; «учителей», ответственных за обучение и др. Этот список можно продолжить, так как иммунные клетки играют много различных ролей.
Иммунитет – особая биологическая система в пределах нашего организма, которая работает по своим сложным алгоритмам. Она обладает способностью активироваться при любом инфекционном, воспалительном процессе, в то же время у неё есть и собственные подавляющие механизмы.
Когда опухолевые клетки только зарождаются в организме человека в результате генетических мутаций, влияния канцерогенных факторов и др., иммунная система их уничтожает. Но на каком-то этапе вдруг наступает сбой, и происходит её торможение. На самом деле, это нормальная, непатологическая функция иммунитета, которая включается и у здорового человека.
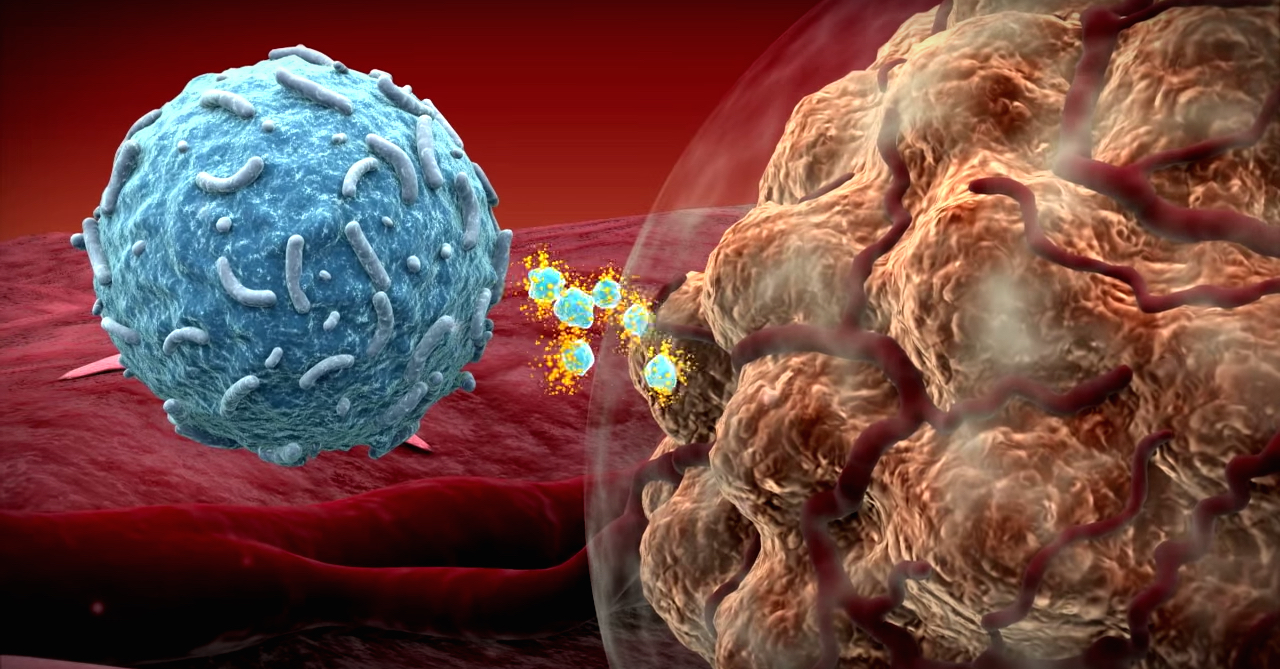
В чём её назначение? Известен целый ряд аутоиммунных (ревматических) заболеваний, при которых иммунная система начинает вырабатывать антитела и бороться с собственными клетками. Это происходит при системной волчанке, ревматоидных артритах и ряде других заболеваний. У пациентов с такими диагнозами здоровые суставы и мышцы поражаются собственной иммунной системой. В организме здоровых людей этому препятствуют специальные механизмы торможения/блокировки. Развиваясь, злокачественный процесс их запускает, и они блокируют иммунный ответ. Опухоль набирает силу. Наступает процесс равновесия, когда иммунная система ещё контролирует патологические клетки, но справляется с ними уже с трудом. Потом происходит ускользание, иммунная система перестаёт распознавать опухоль, которая начинает бесконтрольно расти и распространяться по всему организму.
Однако, страдает только противоопухолевый иммунитет, а все остальные виды иммунитета, например, противоинфекционный, работают. Можно сказать, что «обыденный» иммунитет, продолжает стоять на страже здоровья онкологического пациента и защищать его, например, от вирусов.
Необходимо очень тонко воздействовать на противоопухолевый иммунитет с помощью современных имунноонкологических препаратов, чтобы снять все возникшие факторы торможения.

Цель иммунотерапии – помочь собственной иммунной системе бороться с опухолью. Это единственное направление современной лекарственной терапии, которое не предполагает введения ядовитых веществ – молекул, которые влияют на биологию опухоли. Иммунотерапия разблокирует собственную иммунную систему человека, заставляет её снова активно уничтожать патологические клетки. Ведь работают не чужеродные лекарственные препараты, а собственная иммунная система пациента.
Ингибиторы иммунных точек контроля: как работают, когда наступает эффект и как долго он длится
Воздействие на иммунную систему может производиться разными путями. Одно из направлений – это лекарственные препараты, которые активируют иммунную систему организма, противоопухолевый иммунитет, специалисты называют их ингибиторы иммунных точек контроля.
Постоянно расширяется перечень опухолей с доказанной эффективностью лечения блокаторами иммунных точек контроля. Сегодня это не только пигментная опухоль (меланома), это и опухоль лёгкого, лимфопролиферативные заболевания (лимфома Ходжкина), опухоль почки, мочевого пузыря, печени и т.д.
Принцип применения этого вида иммунотерапии – универсальность. Используется один препарат, который работает при многих опухолях, в отличие от химиопрепаратов, которые специализируются на тех или иных видах опухолей: при опухоли молочной железы работают одни агенты, при опухоли кишки – другие. В иммунотерапии используется один препарат – ингибитор PDL-1, который работает и при опухоли желудка, и опухоли кишки, и опухоли лёгкого и т.д. Он влияет не на опухоль, а на иммунную систему, с помощью этого антитела разблокируются её клетки.
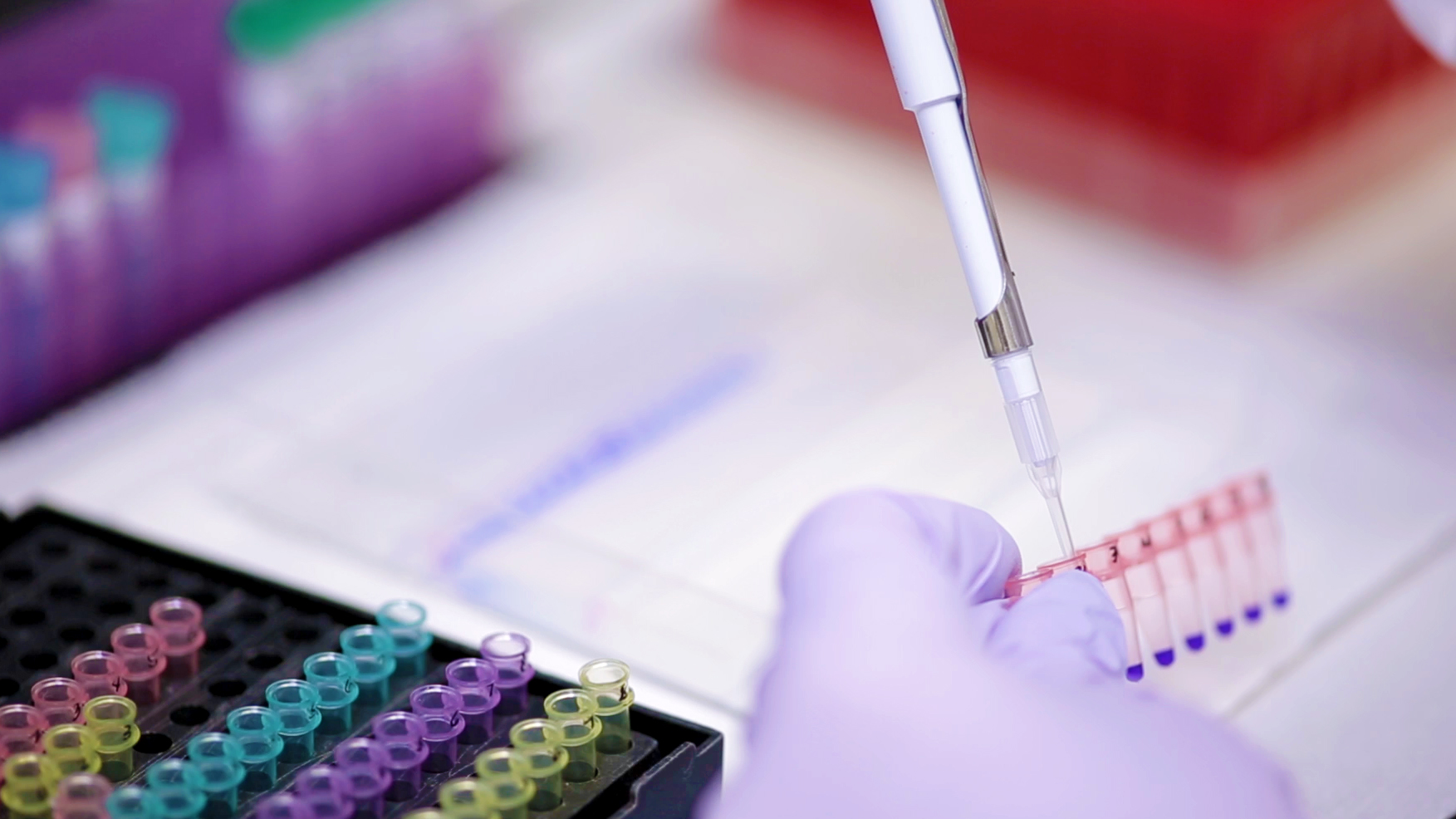
Результат от химиотерапевтического лечения наблюдается через 2-3 недели после введения препарата. Если оно эффективно для пациента, то отмечается уменьшение размеров опухоли, то есть оно начинает действовать довольно быстро. При иммунотерапии, как правило, временной интервал больше, эффект может быть через 1-1,5 месяца. Хотя зачастую это случается быстрее. По клиническим наблюдениям специалистов НМИЦ онкологии им. Н.Н. Петрова, результат иммунотерапевтического лечения можно наблюдать уже в течение 2-3 недель после начала лечения. Для этой группы препаратов характерен длительный и устойчивый эффект. То есть если противоопухолевый иммунитет удалось «разбудить», то он уже просто работает и контролирует опухолевый процесс. Поэтому результат длится месяцами, годами и т.д.
Клиническое применение иммуноонкологических препаратов за рубежом началось в 2000-х, то есть за многими клиническими случаями, конкретными пациентами, врачи наблюдают на протяжении 10 лет с того момента окончания лечение. Многие из них живы, они считаются излеченными. То есть речь идёт даже уже не о пятилетней ремиссии, при наличии которой пациенты считаются излеченными, а о десятилетней выживаемости без признаков заболевания.

Несмотря на то что иммунотерапия, как и все другие виды лечения не панацея, отвечают на неё 20-30% пациентов, но она способна полностью излечить от заболевания, позволить контролировать его длительное время.
Специалистам НМИЦ онкологии им. Н.Н. Петрова также встречались клинические случаи, когда выраженный регресс опухоли происходил довольно быстро – на протяжении трёх месяцев.
В иммунотерапии важен опыт врача, поскольку опухолевая масса элиминируется (гибнет) в организме, необходимо провести процесс её выведения без интоксикации продуктами распада, без повышенной реакции со стороны иммунной системы.
Часто злокачественные опухоли дают метастазы в головной мозг, это всегда отягощает течение заболевания, требует проведения лучевой терапии или операции, поскольку это действительно очень серьёзное проявление заболевания. Иммунотерапия работает и при поражении головного мозга.
Пока механизм действия иммунной системы остаётся загадкой, которую в полной мере ещё не разгадали, но полученные сегодня результаты воодушевляют.
Даёт ли иммунотерапия осложнения?
Как и любой другой вид лечения, иммунотерапия даёт осложнения. Они непохожи на осложнения при химиотерапии или гормонотерапии ни по своим проявлениям, ни по схемам их лечения.

Важно, чтобы пациенты понимали механизмы всех осложнений, знали, на что обращать внимание, как быстро нужно обращаться к врачу при их возникновении, чтобы они не достигли степени, когда будет сложно с ними бороться.
Осложнения иммунотерапии связаны с тем, что иммунитет сильно активируется и начинает бороться не только с опухолевыми клетками, но и с любыми собственными тканями. Чем больше мы лечим иммуноонкологическими препаратами, тем более редкие осложнения встречаем. Это, например, изолированное поражение языка – воспаление, уплотнение, сложности с речью или реакция со стороны органов зрения – конъюнктивит или иридоциклит.
Почему важно, чтобы врач и пациент знали, что любой орган системы может быть поражён именно воздействием иммунной системы? Чтобы пациент, например, при конъюнктивите не пошёл сразу на приём к офтальмологу, который, скорее всего, пропишет ему капли от сезонного конъюнктивита, а на самом деле, это будет осложнение иммунотерапии, и лечить его нужно определённым способом. Перечисленные выше осложнения были успешно вылечены по протоколу стандартного лечения осложнений, связанных с гиператакой иммунной системы против собственного организма.
Примерные сроки проявления осложнений
Сроки появления осложнений могут быть разными: как в ближайшее время после введения иммунного препарата, так и через несколько лет. Описаны случаи, когда осложнения возникали через пять лет после завершения терапии, поэтому необходимо всегда быть начеку. Как правило, более ранние осложнения – со стороны кожных покровов, более поздние – со стороны печени, и эндокринной системы.
Если пациент отмечает какие-либо непонятные неприятные изменения в своём состоянии: высыпания, расстройство стула, то не надо заниматься самолечением, а необходимо срочно обратиться к своему лечащему врачу-химиотерапевту. Он уже определит, нужно ли подключать дополнительно узких специалистов или назначит лечение, которое, как правило, будет успешным в плане коррекции возникших осложнений.

Многие осложнения могут представлять угрозу для жизни, например, очень выраженное расстройство стула способно привести к обезвоживанию, нарушению электролитного обмена и работы сердца. К лечащему врачу-онкологу необходимо обращаться на самых ранних этапах возникновения осложнений.
Наиболее частые осложнения иммунотерапии
Чаще всего страдают кожа, желудочно-кишечный тракт, печень, эндокринная система, нервная система, дыхательная система. Список можно продолжить, потому что появляются данные, что могут поражаться и миокард (сердечная мышца), и почки, наверное, нет органа, который не может быть поражён гиперактивной иммунной системой.
При использовании препаратов первого поколения, например, Ипилимумаба, наблюдается довольно высокая частота осложнений кишечника и кожи, реакция со стороны кожи может быть примерно у каждого второго пациента. Препараты более позднего поколения обладают меньшей токсичностью, потому что они действуют не на уровне лимфатического узла, где иммунная система в начале активации, а уже на этапе взаимодействия иммунной клетки и опухоли. То есть, «точка приложения» препарата находится в конце иммунного пути, поэтому на другие органы и ткани действие оказывается в меньшей степени.
Кишечные осложнения
Кишечные осложнения проявляются не очень специфично, то есть если у пациента многократный жидкий стул с примесью крови или слизи, боли в животе, повышение температуры, пациент может подумать или неопытный врач решить, что это пищевое отравление. Но, к сожалению, это проявление агрессии иммунной системы в отношении здорового кишечника. В этой ситуации обязательно используются высокие дозы кортикостероидов, при этом пациент должен быть госпитализирован. Всё, что связано с кишечником, это, безусловно, уже серьёзные осложнения, которые требуют наблюдения в условиях стационара.
Как правило, врач, который проводит лечение, снабжает пациента памяткой, где указаны все основные проявления, которые могут возникнуть при проведении данного лечения, моменты, на которые нужно обратить внимание, и особенности диеты, которая назначается при том или ином осложнении.
У многих пациентов возникает вопрос: зачем после получения иммуностимулирующего препарата использовать иммуносупрессрующий, т.е. подавляющий иммунную систему (в эту группу входят кортикостероиды). Не скажется ли это на эффективности лечения?
Доказано, что использование кортикостероидов для лечения осложнений не сказывается на эффекте иммунотерапевтического лечения. При этом очень важно их применение в назначенных врачами дозах. По имеющимся данным, наличие осложнений, то есть проявление гиперактивности иммунной системы, это косвенный признак эффективности лечения.
Кожные осложнения
Со стороны кожи наблюдаются самые различные осложнения. Как правило, это высыпания, локализующиеся в первую очередь в подмышечных впадинах, подколенных ямках, локтевых сгибах. Они могут покрывать практически всю поверхность тела. Это уже серьёзно: если кожные покровы повреждены сильно, то происходит инфицирование. Воспаление кожных покровов – элемент выраженной интоксикации, поэтому при первых появлениях высыпаний нужно обязательно обратиться к врачу.
Осложнения на печень
Изменения со стороны печени часто протекают бессимптомно, чтобы их выявить, перед очередным введением препарата необходимо сделать биохимический анализ крови. Аутоиммунную реакцию со стороны печени можно определить по повышению трансаминазы, печёночных ферментов, билирубина. Бывает, что при иммунотерапевтическом лечении значение трансмаминазы у пациента – 1500 единиц (при максимально допустимом – 35-50 единиц). При этом нет жалоб и других симптомов. Это основание для того, чтобы отменить очередное введение иммуноонкологического препарата, назначить большие дозы кортикостероидов и иное лечение.
Осложнения со стороны эндокринной системы
Чаще всего страдает щитовидная железа, чуть реже – гипофиз, который находится в головном мозге, а также надпочечники. Симптомы при этом очень неспецифические, это может быть слабость, сухость кожи, потливость, сильное сердцебиение.
Осложнения на дыхательную систему
Осложнения со стороны дыхательной системы могут быть серьёзными: пульмониты, пневмониты, лёгочная ткань может стать отёчной и не фильтроваться, может произойти отёк висцеральной ткани лёгкого. Этот может стимулировать присоединение инфекции. Поэтому о любых изменениях со стороны дыхательной системы пациент должен рассказать своему доктору.
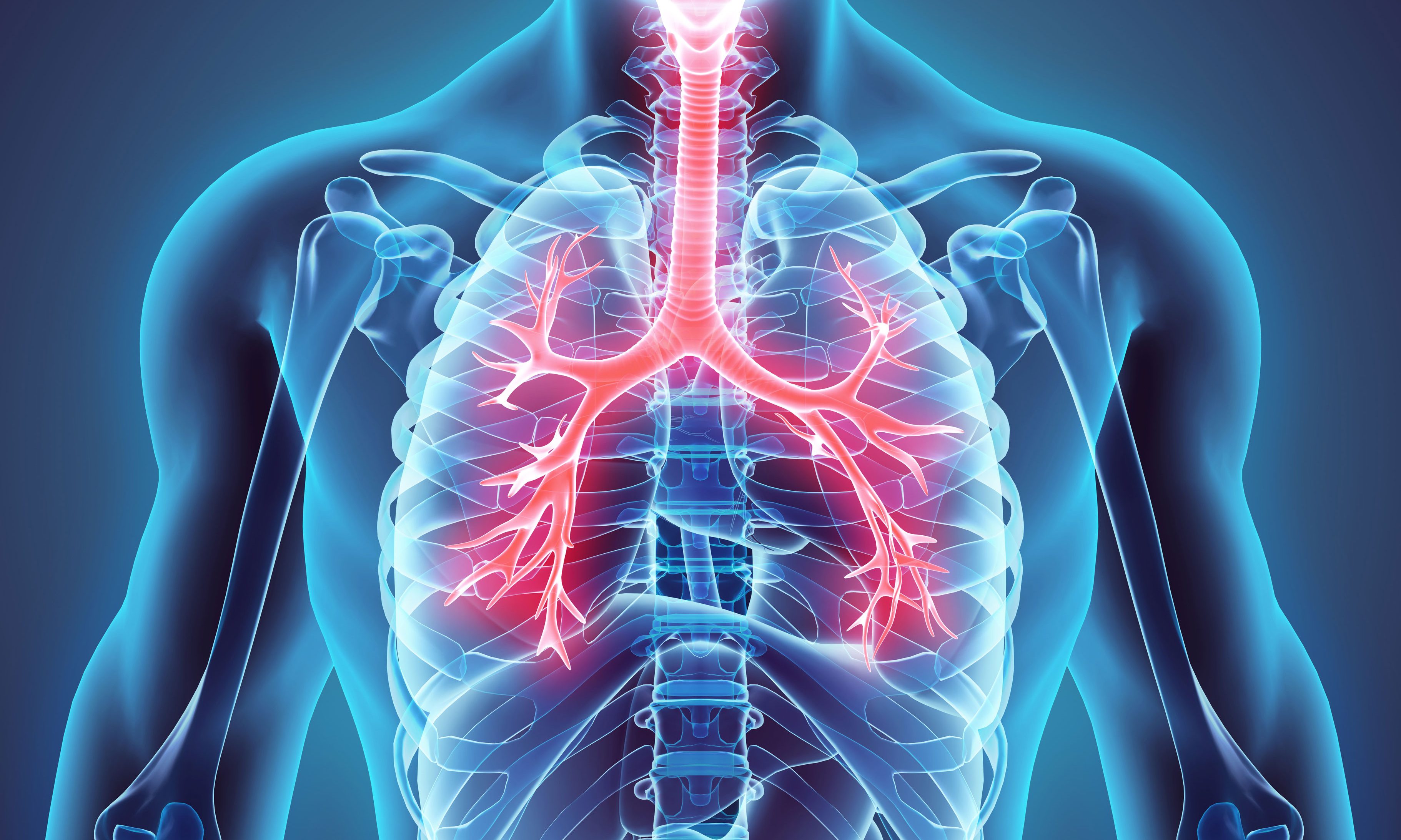
Токсическое действие иммунотерапии на лёгочную ткань может не иметь клинических проявлений и быть выявленным только на КТ.
Осложнения могут иметь рецидивирующее волнообразное течение. Это случается, как правило, если курс лечения кортикостероидами проведён не полностью, например, через одну или две недели после начала он прерван пациентом или доктором по неопытности. В этом случае иммунная система вновь становится активной и с большей степенью тяжести воздействует на тот же поражённый орган. Так что длительное лечение осложнений должно быть обязательным, при этом даже интервалы между введениями иммунных препаратов могут быть большими.
Пациенты должны помнить, что все осложнения иммунотерапии требуют специального лечения: самолечение здесь недопустимо! Необходимо поддерживать контакт со своим лечащим врачом и следовать его рекомендациям, а для лечения ряда осложнений может потребоваться и госпитализация в стационар.


Авторская публикация:
Семенова А. И.
Старший научный сотрудник
НМИЦ онкологии им Н.Н. Петрова,
врач-онколог, химиотерапевт, доцент

Доклад подготовлен:
Новик А. В.
Старший научный сотрудник
НМИЦ онкологии им. Н.Н. Петрова,
врач-онколог, трансфузиолог, аллерголог, иммунолог
- Химиотерапия при раке желудка
- Химиотерапия при раке толстой кишки
- Химиотерапия при раке легких
- Химиотерапия при раке молочной железы
- Химиотерапия без выпадения волос
- Гормональная терапия при раке молочной железы
- Гормональная терапия при раке щитовидной железы
- Описание
- Цены
- Врачи
Патологическое выпадение волос на теле (чаще всего на коже головы), приводящее к их частичной или полной потере, называется алопецией.
У этого состояния могут быть разные, не связанные с онкологическим лечением, причины, но здесь и далее мы будем описывать алопецию при онкологических заболеваниях, вызванную химиотерапией.
Можно ли избежать выпадения волос во время химиотерапии? Можно
Лекарственная терапия онкологических заболеваний может вызывать алопецию, связанную с повреждением волосяных фолликулов. Чаще всего это происходит при химиотерапии, то есть воздействии цитотоксических препаратов, но также наблюдается при таргетной терапии и гормонотерапии.
Цитотоксические препараты повреждают все интенсивно делящиеся клетки. И если в случае раковых клеток это плюс, то для здоровых, которые тоже активно делятся — клеток крови, желудочно-кишечного тракта, волосяных фолликулов — минус. Повреждение химиотерапевтическими препаратами клеток волосяных фолликулов приводит к выпадению волос, т.е. алопеции.
Выпадение волос может произойти по всему телу, включая голову, лицо, руки, ноги, подмышки и лобковую часть: примерно через 2-4 недели после начала химиотерапии, частично либо полностью. Интенсивность и скорость выпадения волос варьируется от человека к человеку, этот процесс может происходить в течение нескольких недель. Принимающие одни и те же препараты от одного и того же вида рака могут страдать разной степенью алопеции. Количество выпавших волос зависит от препарата и дозы.
Цитотоксические препараты, при которых наиболее часто происходит выпадение волос:
- Доксорубицин
- Эпирубицин
- Циклофосфамид
- Паклитаксел
- Доцетаксел
- Карбоплатин
- Цисплатин
- Гемцитабин
- Ифосфамид
- Винкристин
- Винорелбин
Алопеция, связанная с химиотерапией, является одним из наиболее психологически травмирующих побочных эффектов химиотерапии, влияющим на внешний вид и самооценку пациентов, постоянно напоминающим о наличии онкологического заболевания. Многим пациентам (особенно женского пола) тяжело принимать себя в новом облике и, к сожалению, это состояние нередко становится причиной отказа от лечения.
В большинстве случаев, после окончания лечения, рост волос возобновляется (однако может измениться их толщина, густота, цвет и форма). Происходит это примерно через 1-3 месяца после окончания химиотерапии. Часто для полного восстановления волос требуется от 6 до 12 месяцев.
Как снизить риск выпадения волос во время химиотерапии?
Одним из самых современных и эффективных способов профилактики алопеции, вызванной химиотерапией, является охлаждение (гипотермия) кожи головы с помощью специального оборудования — холодового шлема.
Холодовой шлем
«Хладошлем» — это специальная силиконовая шапочка, соединенная с охлаждающим устройством.

Внутри шапочки циркулирует хладагент (охлаждающий раствор), он обеспечивает нужную температуру, за счет чего происходит сужение кровеносных сосудов кожи головы и, соответственно, снижение объема химиотерапевтического лекарства, достигающего волосяных фолликулов. Холод снижает и активность самих волосяных фолликулов, замедляя деление их клеток.
Важно понимать: этот процентный показатель успешности не означает, что охлаждение кожи головы полностью прекращает выпадение волос у всех пациентов. Примерно с такой вероятностью выпадение волос не произойдет либо объем потери составит менее 50%. Иначе говоря, скорее всего, пациенту не понадобится парик или головной убор. Результаты варьируются в зависимости от типа и дозировки химиотерапии, поэтому прогноз (возможные результаты) необходимо уточнять у своего лечащего врача.
Очень важно, чтобы в процессе применения холодового шлема соблюдалась правильная технология охлаждения головы (включая длительность охлаждения, подбор размера шапочки и контроль прилегания), а пациенты не игнорировали инструкции по уходу за волосами во время химиотерапии.
Процедура гипотермии волосистой части головы при химиотерапии в клинике Рассвет проводится на аппарате Orbis 2. Это самая последняя модель холодового шлема компании Paxman coolers (США) – мирового лидера в производстве подобного оборудования.

Мы сопровождаем пациентов всей необходимой информацией о правилах ухода за волосами во время процедуры и тщательно соблюдаем технологию охлаждения, чтобы получить максимальный результат. В том числе внимательно следим за длительностью воздействия.
По современным рекомендациям охлаждение кожи головы нужно начинать за 30 минут до сеанса химиотерапии. Процедура продолжается во время всего сеанса и в течение 45-90 минут после него. Это обеспечивает максимальную защиту, так как химиопрепараты после окончания введения еще какое-то время циркулируют в крови.
Профилактика алопеции, вызванной химиотерапией
Методика применения холодового шлема на сегодняшний день является самой современной с точки зрения профилактики алопеции и единственной доказавшей свою клиническую эффективность. Этот факт подтвержден внесением данной процедуры в американские гайдлайны NCCN (Национальная комплексная сеть по борьбе с раком®) по лечению рака молочной железы, на которые ориентируются онкологи во всем мире.
Противопоказания к использованию холодового шлема
Как любая медицинская процедура, гипотермия кожи головы имеет свои побочные действия и противопоказания.
В целом она хорошо переносится большинством пациентов, возможный дискомфорт зависит от индивидуальных особенностей организма. Неприятные ощущения помогут снизить полотенце или шарф, накинутые на шею во время процедуры, и теплые носки. Чаще всего чувство дискомфорта проходит через 10-15 минут после начала процедуры.
- лимфома кожи головы, а также другие лимфопролиферативные заболевания;
- аллергия на холод;
- метастазы в кожу головы;
- предстоящая лучевая терапия на область головы;
- холодовая агглютинация.
В клинике Рассвет учитывают все особенности современной сопроводительной терапии онкологических заболеваний. Мы не только лечим согласно международным протоколам, используя самые современные методы, но и уделяем больше внимание качеству жизни пациентов, столкнувшихся с трудным диагнозом. Наши врачи имеют большой опыт использования процедуры гипотермии кожи головы и смогут подробно рассказать вам о всех достоинствах и возможных побочных действиях метода. Это поможет вам принять оптимальное решение.
Таргетная терапия и иммунотерапия – относительно новые и специфические виды лечения рака, которые являются достаточно перспективными и многообещающими. Они многим отличаются от привычных нам лучевой и химиотерапии, после которых можно наблюдать множество побочных эффектов. Волосы выпадают меньше, нервная система не страдает. Однако, после таргетной терапии и иммунотерапии могут появляться некоторые проблемы с кожей.
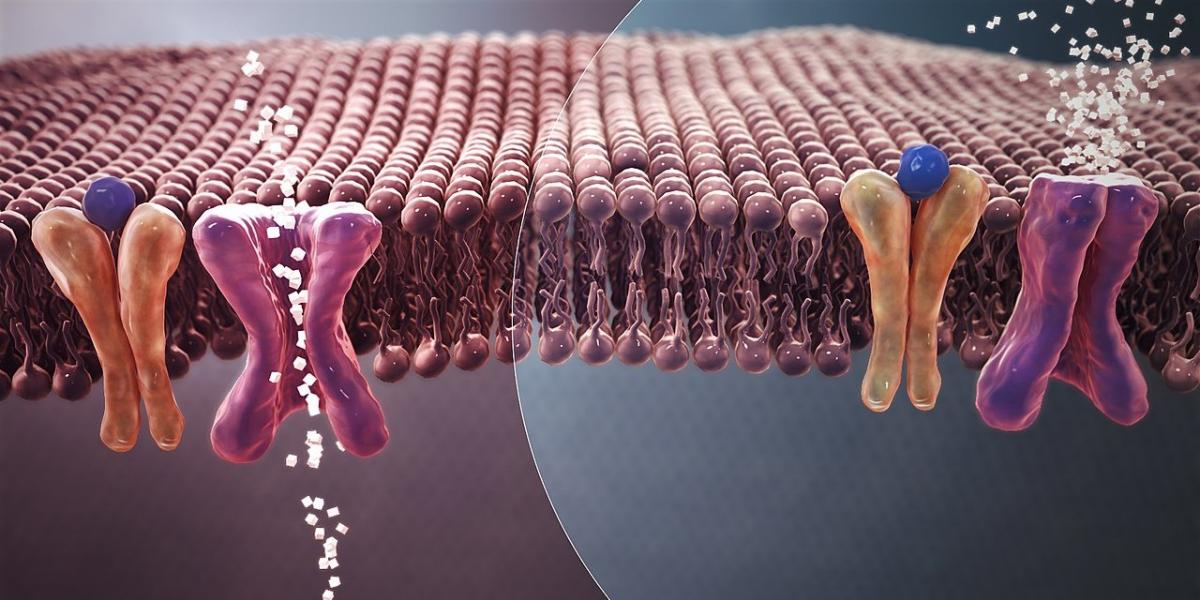
Рассмотрим таргетную терапию. Таргетная терапия – метод борьбы с раком посредством направления определенных веществ на борьбу с конкретными генами, тканями или клетками. Таким образом, здоровые клетки и ткани организма не затрагиваются.
Последствия таргетной терапии:
- Препараты, которые нацелены на эпидермиальный рост, стимулируют развитие раковых клеток. Однако, помимо этого усиленно растут волосы и ногти. Вследствие этого на коже могут появляться высыпания, зуд и покраснения. На руках кожа может быть сухой и потрескавшейся, особенно это заметно на кончиках пальцев. Сыпь может проявляться в виде гнойных пузырьков, которые окружает нежная красная кожа. При прикосновении она будет зудеть.
- Лекарства, которые нацеленные на уничтожение сосудистого эндотелиального фактора роста, стимулирует развитие новых кровеносных сосудов. Белки блокируют данный фактор и препятствуют развитию новых капилляров. С кожей также могут происходить некоторые изменения.
- Последствия таргетной терапии могут быть различные: покраснения кожи, выпадение волос на голове в незначительных количествах, акнеобразная сыпь, угревая сыпь, раздражения и язвы на коже, сыпь на теле, сухая и потрескавшаяся кожа, повышенная светочувствительность.
Иммунотерапия нацелена на повышение иммунитета. За счет этого антитела сами борются с раковыми клетками. Эту терапию считают наиболее естественной, так как препараты, которые вводятся в организм, направлены на повышение количества и активности антител.
Последствия иммунотерапии:
- Среди побочных эффектов иммунотерапии выделяют покраснения, крапивницу, зуд, язвы во рту, появление седины, депигментированных пятен кожи, внезапное покраснение или побледнение отдельных участков кожи, пожелтение белков глаз, выпадение волос на голове.
Как бороться с последствиями иммунотерапии или уменьшить их? Прежде всего обсудите возможность их появления заранее. Если вы начали лечение и заметили изменения в свое организме, то обратитесь к врачу-дерматологу. Именно у него вы получите несколько полезных советов и некоторые лекарства, которые помогают бороться с проблемной кожей.
Не выходите под прямые солнечные лучи без широкополой шляпы или солнцезащитного крема, SPF которого не меньше 15. Каждые два часа обновляйте покрытие. Если вы обильно потеете, то нужно делать это намного чаще.
Не используйте в душе сильно пахнущее мыло и жесткие мочалки. Не наносите на кожу средства, которые содержат спирт. Они будут сушить вашу кожу еще сильнее.
Врач может назначить вам специальные мази против угревой сыпи. Однако, если площадь сыпи слишком обширная, то возможен прием таблеток. Если же образования на коже выделяют гной, то лучше всего сдать его образец на анализ, чтобы получить более подробный отчет о своем состоянии и более эффективное лечение.
Если вы замечаете, что после нескольких сеансов таргетной терапии или иммунотерапии ваша кожа заметно изменяется, то сразу же обратитесь к своему лечащему врачу или специалисту-дерматологу, чтобы понять, как затормозить эти побочные эффекты.
Читайте также:

