Почему у ребенка желтый нос и брови
Опубликовано: 17.09.2024
Несмотря на то, что новорожденный ребенок находится под тщательным наблюдением педиатра и других специалистов, именно от маминой внимательности и реакции часто зависит своевременное выявление тех или иных патологий у малыша.
О том, какие симптомы нельзя пропустить у крохи во избежание серьезных проблем со здоровьем в будущем, нам рассказала врач-педиатр клиники «9 месяцев» Авдеева Наталья Николаевна.
— Наталья Николаевна, какие патологии чаще всего встречаются у новорожденных?
— Почти 99 % новорожденных детей имеют неврологические отклонения, которые поначалу бывают минимальными и, при адекватном ведении ребенка, в большинстве случаев нивелируются к году.
— Что значит «адекватное ведение ребенка»?
— Имеется в виду вовремя проведенный массаж, вовремя начатая гимнастика. Причем, хочу заметить, что даже у абсолютно здорового ребенка до года желательно провести как минимум три курса гимнастики и массажа, с привлечением хорошего специалиста. Это необходимо для того, чтобы ребенок научился вовремя поворачиваться, садиться, вставать, ходить. Такие курсы нацелены на доразвитие нервной и, как следствие, скелетно-мышечной систем.
— Какие симптомы могут «подсказать» маме, что у малыша имеется то или иное неврологическое отклонение?
— Родителям следует обязательно обратить внимание на такой симптом, как подергивание подбородочка. Это может свидетельствовать о том, что идет недоразвитие нервной системы и отдельных структур головного мозга. Также должно вызвать опасения вставание ребенка на цыпочки. Как правило, на такое явление не обращают внимания. Но если малыш встает на цыпочки и при этом перекрещивает ножки, плохо опирается — это может быть слабовыраженным симптомом вялого нижнего парапареза, а в дальнейшем, к годику, может вылиться в ДЦП.
Дело в том, что обычно диагноз ДЦП до года не ставят, так как этот промежуток времени — большой реабилитационный период, когда у крохи есть хороший потенциал для восстановления. Первый год жизни вообще по своей восстановительной способности несоизмерим больше ни с одним промежутком в жизни человека. Здесь должна проходить очень большая работа самой мамы в совокупности с работой невропатолога, врача мануальной терапии, массажиста, врача ЛФК. В лечении применяются водотерапия, медикаментозная терапия, массаж, гимнастика и др.
Еще одним тревожным для мамы симптомом должен стать тремор рук. Обратите внимание, в каких ситуациях это возникает. Норма — если это реакция на яркий свет, сильный звук. Если же малыш старше месяца часто вскидывает руки в абсолютно спокойной обстановке, это может указывать на судороги. Здесь тоже необходимо полноценное обследование. Потребуется измерить внутричерепное давление у ребенка, сделать электроэнцефалограмму, проверить реакцию на световые и звуковые раздражители в спокойном состоянии, во сне и т. д.
Если же в сочетании со вздрагиваниями и испугами у малыша наблюдается также высовывание язычка — это может указывать на такую эндокринологическую патологию, как врожденный гипотиреоз. Изначально в роддоме проводится скрининг, когда берут кровь на 5 инфекций, и генетики это просматривают. Но необходима дальнейшая консультация эндокринолога. Раннее начало лечения предотвращает инвалидизацию ребенка. В связи с вышесказанным, хочу отметить, что крайне нежелательна ранняя выписка из роддома — на 3-4 сутки. Ведь многие такие моменты выявляются как раз на 4-5 сутки — то есть тогда, когда мама, выписавшаяся раньше, уже остается с ребенком и с возникшей проблемой наедине.
— Помимо неврологических, какие еще патологии родители могут самостоятельно заподозрить у ребенка?
— О многом говорит реакция малыша на внешние раздражители. Так, если ребенок в 2-3 месяца не реагирует на звуки (погремушки, голос), нужно срочно обратиться к отоларингологу. Первая проверка слуха проводится еще в роддоме, но в трехмесячном возрасте лор-врач обязательно должен осмотреть кроху. В Казани, например, довольно часто выявляются дети, которые сначала хорошо реагируют на проверки, но в конечном итоге у них обнаруживается кондуктивная тугоухость. Дело в том, что до этого ребенок мог реагировать чисто интуитивно, скажем, не на мамин голос, а на мимику. Бывает, что уже в 3 года таких детей начинают лечить как аутистов, хотя в действительности все дело в тугоухости.
Также должны возникнуть опасения, если ребенок не следит за предметами (на расстоянии 30 см — самое яркое зрение у новорожденных — кроха должен «поймать» мамино лицо и потянуться за ним, попытаться удержать его в своем поле зрения), к 3 месяцам не реагирует на свет, на цвета. Конечно, сами цвета малыш еще не идентифицирует, но смена цветов должна вызывать у него какие-то эмоции (радость или, наоборот, раздражение). Реакцию зрачка на свет мама тоже может отследить самостоятельно. Для этого нужно вынести малыша на яркий свет из темного помещения. Если при этом зрачки крохи не сузились, остались такими же широкими, как в темноте — значит, ребенок не видит свет, что говорит о патологии сетчатки глаз. В то же время, одинаковое сужение зрачка — это уже патология неврологическая. В любом случае, нужно срочно обратиться к специалистам.
На плановом осмотре у хирурга в месячном возрасте следует обязательно обратить внимание врача, если малыш часто и обильно срыгивает. По сути, ребенок должен срыгивать. Первые три месяца кроха дает отрыжку практически после каждого кормления. Но он не должен «фонтаном» выдавать всю еду наружу. Если так происходит, и ребенок за первые месяц-два плохо прибавил в весе, необходимо исключать пилороспазм — серьезную хирургическую патологию, требующую госпитализации.
Также мама должна внимательно следить за частотой и объемом мочеиспускания у ребенка. Считается, что до трехмесячного возраста ребенок должен мочиться понемногу, но каждый час. Если происходит задержка мочеиспускания, малыш выдает редко, но много мочи — это весьма тревожный симптом, который может указывать на такое серьезное заболевание мочевыводящей системы, как уретерогидронефроз, к сожалению, в последнее время встречающееся довольно часто. Выявить его можно уже на поздних сроках беременности при ультразвуковом обследовании. Для исключения этой же патологии проводится УЗИ в месячном возрасте. Здесь важно не упустить время, так как уже к 3 месяцам, при отсутствии лечения, происходит отмирание тканей почки.
Еще одним тревожным для мамы «звоночком» могут явиться бледность и синюшность носогубного треугольника у малыша, когда ребенок синеет при кормлении, плаче. Все это может быть вызвано низким гемоглобином, и в таком случае бывает достаточно назначить лечение кормящей маме. Однако важно не пропустить и кардиологическую патологию. Опять же, на последних сроках беременности при УЗИ-обследовании определяют грубые пороки сердца, но могут быть и малые аномалии, которые выявляются только после рождения малыша. Часто к трем годам малые аномалии нивелируются сами собой, но вполне возможно, что потребуется вмешательство. Поэтому если мама заметила, что ребенок регулярно синеет, у него одышка, он потлив (в норме грудные дети не потеют!), имеют место бледность и посинение ногтевых фаланг — это может говорить о скрытом пороке сердца. Нужно заострить на этом внимание педиатра, сделать кардиограмму, УЗИ сердца и записаться на прием к кардиологу.
В заключение хотелось бы обратиться ко всем молодым мамам: будьте внимательны к своим малышам, доверяйте интуиции и не стесняйтесь задавать вопросы врачу, рассказывайте обо всех своих подозрениях.
Вовремя забитая тревога — залог своевременного и успешного лечения, а значит, и здоровья вашего крохи!
Таблица тревожных симптомов
| Патологии | Симптомы | Действия |
| Неврологические отклонения | Подергивание подбородочка. Вставание ребенка на цыпочки, при этом малыш перекрещивает ножки, плохо опирается. Это может быть симптомом вялого нижнего парапареза, в дальнейшем (к году) может вылиться в ДЦП. Тремор рук, надо обратить внимание в каких ситуациях это возникает. Норма — если это реакция на яркий свет, сильный звук и т. п. Если же малыш старше месяца часто вскидывает руки в абсолютно спокойной обстановке, это может указывать на судороги. Высовывание язычка. В сочетании со вздрагиваниями может говорить об эндокринологической патологии — врожденном гипотиреозе. | Необходимо обратиться к невропатологу. У многих детей неврологические отклонения минимальны и, при адекватном ведении ребенка, нивелируются к году. Применяются массаж, гимнастика, водотерапия, медикаментозная терапия и др. Могут потребоваться дополнительные обследования. |
| Тугоухость | Ребенок не реагирует на звуковые раздражители (погремушки, голос). | Обратиться к отоларингологу. Первый скрининг проводится еще в роддоме, но лор-врач обязательно должен осмотреть малыша в 3 месяца. |
| Патология сетчатки глаз | 1. Ребенок не следит за предметами, к 3 месяцам не реагирует на свет, на цвета (смена цветов не вызывает никаких эмоций). 2. После того, как ребенка из темного помещения вынесли на яркий свет, его зрачки не сузились, остались широкими. | Обратиться к окулисту. Внимательно следите за реакцией ребенка. У новорожденного 30 см — самое яркое зрение. Кроха должен «поймать» на расстоянии 30 см мамино лицо и потянуться за ним, попытаться удержать его в своем поле зрения. |
| Хирургическая патология | Ребенок часто срыгивает «фонтаном», плохо набирает в весе при адекватном кормлении. Все это может свидетельствовать о пилороспазме. | На плановом осмотре у хирурга необходимо заострить внимание на имеющейся проблеме. |
| Патология мочевыводящей | Считается, что в норме ребенок до 3-месячного возраста должен мочиться понемногу, но каждый час. Если происходит задержка мочеиспускания, малыш выдает редко, но много мочи — это может свидетельствовать о серьезном заболевании — уретерогидронефрозе, которое, при отсутствии своевременного лечения, приводит к отмиранию тканей почек. | Уретерогидронефроз часто выявляют на поздних сроках беременности при ультразвуковом обследовании. Для исключения этой же патологии проводится УЗИ в месячном возрасте. |
| Пороки сердца | Бледность и синюшность носогубного треугольника. Ребенок синеет при кормлении, плаче. Все это может свидетельствовать о низком гемоглобине, и в этом случае часто достаточно назначить лечение кормящей маме. Однако если при этом у малыша наблюдается одышка, он потлив, имеются бледность и посинение ногтевых фаланг — это может говорить о скрытом пороке сердца. | Необходимо обратиться к педиатру, который назначит ребенку электрокардиограмму и УЗИ сердца. С результатами обратиться к кардиологу. |
Даже у абсолютно здорового ребенка до года желательно провести как минимум три курса гимнастики и массажа, с привлечением хорошего специалиста.
Первый год жизни вообще по своей восстановительной способности несоизмерим больше ни с одним промежутком в жизни человека.
Крайне нежелательна ранняя выписка из роддома — на 3-4 сутки. Ведь многие такие моменты выявляются как раз на 4-5 сутки — то есть тогда, когда мама, выписавшаяся раньше, уже остается с ребенком и с возникшей проблемой наедине.
На расстоянии 30 см новорожденный должен «поймать» мамино лицо и потянуться за ним, попытаться удержать его в своем поле зрения.
До трехмесячного возраста ребенок должен мочиться понемногу, но каждый час.
Если мама заметила, что ребенок регулярно синеет, у него одышка, он потлив, имеют место бледность и посинение ногтевых фаланг — это может говорить о скрытом пороке сердца.
Хабибуллина Зульфия Кабировна
Врач педиатр, невролог, врач высшей категории. Наталья Авдеева, врач-педиатр высшей каиегории
Себорейный дерматит у детей — это хроническое кожное заболевание, которое обусловлено нарушением секреции сальных желез и воспалением дермы. Клинически различают детский и подростковый варианты болезни. Проявляется желтыми корками на голове, лице и теле, покраснением, отечностью и повышенной сальностью кожи. Для диагностики достаточно сбора анамнеза и физикального обследования. Лечение включает аптечную косметику (противогрибковые и кератолитические шампуни, дерматологические кремы), мази с антибиотиками и топическими стероидами, пероральные антигистаминные препараты.
МКБ-10
- Причины
- Патогенез
- Симптомы
- Осложнения
- Диагностика
- Лечение себорейного дерматита у детей
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Себорейный дерматит — самое распространенное заболевание в детской дерматологии, которое встречается у 70% младенцев первых 3 месяцев жизни и у 9-10% детей другого возраста. Мальчики болеют чаще девочек. Выделяют две формы себорейного дерматита — детскую (от рождения до 2-4 лет) и подростковую. Болезнь сопровождается неприятными субъективными ощущениями, а у детей постарше и подростков — психологическим дискомфортом, связанным с наличием неэстетичных себорейных очагов на голове и теле.

Причины
Этиологические факторы разнятся в зависимости от формы дерматита. В младенчестве основной причиной является крупный размер сальных желез в сочетании с их повышенной секреторной активностью. К предрасполагающим факторам детской себореи относят повышенный уровень циркулирующих материнских гормонов и усиленную выработку кортикостероидов. У подростков структура причин себорейного дерматита более разнообразна:
- ГрибыMalasseiza. Микроорганизмы составляют нормальную кожную микрофлору, но их удельный вес составляет не более 46%. Кожные патологии возникают, когда количество грибов на коже у детей увеличивается до 70-80% и более. Они нарушают барьерную функцию эпидермиса, выделяют насыщенные жирные кислоты, стимулирующие воспаление.
- Нарушение салоотделения. В подростковом возрасте происходит гормональная перестройка, изменяются уровни эстрогенов, прогестерона, тестостерона. Сальные железы на лице, голове, груди и верхней части спины начинают активно выделять секрет, что способствует развитию типичной картины себорейного дерматита.
- Изменения липидограммы. Установлено, что себорейный процесс чаще поражает детей с нарушениями липидного обмена в виде повышенного уровня общего холестерина и триглицеридов. Это вызывает изменение химического состава отделяемого сальных желез, провоцирует кожное воспаление.
- Неврологические заболевания. Больные с церебральным параличом, нервно-мышечными расстройствами чаще страдают от себорейного дерматита. У таких детей поражение носит генерализованный характер. Вероятно, это связано с повышенной выработкой кожного сала на фоне отсутствия двигательной активности.
- Снижение иммунитета. Болезнь в 3-4 раза чаще выявляется у подростков, страдающих врожденными патологиями иммунной системы, ВИЧ-инфицированных. Нарушение реактивности организма сопровождается повышенным размножением грибов Malasseiza, вызывающих дерматит.
Патогенез
В развитии заболевания у детей выделяют 4 патофизиологических стадии. Сначала происходит взаимодействие грибка Malasseiza с эпидермисом, что приводит к изменению состава сального секрета. На втором этапе возникает хроническое кожное воспаление, которое плавно перетекает в третью стадию — нарушение процессов пролиферации и дифференцировки эпидермальных клеток. На четвертом этапе кожа изменяет свои анатомо-функциональные особенности.
Симптомы
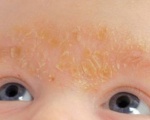
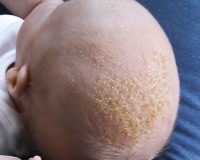
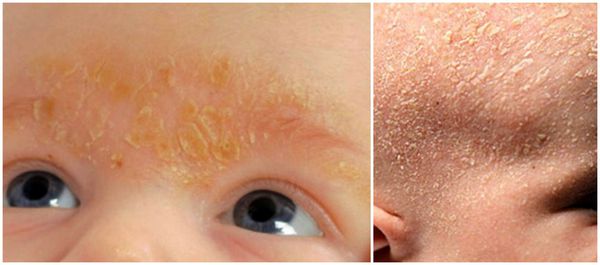
У грудных детей себорейный дерматит в основном появляется на голове («чепчик новорожденного») на 2-3 неделе жизни. Образуются жирные желтые корки, которые наиболее выражены в лобной области. Симптом сопровождается покраснением и шелушением в заушной области, на границе роста волос. Постепенно высыпания, локализованные на голове, распространяются на естественные кожные складки (подмышечные, паховые). В этих зонах наблюдаются пятнистые высыпания, кожное раздражение и мацерация.
Для детского варианта себорейного дерматита характерны минимальные субъективные проявления. При массивном поражении возможен умеренный зуд и беспокойство младенца. Выраженные клинические симптомы встречаются при осложненной форме заболевания— эритродермии Лейнера-Муссу. В этом случае, помимо тотальной гиперемии и шелушения, у детей отмечаются расстройства ЖКТ, отказ от груди или бутылочки, повышение температуры тела.
При подростковом типе себорейного дерматита существует 2 типичные локализации: на лице, на голове. Здесь расположены андрогензависимые сальные железы, которые реагируют на изменение уровня половых гормонов. В отличие от младенческой формы, на волосистой части головы образуется мелкое отрубевидное шелушение (перхоть). На гладких кожных покровах появляются участки покраснения и отечности, которые покрываются желтыми корками.
В пубертатном периоде патология дополняется выраженными субъективными симптомами. Подростки жалуются на изнуряющий зуд пораженных очагов, из-за чего они расчесывают кожу до крови. Реже беспокоят жжение и болезненность. Помимо типичных корок и покраснения, на лице, спине и груди заметны мелкие папулы — красные прыщики, возвышающиеся над поверхностью кожи.
Осложнения
Младенческий дерматит зачастую осложняется бактериальной инфекцией с возникновением пиодермии. Она становится следствием постоянной мацерации кожных покровов под памперсом, что создает благоприятные условия для развития микроорганизмов. Неадекватное и несвоевременное лечение кожного заболевания способствует генерализации процесса, когда корками и гиперемированными очагами покрывается все тело, у детей появляется мокнутие, присоединяется вторичная инфекция.
Диагностика
Заболевание имеет характерную клиническую картину, не требует проведения дополнительных лабораторных и инструментальных методов обследования. На приеме педиатр или детский дерматолог тщательно обследует состояние кожи на теле и голове. Если врач подозревает осложнение себорейного дерматита вторичной инфекцией, перед тем, как начать лечение, он назначает микроскопию соскоба чешуек.
При диагностике очень важен сбор анамнеза, что помогает специалисту разобраться с диагнозом. У родителей младенца уточняются сведения о времени начала симптомов, характере вскармливания, поведении ребенка (есть ли постоянный плач, беспокойство, нарушения сна). При обследовании подростка педиатру важно установить семейный анамнез, оценить уровень и гармоничность физического развития.
У младенцев необходима дифференциальная диагностика себорейного воспаления с атопическим поражением. В первом случае симптомы возникают на 1-3 месяце жизни ребенка, во втором — после 3-месячного возраста. Для себореи характерна локализация в кожных складках и на голове, а при атопии первым поражается лицо. Патогномоничный признак нарушения работы сальных желез (толстые желтые корки) отсутствует при аллергической природе дерматита.
Лечение себорейного дерматита у детей
Лечение детей грудного возраста в типичных случаях ограничивается применением лечебной косметики. Для разрыхления и безболезненного удаления корок на голове показаны кремы с салициловой кислотой, специальные шампуни и теплые масляные компрессы за 30-40 минут до купания. Лечение средствами с кератолитическим действием позволяет быстро удалить избыточные наслоения секрета сальных желез, очистить кожные покровы на голове.
Вторая составляющая терапии себорейного дерматита — адекватное увлажнение и питание дермы, чтобы восстановить защитный водно-липидный барьер, нормализовать работу сальных желез. Для ухода наносят специальные детские дерматологические кремы, формула которых содержит растительные масла, ранозаживляющие и себорегулирующие компоненты. При осложненном течении лечение дополняется фармацевтическими препаратами. В терапевтическую схему обычно включают:
- Топические кортикостероиды. Мазевые составы с минимальными концентрациями гормональных веществ прописывают детям, начиная с 4-6 месяцев, если себорейный процесс прогрессирует и не поддается лечению стандартными кремами и шампунями. Используют кортикостероиды, которые не всасываются в кровоток, не дают побочных реакций.
- Антибиотики. Противомикробные мази и кремы показаны при локализации себорейного поражения в кожных складах, что сопровождается мокнутием и высоким риском пиодермии. Средства назначают на 5-7 дней при обострении процесса. Популярностью пользуются комбинированные продукты с гормонами и антибиотиками.
- Антигистаминные средства. Если дерматит сочетается с интенсивным отеком кожи, зудом (что проявляется беспокойством и постоянным плачем ребенка), эффективны препараты для перорального приема, которые быстро снимают симптомы. Их действие направлено на устранение иммунного компонента себорейного воспаления.
- Пиритион-цинк. Аэрозоли и шампуни с этим активным компонентом обладают себорегулирующим, противовоспалительным и антимикотическим действием. Их рекомендуют детям после 1 года для контроля за симптомами дерматита и профилактики рецидивов.
Лечение дерматоза у подростков проводится по схожим принципам. Основное отличие терапевтической схемы — активное назначение противогрибковых шампуней, которые угнетают рост Malasseiza и других патогенных возбудителей микотической инфекции на голове. В пубертатном возрасте обязательно используют антигистаминные и противоаллергические системные препараты, чтобы устранить мучительный зуд.
Медикаментозное лечение дополняют коррекций образа жизни. Подросткам советуют ограничить прием пищи с экстрактивными веществами, красителями и ароматизаторами. Чтобы не раздражать кожу, избегают ношения синтетической одежды, пользования агрессивными средствами для стирки. Важно поддержание комфортной психологической обстановки в семье, чтобы минимизировать стрессы у ребенка. Иногда лечение приходится дополнять психотерапией.
Прогноз и профилактика
У большинства новорожденных происходит выздоровление на первом году жизни, поэтому прогноз благоприятный. При подростковой форме своевременное лечение позволяет устранить внешние проявления и субъективные признаки. Вызывает опасения персистирующее течение патологии в пубертате, которое может переходить в себорейный дерматит взрослых. Профилактика болезни включает правильный уход за кожей ребенка, исключение провоцирующих факторов.

Самыми распространенными последствиями перенесенных (и недолеченных!) простудных заболеваний являются синуситы. В отличие от обычного ринита (насморка), при котором воспаляется слизистая полость носа, при синуситах воспаление затрагивает околоносовые пазухи.
Одними из таких пазух являются лобные, которые расположены слева и справа от центра лобной кости над глазами. Воспаление слизистых оболочек лобных пазух – это фронтит (от frontalis — «лобный») или лобный (фронтальный) синусит. Часто его называют «лобный гайморит», однако точное название данного заболевания – именно «лобный синусит» или «фронтит».
За последние годы возросло количество случаев лобного синусита, при этом больше всего отмечен прирост заболеваемости хронической формой. Эта патология, в основном, встречается в детском возрасте. Среди взрослых заболеванию более подвержены мужчины.
Воспаление лобной пазухи
Причинами воспаления могут выступать вирусы (риновирус, аденовирус, коронавирус), бактерии (стафилококк, стрептококк, гемофильная палочка) или грибки, которые проникают из носовой полости.
Перенесенный ринит, инфекция из носоглотки, воспалительный процесс в других пазухах носа (например, в гайморовых), озена, сезонная аллергия, снижение иммунитета при переохлаждении или стрессе, травмы носа, искривление носовой перегородки, попадание инородного тела, полипы, кисты в носовой полости - все это может стать причиной возникновения фронтита.
Лобный синусит возникает и при наличии определенных факторов, связанных с условиями жизни и деятельности человека. Так, загрязненная атмосфера, особенно в зоне промышленных предприятий, пыльные и загазованные помещения, вредные производства или профессиональные травмы (например, баротравмы дайверов, подводников, пилотов) приводят к сбоям в работе иммунной системы организма и, как результат, – к фронтиту.
К развитию лобного синусита может привести переохлаждение головы в осенне-зимний период при нежелании носить головной убор, неумение правильно сморкаться или даже общее истощение организма.
Развитие фронтального синусита характеризуется скоплением гноя в пазухах, а это, в свою очередь, чревато тяжелыми осложнениями.
Разновидности фронтита
Типы фронтита различаются в зависимости от путей проникновения инфекции, типа и время развития патологии.
- Острый фронтит. Характеризуется внезапным возникновением воспалительного процесса, развитие - стремительное, окончание заболевания – полное.
- Хронический фронтит. Возникает как следствие плохо вылеченной острой формы заболевания; при нем длительные периоды обострения сменяются короткими паузами ослабления симптомов.
- Аллергический фронтит. Немедленная реакция на аллергены: частое чихание, зуд носа и глаз, повышения температуры может не быть или она невысокая;
- Вирусный фронтит. При воздействии вируса начинается быстрый подъем температуры, жалобы на боль в горле, чихание, появляется жидкая полупрозрачная слизь.
- Бактериальный фронтит. При бактериальной атаке температура поднимается, но медленно; больной не чихает, а слизь формируется густая, с характерным оттенком.
- Катаральный фронтит. Заявляет о себе тяжестью в лобной области, заложенностью носа; может не давать осложнений, а может перейти в более острую стадию.
- Гнойный фронтит. Образование и скопление гнойного содержимого в лобных пазухах пагубно влияет на состояние больного; возможна даже потеря сознания.
- Пневмосинус. Особая форма фронтита, которая характеризуется растяжением лобной пазухи; при этом воздух в пазуху поступает, но выхода для него нет. В этом случае воспаления может не быть, а боль в лобной части будет ощущаться.
Независимо от типа фронтита, он может затрагивать или одну пазуху (правую или левую) или быть двусторонним, когда в воспалительный процесс вовлечены обе пазухи.
Симптомы фронтита
Лобный синусит – заболевание серьезное. О развитии патологии сигнализируют его характерные симптомы:
- головная боль. Она может быть разлитой или локализоваться в определенном месте (лобная часть, возле бровей);
- повышение температуры (до 40°С) с появлением лихорадки у детей и озноба у взрослых;
- заложенность носа, затрудненное дыхание, снижение или отсутствие обоняния (гипосмия /аносмия);
- проблемы со зрением, слезотечение, развивающаяся светобоязнь;
- скопление слизи в носовых ходах, затрудненность ее удаления;
- покраснение и отечность кожи над переносицей и веками;
- появление зубной боли и боли в ушах;
- общая слабость и головокружение.
Своевременное обращение к отоларингологу поможет поставить правильный диагноз и отличить:
Симптомы острого фронтита
- при наклонах головы вниз появляется интенсивная головная боль;
- выделение из носовых ходов слизи, окрашенной в желтый или зеленый цвет;
- появление отеков вокруг глаз;
- сильная головная боль может отдавать в уши и виски;
Симптомы хронического фронтита
- течение болезни проходит приступообразно: ремиссии сменяются обострением заболевания;
- при обострениях появляются симптомы острого фронтита; при ремиссии сохраняются давление и тяжесть в лобной части головы, которая усиливается при наклонах и нагрузках;
- в висках появляется пульсирующая боль; беспокоит постоянная ноющая головная боль;
- присутствуют выделения из носа, часто они имеют примеси гноя и крови; но чувства полной заложенности нет;
- сохраняются отеки, давление в глазах;
- по утрам из-за стекания гнойной слизи по задней стенке глотки могут появляться отхаркивание мокроты и тошнота;
- утомляемость повышена.
Одним из главных показателей развития патологического процесса при фронтите является температура. При острой форме, которая при надлежащем лечении длится 3 недели, гипертермия может достигать 38°С - 40°С. При хронической форме температура может быть незначительной или отсутствовать вообще. Но отсутствие температуры при лобном синусите не свидетельствует о выздоровлении, потому что сохраняются характерные боли.
Главные признаки заболевания лобным синуситом – это постоянные ноющие головные боли. Они носят характер распирания, сжимания, пульсации, усиливаясь при наклонах головы вперед или выполнении физических нагрузок. Болезненность может появиться из-за вибрации при поездках в транспорте.
При переохлаждении или последствиях ОРВИ в лобных синусах увеличивается давление, боли нарастают. Бессонница и умственное напряжение, переутомление и прием кофе или алкоголя могут усилить головные боли даже без обострения заболевания. Боль становится невыносимой, неврологической.
Самая интенсивная точка боли в области лба отмечается над переносицей (выше на 2 см). Если воспалена одна из пазух, боль сильнее локализуется с одной стороны. При постукивании по лбу появляется ноющая боль. При наличии воспаления при надавливании на надбровные ткани боль будет держаться долго.
Обострения фронтита
Если терапевтические действия были начаты не вовремя, симптомы заболевания усиливаются, интоксикация организма увеличивается. Гипертермия, чувство разбитости, общее плохое самочувствие может соседствовать с головокружениями и вегетативными нарушениями.
Возникает вторичное воспаление слезного мешка (дакриоцистит). В лобных пазухах могут появиться полипы, свищи, опухолевидные образования (холестеатомы) и слизистые кисты (мукоцеле).
Все это способствует появлению язв на стенках пазух, а инфекция может проникнуть в надкостницу и кость.
Фронтит: осложнения и последствия
Хроническая стадия фронтита опасна своими осложнениями. Перенесенная ОРВИ или простая простуда часто вызывает обострение болезни, которое длится около трех недель.
При переходе фронтита в хроническую стадию возникает опасность проникновения гнойного содержимого пазух через задние стенки внутрь черепа. Последствием этого может стать тяжелейший гнойный менингит или абсцесс.
Если гнойная инфекция проникнет через тонкую нижнюю стенку пазухи, то серьезно пострадают глазницы.
Эти осложнения очень опасны, так как могут привести к летальному исходу.
Последствия недолеченного фронтита сказываются на других органах и приводят к воспалительным процессам в миндалинах, костной ткани и тканях сердечной мышцы, конъюнктивиту и повреждению зрительного нерва, отиту или пневмонии.
Диагностика
Правильный диагноз может поставить только врач – отоларинголог. Осмотр пациента при помощи специального инструментария (риноскопия и эндоскопия), проведение УЗИ, рентгена и термографии позволяют определить состояние слизистой, объемы и строение лобных пазух, а также место возникновения инфекции.
Анализ крови, бактериологические и цитологическое исследования дополнят клиническую картину и помогут наметить направление лечения пациента.
Могут также понадобиться пробы на аллергены. В сложных случаях необходимыми являются консультации офтальмолога и невролога.
Методы лечения
Если нет показаний для хирургического вмешательства, лечение фронтита проводится консервативно.
После диагностирования выбираются проверенные терапевтические методы:
- прием антибиотиков;
- борьба с отеками;
- применение антигистаминных препаратов, капель и спреев от насморка;
- промывания и орошение солевыми растворами, зондирование, носовой душ, введение тампонов;
- физиотерапевтические мероприятия (ингаляция, УВЧ и др.).
Лечение в домашних условиях
Такое лечение разрешает только врач при легкой форме заболевания. Пациенту назначаются лекарственные препараты и выдаются рекомендации, которые нужно строго выполнять.
Это касается различных промываний и ингаляций, которые можно выполнять в домашних условиях, применяя народные средства.
Самые известные – ингаляции. Это - вдыхание паров отваров лекарственных трав (ромашка, лавровый лист) с добавлением нескольких капель эфирных масел (эвкалипт, чайное дерево). Можно проводить ингаляции при помощи отварного картофеля (картофель для этого нужно очистить).
Прокол при фронтите
Без прокола можно очистить пазухи и ввести лечебные препараты с помощью специального катетера Ямик. Если фронтит переходит в тяжелую затяжную стадию, требуется провести прокол. Это позволит очистить пазухи от гноя.
В более запущенных случаях требуется операция трепанопункции, при которой в отверстие пазухи вводят специальную трубку (канюлю). С ее помощью пазухи промывают и вводят нужный антибиотик.
Такие хирургические вмешательства проводятся под местной анестезией.
В особо тяжелых случаях назначается открытая операция.
Рекомендации после операции прокола
После проведения операции на протяжении 4-5 дней пациенту назначают сосудосуживающие капли. За раной необходимо тщательно ухаживать по инструкции врача и беречься от простуд и других вирусных заболеваний.
Если боли после прокола не проходят в течение нескольких дней или рана плохо заживает, нужна консультация врача.
Препараты лечения фронтита
Медикаментозное лечение назначает врач в зависимости от типа заболевания, особенностей протекания болезни и анамнеза пациента.
Если заболевание спровоцировали бактерии, назначаются антибиотики. Длительность их применения -7 – 10 дней. В легких случаях назначают спреи с антибиотиками или таблетки. В тяжелых случаях назначают или препараты широкого спектра действия, или, после проведения всех анализов, применяют узконаправленные антибиотики.
Вводить антибиотики можно внутримышечно и внутривенно. Иногда лекарство вводится прямо через лобную кость.
При лечении антибиотиками обязательно назначаются препараты для поддержания микрофлоры кишечника.
Если фронтит - результат вирусного поражения или аллергии, антибиотики применять нельзя.
В таких случаях назначают антигистаминные препараты.
Хорошие результаты дает использование сульфаниламидов или гомеопатических средств.
Профилактика
Чтобы избежать такого серьезного заболевания, как фронтит, необходимо:
- серьезно относиться к лечению любого насморка;
- такое же внимание уделять лечению простудных заболеваний, а также болезней носоглотки;
- постоянно промывать нос морской водой;
- правильное питание, соблюдение питьевого режима, употребление необходимого набора витаминов;
- одеваться по сезону, избегая переохлаждений и сквозняков;
- поддерживать иммунитет (спать по 8 часов, придерживаться режима труда и отдыха);
- избегать травм головы и носовой перегородки;
- бывать на свежем воздухе, особенно в хвойном лесу, поддерживать физическую форму;
- поддерживать здоровый микроклимат в доме: постоянное проветривание, увлажнение воздуха, особенно во время отопительного сезона;
- санаторно – курортное лечение;
- при подозрении на болезнь немедленно обратиться к отоларингологу.
Заключение
Лобный синусит (в народе – «лобный гайморит») – заболевание сложное и опасное, которое чревато многими осложнениями и серьезными проблемами со здоровьем. Важно соблюдать меры предосторожности, чтобы не допустить его развитие из обычной простуды или ОРВИ. Если же появились первые симптомы болезни, важно как можно быстрее обратиться к врачу: богатый арсенал современных методов лечения поможет устранить проблему, не прибегая к хирургическому вмешательству и не доводя до развития хронической формы.

У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Себорейный дерматит - хроническое рецидивирующее заболевание кожи, развивающееся в себорейных участках и крупных складках, проявляющееся эритемато-сквамозными и фолликулярными папулезно-сквамозными высыпаниями и возникающее в результате активизации сапрофитной микрофлоры.

[1], [2], [3], [4]
Чем вызывается себорейный дерматит?
Причиной себорейного дерматита является размножение в устьях волосяных фолликулов липофильного дрожжеподобного гриба Pityrosporum ovale (Malassezic furfur). Этот гриб сапрофитирует на участках кожи, обильно снабженных сальными железами. Частота его выделения у здоровых людей колеблется от 78 до 97%. Однако при определенных изменениях в защитной биологической системе поверхности кожи P. ovale получает благоприятные условия для размножения и проявляет свойства патогенного гриба. К эндогенным факторам, предрасполагающим к развитию себорейного дерматита, относят себорею, эндокринные заболевания (сахарный диабет, патология щитовидной железы, гиперкортицизм и др.). Существенную роль в патогенезе себорейного дерматита, как и других заболеваний, вызываемых условно-патогенными дрожжеподобными грибами, играет иммуносупрессия любой этиологии. Так, себорейный дерматит является ранним маркером ВИЧ-инфекции. Его симптомы часто наблюдаются на фоне тяжелых соматических заболеваний, гормональных нарушений, у больных атопическим дерматитом.
Симптомы себорейного дерматита
В зависимости от локализации и выраженности воспалительного процесса выделяют несколько клинико-топографических типов себорейного дерматита:
- Себорейный дерматит волосистой части головы:
- «сухой» тип (простая перхоть);
- «жирный» тип (стеариновая, или восковидная перхоть):
- «воспалительный» (экссудативный) тип.
- Себорейный дерматит лица,
- Себорейный дерматит туловища и крупных складок
- Генерализованный себорейный дерматит.
- Себорейный дерматит волосистой части головы
- Сухой» тип (простоя перхоть), или pityriasis sicca
Перхоть - хроническое поражение кожи волосистой части головы, характеризующееся образованием паракератотических чешуек без признаков воспаления. В этих случаях, как и при ихтиозе, чешуйки являются первичными высыпными элементами. Появление перхоти - наиболее ранний признак развития себорейного дерматита волосистой части головы.
Перхоть возникает в виде небольших очагов, преимущественно в затылочно-теменной области, но может быстро распространяться на всю волосистую часть головы. Границы поражения нечеткие. Характерная для себореи гиперплазия и гиперсекреция сальных желез отсутствует. Шелушение носит отрубевидный характер, чешуйки сухие, рыхлые, серовато-белые, легко отделяются от поверхности кожи и загрязняют волосы, а также верхнюю одежду. Волосы также сухие. Типично отсутствие воспалительных явлений и субъективных расстройств.
«Жирный» тип, или pityriasis steatoides
Жирная (стеариновая, или восковидная) перхоть возникает на фоне повышенного салоотделения, поэтому чешуйки имеют сальный вид, желтоватый оттенок, склеиваются друг с другом, более прочно удерживаются на коже, чем при сухой перхоти, и могут образовывать наслоения. От поверхности кожи чешуйки обычно отделяются крупными хлопьями. Волосы выглядят сальными. Могут наблюдаться также зуд, эритема и экскориации.
Воспалительный, или экссудативный тип
На волосистой части головы появляется шелушащаяся эритема, которая незначительно инфильтрируется, и формируются пятнисто-бляшечные высыпания желтовато-розового цвета с четкими контурами. Они могут сливаться в обширные псориазиформные очага, захватывающие почти всю волосистую часть головы. В области лба и висков четкий, несколько возвышающийся край очагов поражения располагается ниже линии роста волос в виде «себорейной короны» (corona seborrheica Vnnae). Поверхность элементов покрыта сухими отрубевидными или жирными чешуйками. Пациентов беспокоит зуд.
У некоторых больных на поверхности очагов появляются серозные или дойные чешуйко-корки желтовато-серого цвета, имеющие неприятный запах, после удаления которых обнажается мокнущая поверхность.
Процесс с кожи головы нередко переходит на лоб, шею, ушные раковины и околоушные зоны. В складках за ушными раковинами могут наблюдается глубокие болезненные трещины, иногда увеличиваются регионарные лимфатические узлы.
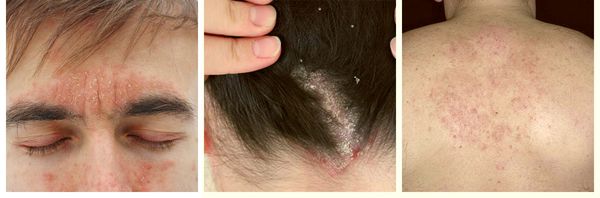
Себорейный дерматит лица
Поражается медиальная часть бровей, переносица, носощечные складки. Наблюдаются зудящие пятнисто-бляшечные шелушащиеся элементы розовато-желтоватого цвета различных размеров и очертаний. В складках могут возникать болезненные трещины, слоистые чешуйко-корки. Высыпания на лице, как правило, сочетаются с поражением волосистой части головы и век (краевой блефарит). У мужчин в области усов и на подбородке могут наблюдаться также поверхностные фолликулярные пустулы.
Себорейный дерматит туловища
Поражение локализуется в области грудины, в межлопаточной зоне вдоль позвоночника. Высыпания представлены желтоватыми или розовато-коричневатыми фолликулярными папулами, покрытыми жирными чешуйко-корками. В результате их периферического роста и слияния образуются слабо инфильтрированные очаги с четкими крупнофестончатыми или овальными очертаниями, более бледные в центре и покрытые нежными отрубевидными чешуйками. По периферии очагов можно обнаружить свежие темно-красные фолликулярные папулы. За счет центрального разрешения некоторые бляшки могут приобретать кольцевидные, гирляндообразные очертания.
В крупных складках кожи (подмышечных, паховых, аногенитальных, под молочными железами, в области пупка) себорейный дерматит проявляется четко ограниченной эритемой или бляшками от розового с желтоватым оттенком до темно-красного цвета, поверхность которых шелушится, а иногда покрыта болезненными трещинами и чешуйко-корками.
Генерализованный себорейный дерматит
Очаги себорейного дерматита, увеличиваясь по площади и сливаяась могут приводить к возникновению у некоторых больных вторичной эритродермии. Кожа при этом ярко-розового цвета, иногда с желтоватым или коричневатым оттенком, отечна, крупные складки утрированы, наблюдаются трещины, эксфолиативное шелушение. Могут наблюдаться микровезикуляция, мокнутие (особенно в складках кожи), наслоения чешуйко-корок. Часто присоединяется пиококковая и кандидозная микрофлора. Пациентов беспокоит выраженный зуд, повышение температуры тела. Себорейный дерматит может сопровождаться возникновением полиаденита, ухудшением общего состояния больных, что является показанием к госпитализации.
Течение себорейного дерматита хроническое рецидивирующее, заболевание обостряется в зимнее время года, а летом наблюдаются почти полные ремиссии. Себорейный дерматит, не связанный с ВИЧ-инфекцией, как правило, протекает легко, поражая отдельные зоны кожи. Себорейный дерматит, ассоциированный с ВИЧ-инфекцией, характеризуется склонностью более тяжелому течению и генерализации, распространенным поражением кожи туловища, крупных складок, появлением фолликулярных пустул атипичных проявлений (по типу бляшечной экземы), высокой частотой генерализованного себорейного дерматита, устойчивостью к терапии, частыми рецидивами.
Осложнения себорейного дерматита
Себорейный дерматит может осложнятся такими состояниями: экзематизация, присоединение вторичной инфекции (дрожжеподобные грибы рода Candida, стрептококки), повышение чувствительности к физическим и химическим раздражителям (к высокой температуре, некоторым синтетическим тканям, наружным и системным лекарственным средствам).
Диагностируется себорейный дерматит на основании характерной клинической картине. Дифференциальную диагностику следует проводить между себорейным псоризом, аллергическим дерматитом, периоральным дерматитом, себорейным папулезным сифилидом, микозом гладкой кожи, красной волчанкой, клиническим кератозом, ихтиозом, рубцующейся эритемой лица, проявлении лимфом кожи на лице и волосистой части головы, стрептодермией волосистой части головы и рядом других дерматозов. В случае изолированной локализации процесса на волосистой части головы необходимо помнить также о головной вшивости.

[5], [6], [7], [8], [9], [10], [11], [12],
Как лечить себорейный дерматит?
Основное внимание при лечении каждого пациента, который страдает на себорейный дерматит, следует уделять выявлению индивидуально значимых в патогенезе себорейного дерматита факторов и по возможности их коррекции.
Этиотропное лечение себорейного дерматита заключается в систематическом применении наружных антимикотических средств, действующих на P. ovale. К ним относятся кетоконазол (Низорал) и другие азольные производные - клотримазол (Клотримазол, Канестен, Кандид и др.), миконазол (Дактарин), бифоназол (Микоспор), эконазол (Певарил и др.), изоконазол (Травоген) и др., тербинафины (Ламизил и др.), оламины (Батрафен), производные аморолфина, препараты цинка (Куриозин, Регецин и др.), сера и ее производные (дисульфид селена, дисульфат селена и др.), деготь, ихтиол. Для лечения себорейного дерматита гладкой кожи и кожи складок эти фунгицидные препараты применяют в форме крема, мази, геля и аэрозоля. При присоединении пиогенной инфекции назначают антибактериальные препараты - кремы с антибиотиками (Банеоцин, Фуцидин, Бактробан и др.), 1-2% водные растворы анилиновых красителей (бриллиантовый зеленый, эозин и др.).
При поражении волосистой части головы эти средства используют чаще в форме лечебных шампуней, которые следует применять несколько раз в неделю. Курс лечебных шампуней обычно составляет 8-9 нед. Следует помнить, что указанные шампуни нужно применять с обязательной аппликацией пены на 3-5 мин, а затем - смывать.
При «сухом» типе поражения волосистой части головы нецелесообразно использовать щелочные мыла и шампуни, а также спиртсодержащие средства, поскольку они обезжиривают и пересушивают кожу, усиливают ее шелушение. Наиболее предпочтительны шампуни, содержащие азолы («Низорал», «Себозол») или препараты цинка («Фридерм-цинк», «Кериум-крем»), серу и ее производные («Сележель», «Деркос от перхоти для сухой кожи головы»).
При гиперсекреции сальных желез эффективны антисеборейные средства, поскольку удаление с кожи липидной пленки означает устранение благоприятной среды для жизнедеятельности P. ovale. Рациональным является применение моющих средств, содержащих анионные и неионные детергентные кислоты (например, лимонную) и нормализующих рН поверхности кожи. При жирном типе наиболее предпочтительны шампуни, содержащие азолы <«Низорал», «Себозол», «НодэД. С», «НодэД. С. плюс»), деготь («Фридерм-тар»), ихтиол <«Кертиол», «Кертиол С»), серу и ее производные (шампунь «Деркос от перхоти для жирной кожи головы») и другие средства с противогрибковой активностью («Саликер», «Келюаль Д. С», «Кериум-интенсив», «Кериум гель» и т. д.).
При воспалительном типе себорейного дерматита быстрый терапевтический эффект оказывают растворы, эмульсии, кремы, мази, аэрозоли, coдержащие глюкокортикостероидные гормоны (Элоком, Адвантан, Локоид и др. или комбинированные средства (Пимафукорт, Тридерм, Травокорт) при своевременном назначении наружных противогрибковых средств. Сдедует подчеркнуть, что указанные препараты назначают на короткое время в течении 7-10 дней, а фторированные глюкокортикостероиды не являются предпочтительными.
Традиционно для лечения себорейного дерматита используют кератолитические средства в низких концентрациях: салициловую кислоту (для волосистой части головы - шампуни «Фитосилик», «Фиторетард», «Саликер», «Кериум-интенсив», «Кериум-крем», «Кериум-гель», «Сквафан») и резорцин. Рациональным является применение комбинированных наружных препаратов, содержащих антимикотики, глюкокортикоиды и отшелушивающие средства.
После наступления ремиссии показан бережный уход за кожей и волосистой частью головы. Для мытья рекомендуют «мягкие» шампуни, не изменяющие рН поверхности кожи («Экодерм», «Элюсьон», «рН-баланс» и др.). Рекомендуют также профилактическое мытье головы моющими средствами, включающими противогрибковые средства, 1 раз в 1-2 нед.
Решающее значение для лечения тяжелых форм себорейного дерматита имеет индивидуальная патогенетическая терапия. Однако далеко не всегда удается выявить и устранить факторы, играющие патогенетическую роль в возникновении себорейного дерматита. Назначают внутрь или внутримышечно препараты кальция в сочетании с витамином В6. При тяжелом, генерализованном и резистентном к наружному лечению себорейном дерматите показано системное назначение препаратов азольного ряда (Кетоконазол - Низорал по 240 мг/сут в течение 3 нед или итраконазол - Орунгал по 200 мг/сут в течение 7-14 дней). При остром течении генерализованного себорейного дерматита в крайних случаях назначают системные стероиды (быстрый клинический эффект достигается обычно при приеме 30 мг преднизалона в сутки) одновременно с активной наружной или общей терапией антимикотиками. В случаях присоединения вторичной инфекции и при развитии осложнений (лимфангит, лимфаденит, лихорадка и др.) показаны антибактериальные препараты широкого спектра действия. Иногда пациентам, у которрых есть себорейный дерматит, назначают изотретиноин и селективную фототерапию (УФ-В).
Что такое себорея (себорейный дерматит)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Кулик А. В., дерматолога со стажем в 13 лет.

Определение болезни. Причины заболевания
Себорейный дерматит (себорейная экзема, дерматит себорейных мест) — распространённый хронический дерматоз, который проявляется покраснением, высыпаниями с бело-жёлтыми чешуйками и незначительным зудом. Заболевание поражает кожу лица, верхнюю треть груди, спину и волосистую часть головы [6] . Впервые оно было описано в 1887 г. немецким врачом Полем Унна и получило название "себорейная экзема".
Себорейный дерматит очень распространён как среди взрослых, так и среди детей. Заболеванием страдают от 1 до 3 % населения. Заболеваемость имеет три пика: в период новорождённости, полового созревания и в возрасте 40-60 лет. Мужчины болеют себореей чаще, чем женщины [15] .
Причины себорейного дерматита:
- снижение иммунитета;
- стрессы;
- наследственная предрасположенность;
- изменение гормонального фона.
Себорейный дерматит — одно из самых частых осложнений ВИЧ-инфекции и СПИДа, наблюдается у 40 – 80 % пациентов и может быть первым проявлением иммунодефицита [16] .
Симптомы cебореи
Симптомы себорейного дерматита:
- высыпания различного размера, неправильной округлой формы;
- покраснения от насыщенно-красного до бледно-розового;
- сухость или шелушение;
- умеренно выраженный зуд [13] .
При локализации дерматита на коже волосистой части головы возможно поредение волос, которое носит вторичный характер. При дерматите кожи лица поражение развивается в медиальной области бровей (ближе к центру лица), переносице, носощёчных и носогубных складках. Высыпания на лице сопровождаются поражением волосистой части головы. Поражение представлено покраснениями с шелушением или бляшками, образованными в результате слияния мелких папул желтовато-розового цвета, покрытых серо-белыми или жёлтыми жирными чешуйками [5] .
Патогенез cебореи
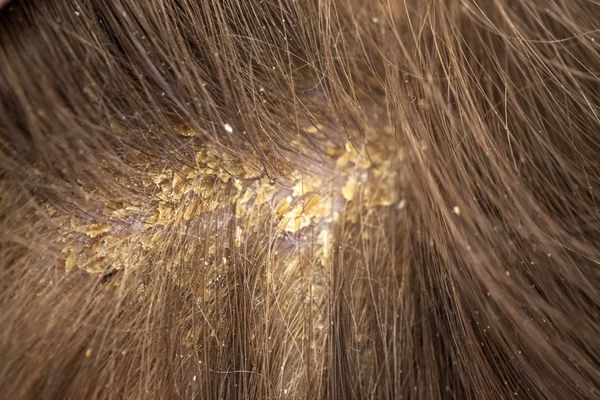
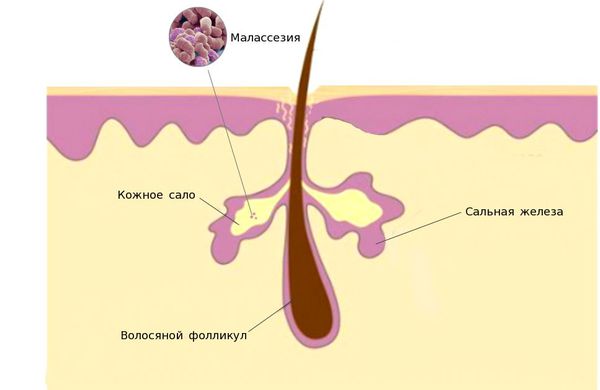
Единого мнения относительно патогенеза себорейного дерматита нет. Распространённость заболевания среди новорождённых связывают с увеличением размеров и секреционной активности сальных желёз. Известно, что у новорождённых относительно крупные сальные железы с высокой, аналогичной взрослым, секреторной активностью. В детском возрасте активность сальных желёз и частота появления себорейного дерматита взаимосвязаны. При выраженной активности сальные железы выделяют чрезмерное количество кожного сала, что создаёт благоприятные условия для размножения грибов рода Malassezia.
У взрослых такая взаимосвязь не наблюдается. Дерматит локализуется в местах с большим скоплением сальных желёз — на лице, на волосистой части головы, в области ушных раковин и в верхней трети туловища. У пациентов с себореей при гистологическом исследовании кожи выявляют значительное увеличение размеров сальных желёз.
Также для больных характерно наличие следующих факторов, которые определяют развитие заболевания:
1. Дрожжеподобные липофильные грибы малассезия (лат. Malassezia). Липофильность является особенностью грибов этого рода, выражается в их потребности в жирной питательной среде. По этой причине микроорганизмы паразитируют в верхних слоях кожи человека, где наиболее представлены сальные железы. Анализ геномов M. globosa и M. restricta привёл к открытию генов, кодирующих липазы и фосфолипазы. Эти вещества влияют на расщепление триглицеридов кожного сала на свободные жирные кислоты, которые повреждают роговой слой, вызывают шелушение, гиперемию и воспаление.
2. Грибы Candida albicans. У новорождённых их выявляют на участках, поражённых себорейным дерматитом, и в содержимом кишечника.
3. Иммунные и эндокринные нарушения, к которым относится ВИЧ-инфекция. Это один из первых и значимых симптомов ВИЧ-инфекции. Выраженный себорейный дерматит свидетельствует о развитии у этих пациентов иммуносупрессии (угнетении иммунитета).
4. Заболевания желудочно-кишечного тракта.
5. Психоэмоциональные перегрузки.
6. Постэнцефалопатический паркинсонизм, парез лицевого нерва, эпилепсия, алкогольный панкреатит, ожирение [14] .
Классификация и стадии развития cебореи
Выделяют две формы заболевания:
- врождённая — развивается в раннем детском возрасте из-за генетической предрасположенности сальных желёз вырабатывать большое количество кожного сала;
- приобретённая — краевой блефарит, себорейный дерматит наружного слухового прохода, пятнистый дерматит, асбестовидный лихен (шелушение кожи волосистой части головы).
По локализации:
- волосистая часть головы;
- лицо;
- распространённый (волосистая часть головы, лицо и верхняя треть груди и спины).
Стадии развития заболевания:
- острая;
- хроническая.
Выделяют такие клинические варианты данного заболевания:
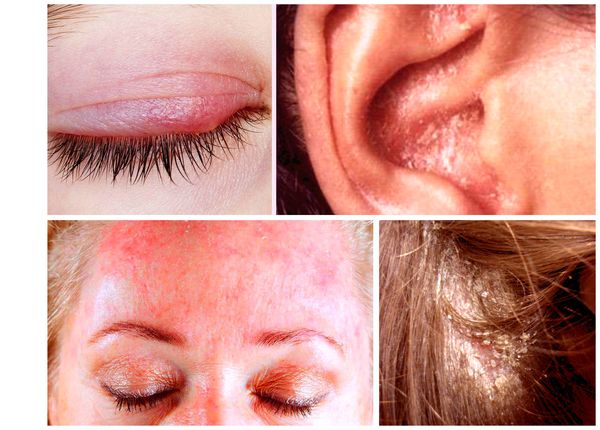
- Краевой блефарит — дерматит, при котором поражаются веки, появляется желтовато-розовая окраска кожи и отрубевидные беловатые чешуйки. Пациентов беспокоит умеренный зуд, ощущение рези в глазах, незначительная отёчность и гиперемия конъюнктивы, слезотечение и светобоязнь.
- Себорейный дерматит наружного слухового прохода схож с наружным отитом. Проявляется эритемой (покраснения), шелушением, зудом. Также отмечается отёк и трещины в заушных областях и на коже под ушными раковинами.
- Пятнистый себорейный дерматит — распространённая форма с хроническим рецидивирующим течением. Поражение локализуется в средней трети лба, в области бровей и волосистой части головы [4] .
- Асбестовидный лихен (кератоз фолликулярный асбестовидный, себорея псориазиформная) — наслоение на кожу волосистой части головы сплошных белых чешуек и корок, которые склеивают волосы. При выраженном воспалении под корками (при их снятии) обнажается нормальная или эритематозная и отёчная кожа.
Осложнения cебореи
Несвоевременно начатое лечение может привести к возникновению ряда осложнений, а именно:
- Себорейное облысение (алопеция).
- Стрептодермия при присоединении вторичной инфекции, если имеются трещины и расчёсы. Проявляется в виде гнойных корок на слегка гиперемированном фоне, местами сливающихся в очаги неправильной формы с участками мокнутия.
- Себорейная эритродермия образуется при слиянии очагов себорейного дерматита. Носит распространённый характер, очаги покраснения с шелушением сливаются в участки неправильной формы, возможно повышение температуры до субфебрильной (37,1—38,0 °C).
- Себорейная экзема — присоединются изменения кожи, клинически напоминающие экзему , трещины, мокнутие.
- Десквамативная эритродермия Лейнера — может развиться у новорождённых при себорейном дерматите на фоне диареи и задержки в прибавке массы тела. В процесс вовлекается весь кожный покров, кожа ребёнка становится ярко-красной, высыпания шелушатся, чешуйки крупные, желтовато-серого окраса, жирные на ощупь. Общее состояние тяжёлое, ребёнок отказывается от еды, обильно срыгивает, появляется рвота и жидкий стул [5] .

Диагностика cебореи
Диагностика основана на данных клинической картины, при необходимости проводят гистологическое исследование — изучение образца поражённой ткани под микроскопом.
Дифференциальный диагноз зависит от расположения себорейного дерматита:
- на коже лица заболевание нужно дифференцировать с розацеа, дискоидной красной волчанкой, псориазом, в исключительных случаях с эритематозной пузырчаткой;
- на волосистой части головы — с псориазом;
- на коже спины и груди — с псориазом, разноцветным и розовым лишаём.
Дискоидная красная волчанка проявляется типичной для данного заболевания триадой признаков: эритемой (покраснением), гиперкератозом (утолщением кожи) и рубцовой атрофией кожи. Зоны поражения расположены в области лица (крылья носа и щёки) и визуально напоминают бабочку. Очаги поражения также встречаются на ушных раковинах, волосистой части головы, в верхней части груди и спины, на пальцах кистей. Положительный симптом Бенье — Мещерского (поскабливание беловатых чешуек, плотно сидящих в центральной части розовых пятен, причиняет боль) и обострение дерматоза в весенне-летний период отличают волчанку от себорейного дерматита [3] . Однако в тех случаях, когда рубцовая атрофия ещё не сформировалась или выражена незначительно, целесообразно проводить гистологическое исследование.
Псориаз волосистой части головы проявляется бляшками, зудом и серебристыми чешуйками на коже. При псориазе не выпадают волосы, что отличает это заболевание от дерматита. Локализация высыпаний по краю роста волос в дерматологии называется "псориатическая корона" [9] . При некоторых видах псориаза бляшки имеют красноватый или даже фиолетовый оттенок. Присутствие участков спонгиоза ( межклеточного отёка эпидермиса ) также отличает себорейный дерматит от псориаза [10] .
Розацеа проявляется покраснением с жалящими и жгучими ощущениями. Кровеносные сосуды отчётливо видны под поверхностью кожи, на коже появляются папулы или папуло-пустулы, которые очень похожи по внешнему виду на угри.
Лечение cебореи
Заболевание носит хронический характер и склонно к рецидивам, поэтому цель терапии состоит не столько в излечении, сколько в удлинении ремиссии.
В основе патологического процесса лежит нарушение работы сальных желёз, поэтому важно устранить факторы, влияющие на их деятельность. Важную роль в этом играет питание и состояние желудочно-кишечного тракта. Поэтому больным с себореей рекомендуется сократить употребление сладких, жирных, копчёных и острых блюд и принимать ферментные препараты, облегчающие пищеварение. Также пациентам необходимо проходить профилактическое обследование у гастроэнтеролога и лечить хронические заболевания ЖКТ.

Лечение себорейного дерматита начинается с выявления возможных патогенетических факторов дерматоза и дальнейшей их коррекции, зачастую в виде длительной систематической терапии. В большинстве случаев себорейный дерматит успешно поддаётся лечению, однако при этом обычно достигается лишь клиническая ремиссия, а не полное выздоровление.
Себорейный дерматит лечат противовоспалительными, антимикробными и противогрибковыми средствами [1] . Высокой эффективностью обладают комбинированные препараты, содержащих глюкокортикостероиды, антибиотики и фунгицидные средства. Такой состав позволяет одновременно влиять на несколько звеньев патогенеза заболевания:
- кортикостероиды оказывают противовоспалительное, противоаллергическое, антиэкссудативное (уменьшают выделения) и противозудное действие;
- фунгицидное средство обладает противогрибковой активностью в отношении Malassezia;
- антибиотик борется с болезнетворными бактериями.
К таким наружным средствам относятся "Пимафукорт", "Тридерм", "Тетрадерм", "Акридерм". Однако кортикостероиды нельзя длительно наносить на лицо, поскольку это может привести к развитию розацеаподобного дерматита.
Себорейный дерматит также лечат следующими препаратами: азелаиновой кислотой, перитионом цинка и топическими ингибиторами кальциневрина (пимекролимус, такролимус).
Азелоиновая кислота. Действие азелаиновой кислоты связано со следующими свойствами: антимикробными, противовоспалительными и нормализующими кератинизацию (плотность и эластичность кожи) [2] . При лёгкой и средне-тяжёлой форме себорейного дерматита кожи лица эффективен препарат "Скинорен" [8] .
Пиритион цинка. Эффективность активированного пиритиона цинка при себорейном дерматите обусловлена сочетанием противоспалительного действия с противогрибковой активностью в отношении дрожжеподобных грибков Malassezia furfur. Пиритион цинк входит в состав "Циновита" — шампуня от перхоти и геля для душа. Средства помогают убрать перхоть, раздражение и зуд. Также можно использовать лечебный шампунь "Себипрокс" с 1 % циклопироксоламином.
Сульсена форте. Выпускается в виде шампуня и пасты. Шампунь "Сульсена" подходит для частого регулярного применения. Пасту "Сульсена" (2 %) применяют регулярно два раза в неделю в течение одного месяца. Для профилактики используют пасту "Сульсену" (1 %) два раза в неделю в течение одного месяца. Периодичность профилактического применения — один раз в полгода.

Для снятия наслоений чешуек и корок при асбестовидном лихене используют серно-салициловую мазь (2 %), которую накладывают на 4-6 часов, а затем смывают антифунгальным шампунем (например "Низоралом"). Серно-салициловая мазь обладает отшелушивающим, антибактериальным и противопаразитарным действием [7] . В некоторых случаях эффективны кортикостероиды в форме мазей или растворов ("Белосалик" или гидрокортизон). Мази можно применять под повязку.
Удаление корок на волосистой части головы у новорождённых проводят с помощью 2 % раствора салициловой кислоты в оливковом масле. Также применяют "Mustela" — пенку-шампунь для новорождённых с салициловой кислотой и гель-масло от "молочных корок".
При лёгкой форме себорейного дерматита достаточно наружного лечения дезинфицирующими кератопластическими ( восстанавливающими роговой слой эпидермиса ) средствами: нафталановой (3 %) и ихтиоловой (2 %) мазью. В местах мацерации ( пропитывание кожи жидкостью и набухания ) поражённые участки предварительно смазывают 1 % водным раствором метиленового синего и подсушивающими средствами — спреем и лосьоном "Неотанин" цинковой мазью, цинковой болтушкой.
Для устранения диспептического синдрома — тошноты, тяжести в животе, чувство переполнения, боли и жжения в эпигастрии — назначают ферменты для пищеварения (панкреатин, "Мезим", "Креон").
При контроле за питанием ребёнка с себорейным дерматитом необходимо учитывать тип вскармливания. При искусственном вскармливании важен подбор адаптированной молочной смеси, при грудном — необходима полноценная и сбалансированная по белкам, жирам и микроэлементам диета для матери.
Прогноз. Профилактика
Заболевание носит хронический характер, но при своевременном лечении возможно удлинении ремиссии. Детский себорейный дерматит можно излечить полностью [12] .
Читайте также:

