Почему ребенок родился с волосами на лбу
Опубликовано: 17.09.2024
Волосяные фолликулы начинают формироваться у плода на лице к 9-12-й неделям беременности. Они развиваются как вырост эпидермиса и сопровождаются пролиферацией мезенхимы, которая в итоге становится дермальным сосочком. Формирование волосяных фолликулов на остальной поверхности тела продолжается в кранио-каудальном направлении примерно на 16-20-й неделях беременности. После рождения новые волосяные фолликулы не образуются.
У недоношенного ребенка волосистая часть головы, лоб и туловище покрыты лануго - тонкими, мягкими, длинными, слабо пигментированными пушковыми волосами, количество которых вариабельно. Они обычно выпадают во внутриутробном периоде на 7-8-м месяце беременности. Второй покров пушковых волос выпадает вскоре после рождения и замещается короткими, тонкими, лишенными пигмента веллусными волосами. Более толстые и интенсивнее пигментированные терминальные волосы формируются и растут на волосистой части головы, бровях и ресницах в предпубертатный период и на участках вторичных половых признаков после периода полового созревания.
При рождении в срок вся волосистая часть головы у большинства младенцев покрыта нормальными терминальными волосами. Однако незадолго до рождения или в течение 4 мес. постнатального периода у детей происходит быстрое физиологическое выпадение волос, при этом активно растущие волосы переходят в фазу покоя, а затем синхронно выпадают. У детей с белокурыми или рыжими волосами этот процесс часто завершается до рождения, и во время рождения волосяной покров на голове у них редкий.
У темнокожих детей выпадение волос может запаздывать, а затем быстро происходит в раннем младенческом возрасте. Чтобы родители не беспокоились, необходимо объяснить им, что имеет место нормальный физиологический процесс.
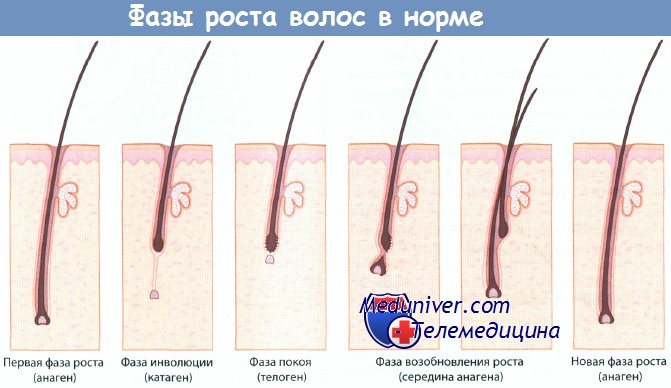
В течение жизни каждый волосяной фолликул в норме функционирует циклично. Каждый цикл развития волосяного фолликула состоит из трех фаз: анагена (фазы роста), катагена (фазы регресса) и телогена (фазы покоя). Фаза роста, анаген, обычно продолжается 2-6 лет, ее продолжительность определяется генетическими факторами и варьирует в зависимости от анатомической локализации. После анагена наступает фаза регресса, катаген, которая типично продолжается 2-3 нед.
Во время этой фазы две нижних трети волосяного фолликула регрессируют. И наконец, наступает фаза покоя, телоген, продолжительность которой обычно составляет 3 мес. Во время фазы телогена проксимальный кончик волосяного стержня образует характерную клубковидную массу. После фазы телогена волосяной стержень выпадает, и снова начинается фаза роста, или анаген. Нормой для взрослого человека считается ежедневная потеря 100-200 волос на голове.
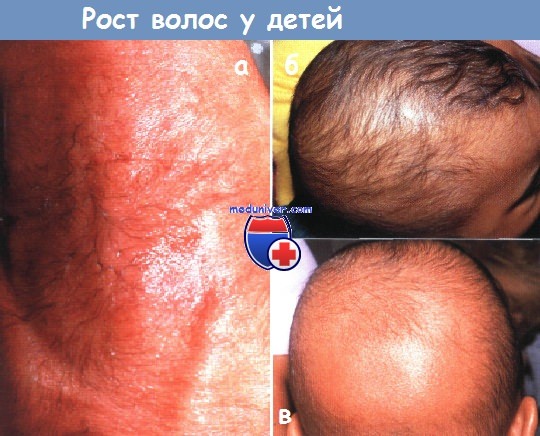
а - лануго - пушковые волосы новорожденных. Недоношенный младенец с обильными пушковыми волосами, которые покрывают большую часть спины.
У рожденных в срок детей эти волосы обычно выпадают до родов.
б,в - физиологическое выпадение волос. Это пример физиологического выпадения волос у темнокожих младенцев, которое происходит у них в возрасте 3-5 мес.
У новорожденных рост волос происходит синхронно, т.е. все волосы на голове находятся в одной и той же фазе цикла. У взрослых, наоборот, рост волос происходит асинхронно, т.е. в любой момент времени отдельные волосы находятся в различных фазах цикла.
В любой момент времени примерно 85-90% волос на голове взрослого человека находятся в фазе анагена, 10-15% - в фазе телогена и менее 1% - в фазе катагена. Такая система асинхронного роста волос взрослого типа формируется в период между 4-м месяцем и 2-м годом жизни. При некоторых кожных заболеваниях нормальное соотношение волос, находящихся в фазах анагена и телогена, может изменяться.
Например, получающие химиотерапию пациенты могут утрачивать волосы в процессе так называемого анагенового выпадения волос. У таких пациентов фазовое соотношение волос значительно увеличено в пользу телогена. Повышенная доля телогеновых волос на волосистой части головы наблюдается также при гнездной алопеции.
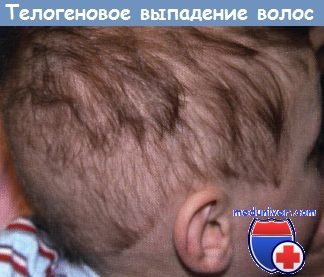
Телогеновое выпадение волос. У этого 3-летнего мальчика развилось быстрое диффузное поредение волос на голове через 3 мес. после острого лихорадочного заболевания.
Это телогеновое выпадение волос сопровождалось резким, но транзиторным увеличением выпадения клубковых волос.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021

Многие беременные женщины очень тщательно следят за графиком развития малыша в утробе матери. Именно поэтому они прекрасно знают, что приблизительно на седьмом месяце беременности тело ребенка покрывается своеобразны пушком, который называется «лануго». Практически все эти волосы у новорожденных выпадают к моменту рождения или же сразу после него.
Не стоит путать лануго с теми волосами у новорожденных, которые останутся у ребенка. Народная примета, которая говорит о том, что при изжоге у беременной растут волосы на головке у малыша, не имеет совершенно никакого отношения к защитным волоскам.

Первые симптомы появления лануго обнаруживаются у плода уже на двенадцатой неделе внутриутробного развития. Эти волоски очень короткие и длительность их существования на теле ребенка также недолгая. Они вырастают и отпадают, сменяясь новым пушком. Для чего же они нужны, спросите вы. Они имеют очень важную роль. Тело малыша выделяет особую жидкость, которая по консистенции напоминает воск. Именно для того, чтобы эту смазку удержать на поверхности кожи, тело ребенка и покрывается этими маленькими волосиками.
Бывает и такое, что мама малыша пугается, что ребенок родился слишком волосатый. Действительно, лануго может и не исчезнуть к предполагаемой дате родов и тогда плечики и спина бывают покрыты довольно жесткими волосами у новорожденного, совершенно не похожими на пушок. Переживать за это не стоит, ведь уже спустя каких-то две-три недели, от них не останется и следа.
Наличие и количество волос на теле ребенка в момент появления на свет напрямую зависит от наследственности и от принадлежности малыша к той или иной рассе и национальности. Все прекрасно знают, что представители южных и восточных наций имеют значительно более густой волосяной покров, что, конечно же, отражается и на младенце. Лануго у такого дитя можно наблюдать не только на привычных для этого явления мест, но и на ручках и ножках. Однако если большое количество волос со временем не исчезает с тела малыша, возможно речь идет о гормональном сбое.
Иногда дети появляются на свет со стигмами, которые представляют собой малые аномалии развития и связаны напрямую с повышенным оволосением. Примером таких волос у новорожденных может являться мыс на лбу из волос или же брови, которые срослись, и даже «островное» оволосение различных участков тела и конечностей. Врач поможет родителям определить, насколько серьезны отклонения вашего малыша, является ли повышенная волосатость единственной особенностью или же существуют какие-то другие отличия от прочих малышей.
Поскольку период вынашивания ребенка составляет от тридцати восьми до сорока недель, то и сам малыш планомерно развивается в утробе матери в течение всего этого срока. В связи с этим не удивительно, что у малышей, родившихся раньше положенного времени, гораздо больше защитных волосиков на тельце, а вот выпадают они значительно медленнее, чем у всех остальных. Если же они совершенно не торопятся освобождать тельце малыша от своего присутствия, это скорее всего связано с минимальным количеством совершаемых им движений. Поэтому вы вполне можете помочь своему ребенку, время от времени переворачивая его с одного бочка на другой или со спинки на животик.

Помните, что эти волосы у новорожденного, по виду и мягкости больше напоминающие пушок, не могут доставлять вашему ребенку какой-либо дискомфорт. Если вам кажется, что эти волосы сбились комочками на теле малыша и начали напоминать щетину то вам необходимо пересмотреть свое отношение к гигиеническим процедурам младенца. Купать его стоит регулярно, при этом можете использовать специальную детскую губку или рукавичку, намылив которую вы легко снимите лишние волосы со своего чада.
В первые две недели подобное явление не должно вас беспокоить вовсе, а вот не лишним будет обратить на него внимание, если волосы на теле ребенка не исчезают дольше пятнадцати дней. Скорее всего, речь тогда идет о различных наследственных заболеваниях. Подтвердить или опровергнуть это предположение вам поможет невропатолог и генетик.
Не забывайте, что основная цель лануго – удерживать первородную смазку. Вполне возможны ситуации, когда малыш рождается без этих мягких волосков, но покрыт при этом жирными выделениями. Это и есть та защитная смазка, на которую все-таки не стоит возлагать больших надежд. Действительно, она защищает от инфекций, но это происходит лишь до поры до времени, а потом она начинает разлагаться, вызывая проблемы с кожей и различные воспаления. Убирается эта смазка за несколько обтираний ватным тампоном, а остатки отлично впитываются в кожу.
Секрет, выделяемый сальными железами кожи, гликоген, чешуйки эпидермиса и жир, вот основные составляющие защитной смазки. Кроме всего прочего, она значительно облегчает процесс продвижения малыша по родовым путям. Стоит отметить, что у разных детей ее количество значительно различается и у недоношенных малышей ее бывает недостаточно много. Большая ее часть сконцентрирована на шейке, личике, ушах, в подмышечных впадинах и на спинке ребенка. Чаще всего она бывает белая, а вот сероватый и желтоватый оттенок свидетельствуют о возможной гемолитической болезни.
Дорогие мамочки, теперь вы знаете о важной функции, выполняемой лануго. Поэтому сколько бы у вашего новорожденного ни было волос на тельце - не пугайтесь и не переживайте - со временем они сами выпадут.
Список постов:
Синдром избыточного оволосения у детей.

В первую очередь, конечно, этот вопрос интересует мам девочек. Сначала разберёмся в терминах. Существуют 3 типа волос:
- лануго (первородный пушок) — это волосы плода, которые появляются на третьем месяце внутриутробного развития и выпадают примерно на 36 неделе. При преждевременных родах ребенок может появиться на свет покрытый первородным пушком;
- пушковые волосы — это светлые, тонкие волосы, не более 1-2 см в длину, почти не содержащие пигмента;
- стержневые волосы - жесткие, темные, толстые терминальные волосы.
Существует несколько понятий связанных с избыточным оволосением. Гирсутизм следует отличать от гипертрихоза.
Гипертрихоз - это врожденное или приобретенное избыточное оволосение, независимое от содержания андрогенов - мужской фракции гормонов (тестостерона, андростендиона и др.) появляющееся преимущественно вне андрогензависимых областях (лобок, бедро, подмышечная область, живот и т.д.).
Трансформация пушковых волос в стержневые происходит под влиянием андрогенов! Это называется гирсутизм и происходит в андрогензависимых зонах.
Очень важно - на количество и качество волос влияют множество факторов – этнические особенности, системные факторы, уровень половых гормонов и индивидуальная чувствительность кожи к андрогенам.
Разберём некоторые причины избыточного оволосения у детей :
1. Если начинать с периода новорождённости, особенно у недоношенных детей, часто вся поверхность тела покрыта пушковым волосом - лануго. Такие волосы постепенно выпадают, но очаговый их рост может сохраняться на протяжении жизни. Иногда это явление сочетается с некоторыми пороками развития, что требует более пристального обследования ребёнка.
2. Если ребёночек быстрорастущий, гормон роста в этом случае активно проявляется ростом волос на предплечьях, голенях, и не наблюдается в андрогензависимых местах (это отличие от других форм избыточного оволосения). Это не является патологией.
3. Самый простой вариант - это рост волос конситуционального характера , когда активно растут или пушковые, или даже стержневого типа волосы, но это особенность наследственная, и/или вследствие определённой национальности (характерно для евреев, цыган, жителей Кавказа, греков и др.).
4. Особенно пристальное внимание эндокринолога обращает на себя рост волос у девочки в зонах, характерных для действия половых горомнов - лобковая область, подмышки, грудь, живот, внутренняя поверхность бедра (особенно если рост волос начинается до 8-9 лет, раньше периода полового созревания, это называется преждевременное адренархе), и в данных случаях важно знать, как проходило половое созревание у женщин по линии матери и самой мамы. При таком характере роста волос эндокринолог уточняет, с помощью гормонального обследования, причины такого оволосения - ВГКН (гиперплазия надпочечников, когда есть генетическая склонность к росту волос, выражающаяся преждевременным созреванием в виде появления избыточного роста волос, затем в виде нарушения цикла, раннем появлении угрей). Исключаются также другие причины - ППР (преждевременное половое созревание), исключается гипотиреоз (нехватка гормонов щитовидной железы), гиперпролактинемия, СПКЯ (формирование синдрома поликистозных яичников), синдром Кушинга (гиперпродукция гормонов надпочечников), акромегалия (гиперпродукция гормона роста), и исключаются конечно, крайне редко встречающиеся опухоли яичников или надпочечников, головного мозга.
Обследование, как правило, осуществляется двумя врачами - гинекологом и эндокринологом.
5. Иногда причиной избыточного оволосения является приём лекарств, таких как ГКС (глюкокортикоиды), цитостатики и др.
6. Если причина избыточного роста волос не уточнена, то такой процесс трактуется как идиопатическое оволосение, и оно требует наблюдения, и повторного забора анализов через 1-2 года.
В обследование входит забор крови на гормоны: фракция мужских гормонов (тестостерон общий, свободный, дигидротестостреон, андростендион, 17-ОН- прогестерон, ДГА-С, ГСПС, пролактин, ТТГ, Т4 свободный, а при начавшихся менструациях - на 2-4 сутки ФСГ, ЛГ.
Также выполняется УЗИ органов малого таза, надпочечников. Определение костного возраста (рентген кистей), так как повышенное количество мужских гормонов у девочки закрывает зоны роста.
Иногда МРТ головного мозга.
Избыточное оволосение на приёме оценивается
по официальной шкале Ферримона -Голлвея : (результат более 7 баллов - это признак гормональных нарушений):
Верхняя губа
1 балл - единичные волоски по наружному краю,
2 балла - маленькие усики по наружному краю,
3 балла - усы на половину наружной области,
4 балла - усы до средней линии губы
Подбородок
1 балл -единичные рассеянные волосы,
2 балла - рассеянные волосы, но рост их более обильный,
3 балла - сплошное оволосение незначительное,
4 балла - сплошное оволосение обильное.
Грудь
1 балл - волосы вокруг соска,
2 балла - волосы вокруг соска и по средней линии груди,
3 балла - дугообразное оволосение ¾ груди,
4 балла - сплошное оволосение.
Верхняя половина спины
1 балл - отдельные рассеянные волосы,
2 балла - значительное кол-во рассеянных волос,
3 балла - сплошное оволосение незначительное,
4 балла - сплошное обильное оволосение,
Нижняя половина спины
1 балл - сакральный пучок (на пояснице в виде треугольника),
2 балла - сакральный пучок и некоторое оволосение на латеральной поверхности спины,
3 балла оволосение ¾ нижней части спины,
4 балла - сплошное оволосение,
Верхняя половина живота
1 балл - отдельные волоски по белой линии,
2 балла - обильное оволосение по белой линии,
3 балла - оволосение ½ верхней половины живота,
4 балла - сплошное оволосение верхней части живота.
Нижняя половина живота
1 балл – отдельные волоски по белой линии,
2 балл - полоски волос по белой линии,
3 балл - широкая полоска по белой линии,
4 балл - рост волос в виде треугольника
Плечо
1 балл - рассеянные волосы более ¼ плеча, 2 балл - более обильное на ¼, но не полное,
3 балл - сплошное незначительное,
4 балл - сплошное обильное
Предплечье
1 балл и 2 балла - сплошное оволосение тыльной поверхности незначительное,
3 балла и 4 балла - сплошное обильное оволосение тыльной поверхности.
Бедро
1 балл и 2 балла - сплошное оволосение тыльной поверхности незначительное,
3 балла и 4 балла - сплошное обильное оволосение тыльной поверхности.
Голень
1 балл и 2 балла - сплошное оволосение тыльной поверхности незначительное,
3 балла и 4 балла - сплошное обильное оволосение тыльной поверхности.
Несмотря на то, что новорожденный ребенок находится под тщательным наблюдением педиатра и других специалистов, именно от маминой внимательности и реакции часто зависит своевременное выявление тех или иных патологий у малыша.
О том, какие симптомы нельзя пропустить у крохи во избежание серьезных проблем со здоровьем в будущем, нам рассказала врач-педиатр клиники «9 месяцев» Авдеева Наталья Николаевна.
— Наталья Николаевна, какие патологии чаще всего встречаются у новорожденных?
— Почти 99 % новорожденных детей имеют неврологические отклонения, которые поначалу бывают минимальными и, при адекватном ведении ребенка, в большинстве случаев нивелируются к году.
— Что значит «адекватное ведение ребенка»?
— Имеется в виду вовремя проведенный массаж, вовремя начатая гимнастика. Причем, хочу заметить, что даже у абсолютно здорового ребенка до года желательно провести как минимум три курса гимнастики и массажа, с привлечением хорошего специалиста. Это необходимо для того, чтобы ребенок научился вовремя поворачиваться, садиться, вставать, ходить. Такие курсы нацелены на доразвитие нервной и, как следствие, скелетно-мышечной систем.
— Какие симптомы могут «подсказать» маме, что у малыша имеется то или иное неврологическое отклонение?
— Родителям следует обязательно обратить внимание на такой симптом, как подергивание подбородочка. Это может свидетельствовать о том, что идет недоразвитие нервной системы и отдельных структур головного мозга. Также должно вызвать опасения вставание ребенка на цыпочки. Как правило, на такое явление не обращают внимания. Но если малыш встает на цыпочки и при этом перекрещивает ножки, плохо опирается — это может быть слабовыраженным симптомом вялого нижнего парапареза, а в дальнейшем, к годику, может вылиться в ДЦП.
Дело в том, что обычно диагноз ДЦП до года не ставят, так как этот промежуток времени — большой реабилитационный период, когда у крохи есть хороший потенциал для восстановления. Первый год жизни вообще по своей восстановительной способности несоизмерим больше ни с одним промежутком в жизни человека. Здесь должна проходить очень большая работа самой мамы в совокупности с работой невропатолога, врача мануальной терапии, массажиста, врача ЛФК. В лечении применяются водотерапия, медикаментозная терапия, массаж, гимнастика и др.
Еще одним тревожным для мамы симптомом должен стать тремор рук. Обратите внимание, в каких ситуациях это возникает. Норма — если это реакция на яркий свет, сильный звук. Если же малыш старше месяца часто вскидывает руки в абсолютно спокойной обстановке, это может указывать на судороги. Здесь тоже необходимо полноценное обследование. Потребуется измерить внутричерепное давление у ребенка, сделать электроэнцефалограмму, проверить реакцию на световые и звуковые раздражители в спокойном состоянии, во сне и т. д.
Если же в сочетании со вздрагиваниями и испугами у малыша наблюдается также высовывание язычка — это может указывать на такую эндокринологическую патологию, как врожденный гипотиреоз. Изначально в роддоме проводится скрининг, когда берут кровь на 5 инфекций, и генетики это просматривают. Но необходима дальнейшая консультация эндокринолога. Раннее начало лечения предотвращает инвалидизацию ребенка. В связи с вышесказанным, хочу отметить, что крайне нежелательна ранняя выписка из роддома — на 3-4 сутки. Ведь многие такие моменты выявляются как раз на 4-5 сутки — то есть тогда, когда мама, выписавшаяся раньше, уже остается с ребенком и с возникшей проблемой наедине.
— Помимо неврологических, какие еще патологии родители могут самостоятельно заподозрить у ребенка?
— О многом говорит реакция малыша на внешние раздражители. Так, если ребенок в 2-3 месяца не реагирует на звуки (погремушки, голос), нужно срочно обратиться к отоларингологу. Первая проверка слуха проводится еще в роддоме, но в трехмесячном возрасте лор-врач обязательно должен осмотреть кроху. В Казани, например, довольно часто выявляются дети, которые сначала хорошо реагируют на проверки, но в конечном итоге у них обнаруживается кондуктивная тугоухость. Дело в том, что до этого ребенок мог реагировать чисто интуитивно, скажем, не на мамин голос, а на мимику. Бывает, что уже в 3 года таких детей начинают лечить как аутистов, хотя в действительности все дело в тугоухости.
Также должны возникнуть опасения, если ребенок не следит за предметами (на расстоянии 30 см — самое яркое зрение у новорожденных — кроха должен «поймать» мамино лицо и потянуться за ним, попытаться удержать его в своем поле зрения), к 3 месяцам не реагирует на свет, на цвета. Конечно, сами цвета малыш еще не идентифицирует, но смена цветов должна вызывать у него какие-то эмоции (радость или, наоборот, раздражение). Реакцию зрачка на свет мама тоже может отследить самостоятельно. Для этого нужно вынести малыша на яркий свет из темного помещения. Если при этом зрачки крохи не сузились, остались такими же широкими, как в темноте — значит, ребенок не видит свет, что говорит о патологии сетчатки глаз. В то же время, одинаковое сужение зрачка — это уже патология неврологическая. В любом случае, нужно срочно обратиться к специалистам.
На плановом осмотре у хирурга в месячном возрасте следует обязательно обратить внимание врача, если малыш часто и обильно срыгивает. По сути, ребенок должен срыгивать. Первые три месяца кроха дает отрыжку практически после каждого кормления. Но он не должен «фонтаном» выдавать всю еду наружу. Если так происходит, и ребенок за первые месяц-два плохо прибавил в весе, необходимо исключать пилороспазм — серьезную хирургическую патологию, требующую госпитализации.
Также мама должна внимательно следить за частотой и объемом мочеиспускания у ребенка. Считается, что до трехмесячного возраста ребенок должен мочиться понемногу, но каждый час. Если происходит задержка мочеиспускания, малыш выдает редко, но много мочи — это весьма тревожный симптом, который может указывать на такое серьезное заболевание мочевыводящей системы, как уретерогидронефроз, к сожалению, в последнее время встречающееся довольно часто. Выявить его можно уже на поздних сроках беременности при ультразвуковом обследовании. Для исключения этой же патологии проводится УЗИ в месячном возрасте. Здесь важно не упустить время, так как уже к 3 месяцам, при отсутствии лечения, происходит отмирание тканей почки.
Еще одним тревожным для мамы «звоночком» могут явиться бледность и синюшность носогубного треугольника у малыша, когда ребенок синеет при кормлении, плаче. Все это может быть вызвано низким гемоглобином, и в таком случае бывает достаточно назначить лечение кормящей маме. Однако важно не пропустить и кардиологическую патологию. Опять же, на последних сроках беременности при УЗИ-обследовании определяют грубые пороки сердца, но могут быть и малые аномалии, которые выявляются только после рождения малыша. Часто к трем годам малые аномалии нивелируются сами собой, но вполне возможно, что потребуется вмешательство. Поэтому если мама заметила, что ребенок регулярно синеет, у него одышка, он потлив (в норме грудные дети не потеют!), имеют место бледность и посинение ногтевых фаланг — это может говорить о скрытом пороке сердца. Нужно заострить на этом внимание педиатра, сделать кардиограмму, УЗИ сердца и записаться на прием к кардиологу.
В заключение хотелось бы обратиться ко всем молодым мамам: будьте внимательны к своим малышам, доверяйте интуиции и не стесняйтесь задавать вопросы врачу, рассказывайте обо всех своих подозрениях.
Вовремя забитая тревога — залог своевременного и успешного лечения, а значит, и здоровья вашего крохи!
Таблица тревожных симптомов
| Патологии | Симптомы | Действия |
| Неврологические отклонения | Подергивание подбородочка. Вставание ребенка на цыпочки, при этом малыш перекрещивает ножки, плохо опирается. Это может быть симптомом вялого нижнего парапареза, в дальнейшем (к году) может вылиться в ДЦП. Тремор рук, надо обратить внимание в каких ситуациях это возникает. Норма — если это реакция на яркий свет, сильный звук и т. п. Если же малыш старше месяца часто вскидывает руки в абсолютно спокойной обстановке, это может указывать на судороги. Высовывание язычка. В сочетании со вздрагиваниями может говорить об эндокринологической патологии — врожденном гипотиреозе. | Необходимо обратиться к невропатологу. У многих детей неврологические отклонения минимальны и, при адекватном ведении ребенка, нивелируются к году. Применяются массаж, гимнастика, водотерапия, медикаментозная терапия и др. Могут потребоваться дополнительные обследования. |
| Тугоухость | Ребенок не реагирует на звуковые раздражители (погремушки, голос). | Обратиться к отоларингологу. Первый скрининг проводится еще в роддоме, но лор-врач обязательно должен осмотреть малыша в 3 месяца. |
| Патология сетчатки глаз | 1. Ребенок не следит за предметами, к 3 месяцам не реагирует на свет, на цвета (смена цветов не вызывает никаких эмоций). 2. После того, как ребенка из темного помещения вынесли на яркий свет, его зрачки не сузились, остались широкими. | Обратиться к окулисту. Внимательно следите за реакцией ребенка. У новорожденного 30 см — самое яркое зрение. Кроха должен «поймать» на расстоянии 30 см мамино лицо и потянуться за ним, попытаться удержать его в своем поле зрения. |
| Хирургическая патология | Ребенок часто срыгивает «фонтаном», плохо набирает в весе при адекватном кормлении. Все это может свидетельствовать о пилороспазме. | На плановом осмотре у хирурга необходимо заострить внимание на имеющейся проблеме. |
| Патология мочевыводящей | Считается, что в норме ребенок до 3-месячного возраста должен мочиться понемногу, но каждый час. Если происходит задержка мочеиспускания, малыш выдает редко, но много мочи — это может свидетельствовать о серьезном заболевании — уретерогидронефрозе, которое, при отсутствии своевременного лечения, приводит к отмиранию тканей почек. | Уретерогидронефроз часто выявляют на поздних сроках беременности при ультразвуковом обследовании. Для исключения этой же патологии проводится УЗИ в месячном возрасте. |
| Пороки сердца | Бледность и синюшность носогубного треугольника. Ребенок синеет при кормлении, плаче. Все это может свидетельствовать о низком гемоглобине, и в этом случае часто достаточно назначить лечение кормящей маме. Однако если при этом у малыша наблюдается одышка, он потлив, имеются бледность и посинение ногтевых фаланг — это может говорить о скрытом пороке сердца. | Необходимо обратиться к педиатру, который назначит ребенку электрокардиограмму и УЗИ сердца. С результатами обратиться к кардиологу. |
Даже у абсолютно здорового ребенка до года желательно провести как минимум три курса гимнастики и массажа, с привлечением хорошего специалиста.
Первый год жизни вообще по своей восстановительной способности несоизмерим больше ни с одним промежутком в жизни человека.
Крайне нежелательна ранняя выписка из роддома — на 3-4 сутки. Ведь многие такие моменты выявляются как раз на 4-5 сутки — то есть тогда, когда мама, выписавшаяся раньше, уже остается с ребенком и с возникшей проблемой наедине.
На расстоянии 30 см новорожденный должен «поймать» мамино лицо и потянуться за ним, попытаться удержать его в своем поле зрения.
До трехмесячного возраста ребенок должен мочиться понемногу, но каждый час.
Если мама заметила, что ребенок регулярно синеет, у него одышка, он потлив, имеют место бледность и посинение ногтевых фаланг — это может говорить о скрытом пороке сердца.
Хабибуллина Зульфия Кабировна
Врач педиатр, невролог, врач высшей категории. Наталья Авдеева, врач-педиатр высшей каиегории
Содержание статьи
- Причины возникновения алопеции у детей
- Диагностика заболевания
- Существующие виды недуга
- Как лечить алопецию у детей?
Алопеция представляет собой выпадение волос – очаговое или тотальное. Это происходит под воздействием разных факторов: от врожденных патологий до стресса. Обычно это состояние не связано с какой-то опасной для жизни патологией, но проведение терапии все равно нельзя откладывать. В детском возрасте в некоторых случаях алопеция – это признак дефицита определенных микроэлементов и витаминов, что может привести в будущем к серьезным патологиям.
Причины возникновения алопеции у детей

Наиболее часто к развитию этого заболевания приводят наследственные и врожденные патологии, резкая потеря веса, хирургические вмешательства, дефицит фолиевой кислоты и витамина В12, общая интоксикация организма, травматизация волосяных луковиц, слабый иммунитет, стресс. Источник:
Е.В. Маслова, О.Н. Позднякова Структура и клинические варианты алопеции в практике врача-дерматовенеролога // Journal of Siberian Medical Sciences, 2012, №2
Также к частичному или полному облысению приводят:
- сбои в работе нервной и эндокринной систем;
- неврологические расстройства;
- травмы головы;
- вредные привычки: дергать себя за волосы, накручивать их на палец и др.;
- кожные воспаления в зоне роста волос;
- некоторые общие инфекционные заболевания;
- прием антибиотиков;
- заражение глистами;
- сахарный диабет;
- дефицит питания;
- железодефицитная анемия;
- переизбыток витамина А в организме;
- воздействие рентгеновских лучей;
- рахит;
- стригущий лишай;
- и др.
Можно сгруппировать причины развития этого заболевания по возрасту:
- у грудных малышей это может быть рахит, повышенная подвижность, вследствие чего ребенок постоянно трется об подушку;
- в возрасте 1-2 лет очаговое облысение вызвано вредными привычками. Обычно дети дергают себя за волосы, накручивают их на палец. Если поведение не меняется до 4 лет, следует обратиться к психологу;
- в возрасте старше трех лет дети активно адаптируются в обществе, поэтому нередко заражаются инфекциями, грибковыми спорами;
- поход же в первый класс вызывает сильный стресс, большие нагрузки негативно влияют на иммунитет, вследствие чего тоже возникает алопеция;
- следующий «переломный» период – это подростковый возраст, когда перестраивается гормональный фон. Это тоже служит негативным фактором.
Диагностика заболевания

Если взрослые члены семьи или педиатр заметили признаки алопеции, нужно понять, почему происходит поредение волос. Для этого проводится расширенная диагностика. Чтобы вылечить алопецию, ребенок должен сначала посетить следующих детских специалистов:
Эти врачи назначат ряд обследований, чтобы определить причину появления патологии:
Существующие виды недуга
- Физиологическая алопеция. Локализуется на висках, затылке. Наблюдается у младенцев первых месяцев жизни по причине постоянного трения о подушку. Лечение не требуется, потому что болезнь пройдет, когда ребенок перестанет все время находиться в лежачем положении.
- Анагенная. Связана с препаратами, которые используются для лечения онкологии.
- Наследственная. Появляется у ребенка, если его родители тоже имели такую патологию.
- Врожденная. Является одним из симптомов врожденной патологии, порока. Достаточно редкая. Возникает на фоне эндокринных, кожных заболеваний и др.
- Телогенная. Развивается из-за резкого снижения веса, хирургических вмешательств, перенесенных болезней на фоне повышенной температуры тела.
- Очаговая, или гнездная (плешивость). Служит симптомом нарушений в функционировании иммунной системы. Поражение – локальное, то есть на голове формируются отдельные участки облысения. Такой формой алопеции болеет один ребенок на тысячу. Источник:
Н. Бекбауова, Р.Алиева, Ж. Жарасова, О. Степанова Этиология гнездной алопеции у детей // Медицинский журнал Западного Казахстана, 2012, №3(35), с.90 - Диффузная. Наиболее распространенный вид. Представляет собой равномерную потерю волос от 150 в сутки.
- Себорейная. Развивается по причине себореи.
- Универсальная. Потеря волос по всему телу.
- Псевдопелада Брока, или атрофирующее облысение. Потеря волос происходит в зонах лба и темени. Среди детей это редкая патология, обычно ей подвержены женщины после 35 лет.
Как лечить алопецию у детей?

Метод лечения зависит от причины алопеции у детей, которая определяется в ходе обследования. Кроме общей терапии, врачи нередко назначают дополнительные средства по уходу за волосами (наружные), поливитаминные комплексы. Источник:
Н.В. Пац Лечение алопеции у детей (обзор литературы) // Журнал ГрГМУ, 2006, №3, с.8-11
Если облысение не вызвано опасным заболеванием, которое нужно немедленно устранить, может быть рекомендовано «лечение ожиданием». В этом случае за ребенком наблюдают в течение нескольких месяцев. За это время патология может пройти сама собой.
Запрещено лечение народными методами. Это может усугубить первопричину и сказаться на дальнейшей жизни ребенка.
Терапия должна строиться на основании выявленной причины потери волос. Во всех случаях детям показано общеукрепляющее лечение, которое включает прием:
- иммуномодуляторов;
- фитина;
- витаминов А, Е, С, В1, В6, В12;
- метионина;
- пантотеновой кислоты;
- при тотальной алопеции – системный прием гормональных препаратов.
При топической разновидности заболевания проводят УФО очагов потери волос. Предварительно их смазывают фотосенсибилизирующим препаратом на основе амии большой, пастернака, метоксалена. Также проводится дарсонвализация волосистой части головы.
Ежедневно волосистая часть головы охлаждается хлорэтилом, в нее нужно втирать различные настойки и эмульсии, мазь на основе преднизолона.
Если ребенок потерял волосы в связи с ожогом, то на месте рубца новые волосы не вырастут при применении консервативной терапии. Помочь может только пересадка кожи.
Алопеция – психологически тяжела для ребенка, поэтому ему может потребоваться помощь детского психолога.
Источники:
- Е.В. Маслова, О.Н. Позднякова. Структура и клинические варианты алопеции в практике врача-дерматовенеролога // Journal of Siberian Medical Sciences, 2012, №2.
- Н. Бекбауова, Р.Алиева, Ж. Жарасова, О. Степанова. Этиология гнездной алопеции у детей // Медицинский журнал Западного Казахстана, 2012, №3(35), с.90.
- Н.В. Пац. Лечение алопеции у детей (обзор литературы) // Журнал ГрГМУ, 2006, №3, с.8-11.
Читайте также:

