Как отличить вросший волос от шанкра
Опубликовано: 17.09.2024
Сифилис – это опасное венерическое заболевание, которое протекает в несколько последовательных стадий.
Особенностью заболевания является то, что при сифилисе, независимо от стадии, образуется сыпь.
Для каждого периода болезни характерно появление определенных высыпаний.
После окончания инкубационного периода, при первичном сифилисе на слизистых и коже появляется твердый шанкр.
Это безболезненное язвенное образование, кратерообразной формы с твердым дном.
Если процесс останется незамеченным, то при отсутствии лечения заболевание перейдет во вторичный сифилис, для которого характерно появление красных папул.
Высыпания, характерные для первичного сифилиса
На начальном этапе заболевания высыпания представлены твердым шанкром.
Сыпь при заболевании сифилисом, чаще всего, образуется в месте внедрения патогенной микрофлоры:
- При сексуальном контакте – в области гениталий: у женщин – на половых губах, во влагалище, у мужчин - на половом члене, на головке пениса. А также твердый шанкр может проявляться на губах и во рту, в анальной зоне.
- Если заражение происходит при бытовом контакте, то сыпь может локализоваться на ногах, руках, ладонях, спине, щеках и др. участках тела.
Твердый шанкр – это безболезненная язва слизистой или кожи.
Когда после заражения появляются первичные элементы?
Симптомы первичного сифилиса начинают проявляться примерно через месяц после инфицирования бледной трепонемой.
Сыпь, обычно, представлена, всего одним элементом, который:
- имеет округлую форму, правильные очертания
- безболезненный
- имеет красное окрашивание, дно элемента покрыто серым налетом
- отсутствует рост по периферии и в глубину
- через один-два месяца эрозия бесследно исчезает без медицинского вмешательства. При ранней диагностике и своевременной терапии элемент может исчезнуть намного быстрее
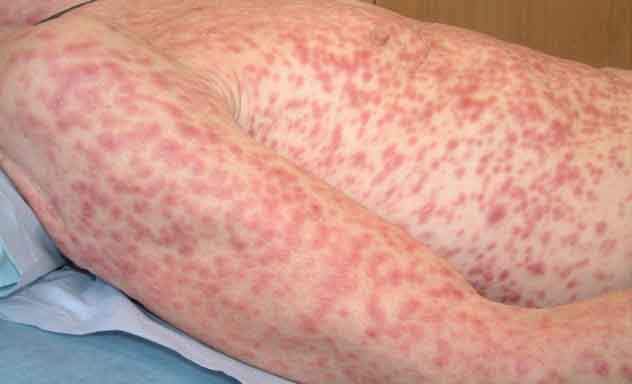
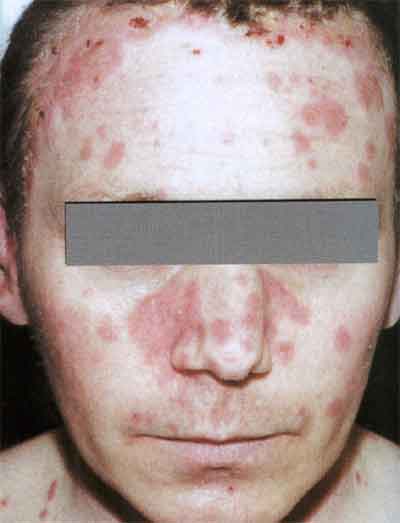
Сыпь на коже и слизистых при вторичном сифилисе
Во вторичную стадию сифилиса высыпания отличаются разнообразием.
Для патологии в этот период характерно волнообразное течение.
Яркая клиническая картина сменяется скрыто протекающей формой.
Преобладают симптомы поражения кожного покрова и слизистых.
Вторичный этап сифилиса проявляется появлением на теле множественной сыпи, которая имеет симметричное расположение.
Это свежая форма сифилиса.
Высыпания располагаются по всей поверхности тела.
В некоторых местах еще могут остаться следы первичных высыпаний: пигментация или рубцовые изменения.
Элементы сыпи, даже при отсутствии терапии подвергаются регрессу.
Патология может длительное время находиться в скрытом состоянии.
Рецидивы случаются примерно у четверти больных.
В большинстве случаев это происходит не позднее, чем через полгода после исчезновения элементов сыпи.
В редких случаях – спустя год или два.
По прошествии более пяти лет, если не случилось обострение, то велика вероятность, что рецидива больше не будет.
Если больной ВИЧ инфицирован, то патология принимает злокачественное течение, и ремиссия не наступает.
Обострения начинают непрерывно сменять друг друга, причем с каждым рецидивом клинические проявления становятся более яркими.
При наличии частых высыпаний и увеличении площади поражения более высокий риск осложнений со стороны внутренних органов.
Также ускоряется процесс перехода сифилиса в третичную стадию.
Признаки проявления обострений:
- высыпаний немного
- места локализации элементов – не по всей поверхности тела, а частично
- отсутствует симметрия сыпи
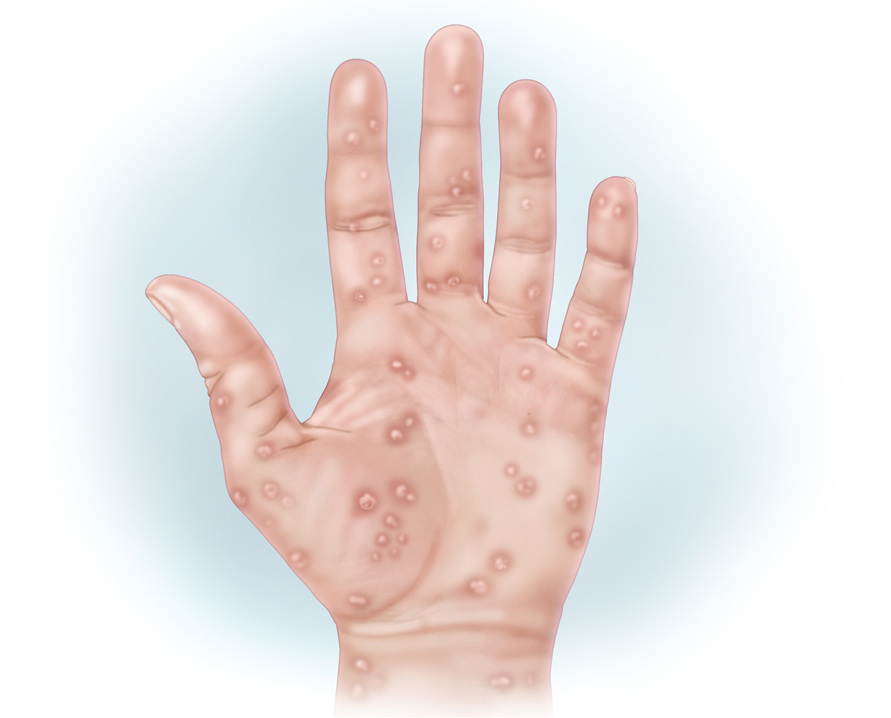
Разновидности сифилидов:
- папулезный
- пустулезный или пятнистый
- везикулезный
Особенности высыпаний при вторичном сифилисе:
- постепенное появление высыпаний
- отсутствие жалоб на дискомфорт (сыпь при сифилисе безболезненная и не чешется)
- элементы образуются в любом месте
- одновременно могут присутствовать элементы сыпи, характерные не только для настоящей формы заболевания, но и высыпания, характерные для предшествующей стадии
- цвет высыпаний красный, за исключением свежих, которые имеют розовое окрашивание
- элементы располагаются одиночно и не имеют тенденции к увеличению
- высыпания исчезают бесследно и самостоятельно даже без лечения
- формирование язвы начинается с центральной части элемента
- при отсутствии изъязвления не происходит образование рубцов
- повышение температуры не происходит
- при воздействии антибиотиков высыпания быстро исчезают
Места локализации сыпи при вторичном сифилисе
Элементы сыпи могут появиться на любом участке кожного покрова.
Но наиболее частыми местами локализации высыпаний являются:
- лицевая часть черепа
- область шеи и груди
- плечи
- поверхность спины и живота

Пятна могут присутствовать и на других участках поверхности кожи.
В редких случаях пятнистость локализуется на поверхности нижних конечностей.
Появление элементов на ногах может осложнить постановку диагноза.
Какая может появляться сыпь при вторичном сифилисе
Для сифилиса характерно образование элементов, имеющих красное или розовое окрашивание.
На вторичной стадии патологического процесса образуются папулы, розеолы и в очень редких случаях – лейкодерма.
На теле больного при вторичном сифилисе могут появляться следующие виды сыпи:
- Розеолы. Это небольшие элементы диаметром до 0,5 см, возвышающиеся над поверхностью кожного покрова. Если на них надавить пальцем, они бледнеют и становятся незаметными, затем вновь появляются. Определенного места локализации нет. При сифилисе розеолезная сыпь может проявиться на коже конечностей, туловища, а также на лице.
- Лейкодерма в виде «Ожерелья Венеры». Это пятна белого цвета, которые формируются на шее и груди.
- Папулы. Образование папул встречается реже при вторичной форме сифилиса. Это ярко красные, выступающие над поверхностью кожного покрова пятна. При надавливании на них исчезновение не наблюдается.

Пятнистый сифилид
Для вторичного сифилиса характерно появление пятнистого сифилида (розеолы).
Это мелкая сыпь.
Пятна вначале имеют розовое окрашивание, затем становится насыщенного красного цвета.
При надавливании пятно исчезает.
Размер высыпаний составляет менее одного сантиметра в диаметре, но иногда может достигать 1,5 см.
Первые высыпания могут сопровождаться повышением температуры тела, затем она приходит в норму.
При свежем сифилисе розеолы имеют ряд особенностей:
- размеры элементов маленькие
- множественность высыпаний
- сыпь располагается симметрично
- элементы имеют розовую окраску
- высыпания располагаются в области живота и на боковых поверхностях туловища
Характерные элементы сыпи при рецидивах:
- элементы сыпи имеют крупный размер
- высыпаний на теле немного
- отсутствие симметрии
- наличие синюшного оттенка
- могут группироваться с образованием фигур
Разновидности розеол:
- возвышающиеся – внешне элементы напоминают волдырь
- фолликулярные – поверхность сыпи имеет зернистость
- сливная – формируется в результате слияния нескольких близко расположенных элементов
Папулезный сифилид
Наличие папул характерно для рецидивной формы сифилиса.
Если они появляются при свежем заболевании, то формирование папулезной сыпи происходит после розеол спустя пару недель.
Элементы следует дифференцировать с сосудистыми пятнами.
При образовании папулы в месте ее возникновения образуется плотный инфильтрат.
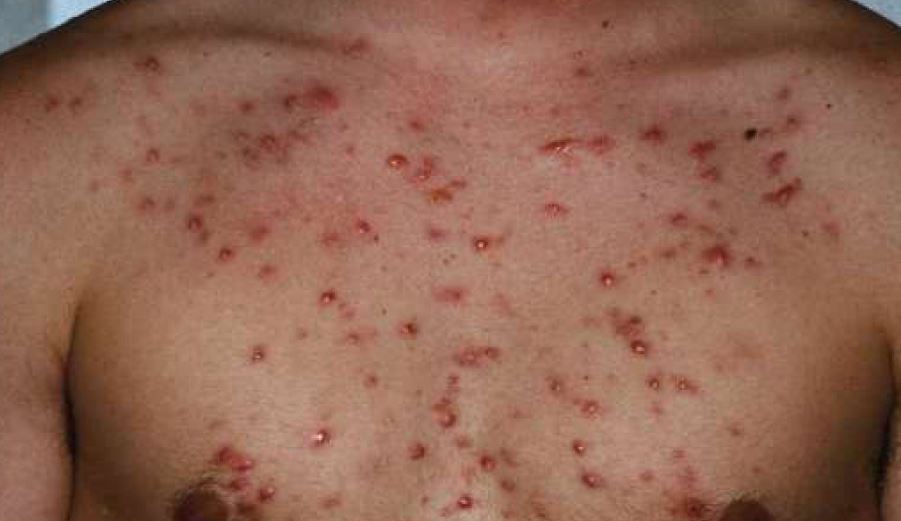
Папулезные сифилиды имеют ряд особенностей:
- имеют четкие границы с окружающим кожным покровом
- форма элементов овальная или круглая
- при локализации в складках может наблюдаться рост по периферии элемента
- поверхность элемента сглажена
- элемент со временем может покрыться чешуйками
Через пару месяцев папулы самостоятельно исчезают.
В случае неблагоприятного исхода элементы могут трансформироваться в широкие кондиломы с последующим изъязвлением.
Размеры папул могут быть различными, в связи с чем, выделяют разные виды папулезных сифилидов.
Лентикулярный сифилид
Это одна из самых распространенных разновидностей папулезного сифилида.
Напоминает срезанные конусы, диаметр которых составляет примерно пол сантиметра.
Основание элементов плотное, поверхность гладкая, но может шелушиться.
Элемент разрешается, начиная с центральной части, при этом по краю остается участок эпидермиса – воротничок Биетта.
При нажатии на сыпь в центре может ощущаться болезненность.
Для свежего сифилиса характерно:
- множественность элементов
- беспорядочная локализация на теле, преимущественно на туловище
Если возникает рецидив, то:
- высыпаний меньше
- местом локализации могут служить голова, верхние и нижние конечности, включая ступни и ладони
- нередко высыпания формируются на границе роста волосяного покрова головы – корона Венеры
Лентикулярный сифилид может появляться следующими формами:
- себорейной. Поверх папул образуются жирные чешуйки желтого цвета
- псориазиформной. Чешуйки напоминают псориатические бляшки
- региональной. Элементы формируются в том же месте, где ранее были первичные высыпания (эрозии или язвы)
Бляшковидный сифилид
При слиянии нескольких разновидностей папул формируются бляшки с гладкой поверхностью и рваным краем.
Появляются чаще при обострении сифилиса.
Местом локализации являются складки кожного покрова.
Они могут проявляться:
- Язвами. Представляет собой глубокий кожный дефект, причиной которого является вторичное инфицирование.
- Эрозиями. Формируется эрозированная поверхность ярко-красного цвета.
- Мокнутием. Роговой слой кожи разрыхляется и выделяется мутная жидкость белого цвета.
- Рагадиформный сифилид. Чем-то напоминает язвенную форму, но образуется глубокая трещина.
Милиарный сифилид
Характеризуется формированием мелких папул не более 2 мм в диаметре, местом локализации которых является устье сальной железы.
Папулы могут сливаться с кожей и оставаться незаметными на ее фоне.
Данная патология больше характерна для лиц, ведущих аморальный образ жизни и у страдающих хроническими инфекциями.
Места локализации: поверхность спины и живота.
Особенности папул:
- могут вызывать зуд
- на фоне лечения не исчезают в течение нескольких недель
- после заживления оставляют рубцы
Пустулезный сифилид
Патология встречается примерно в 5% случаев.
Пустулы характерны для тяжело протекающей формы заболевания.
Отличительной чертой является:
- наличие боли в мышцах
- чувство недомогания
- появление сильной головной боли
- повышение температуры тела
Возможные осложнения сифилиса
Одним из самых тяжелых проявлений вторичного сифилиса является образование сифилитической эктимы.
Патология характеризуется распадом ткани с образованием глубоких язв.
Появление высыпаний сопровождается болезненным ощущением в костях и мышцах.
В месте поражения образуется пятно, которое преобразуется в болезненный узел с трансформацией в гнойник.
После его вскрытия образуется язва с достаточно плотной коркой – эктима.
Элемент может существовать на протяжении нескольких месяцев.
Эктима может быть поверхностной и глубокой.
Нередко она может стать причиной развития суперинфекции.
Сифилитическая рупия – это тяжелая форма инфекционного процесса.
Нередко сочетается с воспалением костной ткани и формированием в полости рта язв.
Развитие рупии такое же, как эктимы.
Отличие в том, что язва после формирования корки может разрастаться вширь и в глубину с образованием многослойной корки.

Элемент отличается болезненностью.
После заживления остается грубый рубец.
Третичная стадия сифилиса
Это последний этап заболевания, для которого характерно поражение внутренних органов и систем.
К элементам сыпи на данном этапе относят:
- бугорки
- гуммы
- позднюю розеолу
Появление элементов проявляется постепенно медленно.
Больной не испытывает дискомфорта.
Развитие гумм происходит в подкожно-жировой клетчатке, а бугорков в дермальном слое кожи.
Элементы не склонны к слиянию.
Они могут рассосаться или самостоятельно вскрыться.
На их месте формируются язвы.
Так как поражения кожного покрова затрагивают глубокие слои, то после разрешения элементов на их месте остаются рубцовые изменения.
Особенности высыпаний при сифилисе у детей
При образовании пятен у ребенка, следует отнестись к этому с полной ответственностью.
У детей, при заболевании сифилисом, образование высыпаний наблюдается во вторичном периоде.
Элементы имеют сходство с сыпью при детских инфекциях.
Появление высыпаний сопровождается подъемом температуры тела, которая удерживается в течение нескольких дней.
В чем отличие высыпаний при сифилисе от других патологий?
- Длительность. При сифилисе элементы сыпи могут оставаться на коже очень долго (от 2-х недель до нескольких месяцев).
- Волнообразное течение инфекционного процесса. На протяжении вторичной стадии периоды обострений сменяются периодами затишья.
Окраска элементов может изменяться.
Виды сыпи могут различаться.
Она представлена следующими элементами:
- розеолами – пятнами, величиной до 3 мм
- папулами – узелками размером до одного сантиметра
- пустулами – гнойничками
Как быстро проходит сыпь после начала лечения? После того, как будут назначены антибиотики, количество элементов начнет уменьшаться.
Если на теле у ребенка появилась характерная для сифилиса сыпь, то необходимо в срочном порядке показать ребенка педиатру.
Доктор скажет, какие следует сдать анализы, чтобы правильно поставить диагноз.
Следует понимать, что заболевание является очень опасным, а заразность сыпи очень высока.
Ребенок может стать источником инфекции для детей, с которыми контактирует.
Заболевание может также передаваться:
- при тесном контакте со взрослыми, если они инфицированы бледной трепонемой
- через посуду
- при использовании предметов, предназначенных для личной гигиены
- при несоблюдении правил личной гигиены
Если не будет своевременно начато лечение, то патология перейдет в третичную стадию сифилиса.
Куда обратиться при появлении признаков сифилиса
При образовании характерной сыпи на коже или слизистых, рекомендуется срочно обратиться к врачу, чтобы сдать анализ крови, который подтвердит или опровергнет наличие сифилиса.

Можно обратиться к специалисту в государственное медучреждение или в частную клинику.
В частной клинике можно пройти диагностику, результаты которой будут известны уже на следующий день.
При положительном результате специалист назначит лечение.
Пациенты не всегда знают, какой врач проводит диагностику и назначает лечение сыпи при сифилисе.
Можно обратиться к любому из специалистов: урологу, дерматовенерологу, а женщина может посетить гинеколога.
Доктор проведет осмотр и определит, какие надо сдать анализы.
Почему сыпь появляется при лечении
Важно понимать, что лечение сифилиса – это очень длительный процесс.
Если после курса терапии сифилиса вновь появляется сыпь, это может свидетельствовать, что:
- произошел рецидив
- случилось повторное инфицирование
- возможно, развилась аллергия на антибиотики, применяемые для лечения сифилиса
При появлении подозрительных высыпаний обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.

Шугаринг считается более щадящей процедурой, чем ваксинг. Он меньше травмирует кожу, легче переносится клиентом, да и результат от него длится дольше. Единственный серьезный минус — это вросшие волосы. Как ни стараются мастера, а проблема возникает часто. Пора точно понять, откуда она берется, и что сделать, чтобы этого не случалось.
Волосы обычно врастают из-за гиперкератоза. Он может быть спровоцирован перепилингом, неправильным домашним уходом и пр. У некоторых людей предрасположенность к быстрому уплотнению рогового слоя присутствует с рождения. Таким клиентам профилактика гиперкератоза не просто рекомендована, а необходима обязательно.
Стоит сказать, что научной классификации врастаний волос пока нет. Сегодня мы можем оперировать только плодами собственного опыта и наблюдений коллег. Исходя из них, выделим 4 типа вросших волос:
- плоский (колготочный);
- свёрнутый;
- впивающийся в кожу;
- растущий в дерму.
Плоский (колготочный) тип

При плоском или колготочном типе волосы растут под тонким слоем кожи без видимого воспаления. Иногда даже не сразу заметно, что они именно под кожей. Мастер видит это только когда пытается их удалить. Такой тип врастания часто можно встретить на бедрах и голенях, реже — в зоне бикини. Для его устранения подойдет крем против вросших волос с АНА кислотами (использовать как в салоне, так и дома), мягкий абразивный гель-скраб с экстрактом зеленого чая и виноградом , глубокое увлажнение кожи обеспечит крем для тела Vitality SPA .
Свёрнутый тип

Свёрнутый тип имеет 2 разновидности:
1. небольшая черная точка, при выдавливании которой высвобождается кончик волоса;t
2. бугорок с гнойным содержимым и явными признаками воспаления.
С первым случаем можно работать: аккуратно извлечь волосок после надавливания или даже убрать его сахарной пастой. Если бугорок плотный, без папулы, и внутри него не просвечивается волос, отправляйте клиента к дерматологу. Гной может попасть в лимфоузлы, поэтому давить или ковырять эту шишку нельзя, ее нужно вскрывать и чистить. Если клиент не хочет идти к врачу, улучшить ситуацию может точечная обработка врастания азелоиновой кислотой, салициловой кислотой (2%), ихтиоловой мазью, средством от прыщей с содержанием цинка. Все это отпускается без рецепта и доступно каждому.
При обеих разновидностях свёрнутого типа вросших волос в домашнем уходе рекомендуется использовать лосьон против вросших волос с лимоном , в составе которого как раз есть салициловая кислота. Начинать применение средства можно спустя сутки после депиляции и вплоть до следующего шугаринга. Если врастание не очень сильное, наносить ежедневно, до момента, когда волосок не преодолеет роговой слой кожи (около 2-х недель).
Впивающийся тип

Для впивающегося типа характерна ситуация, при которой волос смог преодолеть роговой слой, но по каким-то причинам устремился обратно в кожу. Причиной таких врастаний может быть небольшое смещение волосяного фолликула либо неправильность его изначального положения. Скрабирование категорически запрещено. Прежде всего, нужно снять воспаление, и уже после этого работать с гиперкератозом. Обе задачи отлично решает лосьон против вросших волос с лимоном.
Волос, растущий в дерму

Тип волос, растущих в дерму, считается самым опасным. Волос в этом случае может буквально перекрывать путь сальным протокам, провоцируя развитие воспаления и скопление бактерий в дерме. Для устранения проблемы также подойдет крем против вросших волос с АНА кислотами . Он успокоит кожу, обеспечит мягкое отшелушивание и глубокое увлажнение.
Вывод
Огромную роль в вопросе врастания волос играет профилактика, особенно при врожденной предрасположенности к гиперкератозу у клиента. Помните, без медицинского образования никакие инвазивные вмешательства, нарушающие целостность кожного покрова клиента, вы осуществлять не имеете право. Это значит, что нельзя ковырять нагноение, выдавливать его, пытаться достать оттуда волос пинцетом и пр.
Главный тезис шугаринга при вросших волосах: если воспаления нет, используем скраб, если есть, просто обходим это место и рекомендуем домашний уход. Проблема врастания не решается за одну процедуру, она требует длительного планомерного воздействия и постоянного контроля.
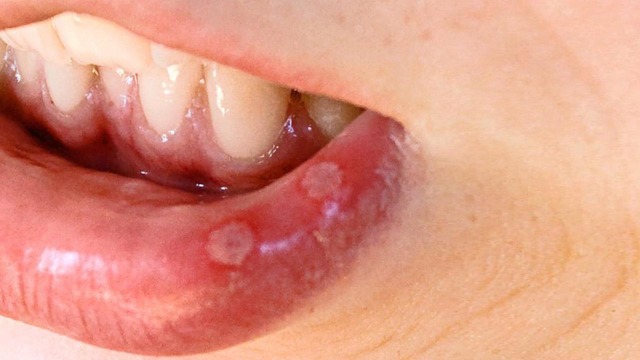
Шанкр является первым и очевидным клиническим признаком заражения сифилисом. Его обнаружение значительно повышает возможность своевременной диагностики, лечения и, как следствие, полного выздоровления. Дело в том, что сифилис – одно из немногих заболеваний, которое можно вылечить буквально несколькими уколами при своевременном обнаружении. Его возбудитель – бледная трепонема – плохо приспосабливается к антибиотикам и до сих пор не потеряла чувствительности к пенициллину! Вот почему важно знать, как выглядит шанкр, каких видов бывает и как отличить сифилитический шанкр от не сифилитического.
Виды шанкра
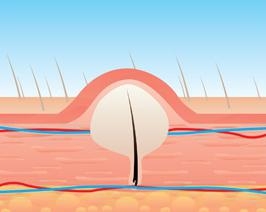
Шанкр – это изъязвление, возникающее через 3-90 (в среднем – 21) дней с момента заражения сифилисом, чаще – в зоне проникновения возбудителя в организм пациента. Сначала на коже образуется розовое пятно (воспаление), затем на этом месте возникает плотный узелок, через 7-10 дней он некротизируется и превращается в язву или эрозию. Если образовавшийся шанкр не сопровождается зудом или болью, то его называют сифиломой.
Сифилома имеет правильную округлую или овальную форму и четкие границы, которые выступают над кожей. Края плотные, валикообразные. Дно сифиломы красное, реже – мясного цвета, может быть красно-бурое, а сам шанкр выглядит лакированным, из-за особенностей раны.
Размеры сифиломы варьируются от 5 до 30 мм, но встречаются язвы большего или меньшего диаметра. Основной признак твердого шанкра – хрящеватое уплотнение в основании язвы, которое прощупывается при пальпации. При надавливании шанкр безболезнен. Кожа вокруг язвы чистая, без признаков воспаления.
Шанкр формируется вследствие проникновения в организм бледной трепонемы (спирохеты). Для размножения ей подходит температура человеческого тела и после попадания в организм она активно образует сифиломы. Сами же шанкры могут быть разных видов, форм и размеров.
Классификация
По количественному признаку
Единичный — шанкр в виде отдельного новообразования, или множественный, который выглядит как несколько изъязвлений.
По происхождению
Шанкры-близнецы - возникают при одновременном заражении – когда возбудитель попадает в организм пациента не в одном, а в нескольких «местах». То есть вместо одного шанкра можно обнаружить два и более.
Шанкры, образовавшиеся вследствие заражения в разное время. Появляются один за другим, примерно в одном и том же месте.
Так называемый «целующийся» шанкр, который возникает на соприкасающихся поверхностях.
Формированию множественных сифилом могут способствовать сопутствующие заболевания:
- чесотка
- угревая сыпь
- травмы кожных покровов
По глубине проникновения в ткани
Сифиломы имеют разную глубину поражения тканей.
Язвенные поражают глубокие слои кожи. Могут насквозь проходить дерму – вплоть до подкожной клетчатки. Имею шероховатое, покрытое гнойным налетом дно. Эрозии располагаются ближе к поверхности. Дно гладкое, блестящее, по форме напоминает блюдце.
По размеру
Кроме стандартных размеров от 5 до 10 мм, встречаются гигантские и карликовые шанкры.
Гигантские шанкры чрезвычайно редки, могут достигать до 20 см в диаметре. Локализуются, в основном, в областях скопления жировой клетчатки: на животе, бедрах, лобке. Карликовыми называют сифиломы размером с маковое зёрнышко – 1-2 мм, рассмотреть их можно только через лупу. Встречаются редко.
По расположению
Шанкр может располагаться на разных частях тела:
- генитальные сифиломы располагаются на половых органах
- экстрагенетальные – на любых других участках тела вне гениталий (рис.1)
- биполярные сифиломы возникают одновременно и на гениталиях, и за пределами промежности.
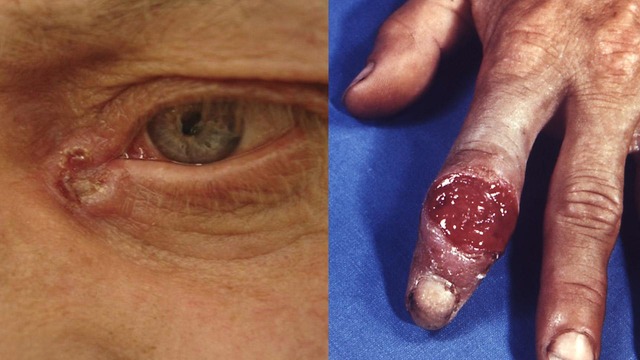
Рисунок 1. Шанкр на указательном пальце левой руки и в области внутреннего угла левого глаза. Источник: СС0 Public Domain
По форме
Кроме классической округлой формы, шанкр может иметь иной вид.
Щелевидные сифиломы похожи на трещины. Они могут образоваться в углах рта, на языке, возле ануса. Встречаются редко. Располагаясь в углах рта, могут восприниматься обладателем, как неопасные «заеды».
Корковый шанкр не похож на обычные сифиломы, он не вогнутой формы и покрыт коркой. Обычно она образуется на язвах, которые располагаются в местах, где их содержимое легко высыхает: поверхность носа, лицо, углы рта.
Дифтеритический шанкр покрыт пленкой пепельно-серого цвета, похожей на дифтерийную. Встречается достаточно часто. Локализоваться может в любой области.
Ожоговый шанкр быстро увеличивается в диаметре, при этом его границы теряют правильную форму и четкие очертания, а дно из гладкого становится красно-зернистым (рис. 2). Обычно первичные сифиломы не имеют тенденции к росту. Это – исключение.
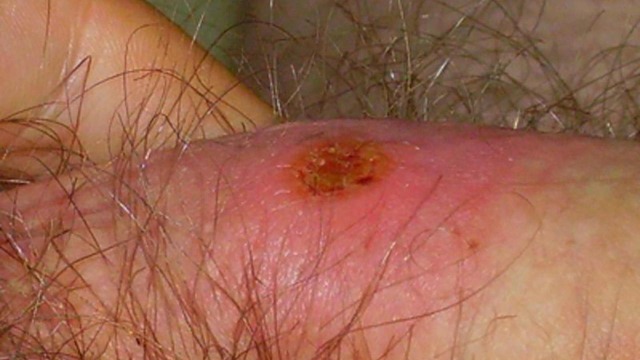
Рисунок 2. Ожоговая сифилома. Источник: СС0 Public DomainCaption
Эрозивный шанкр включает множество эрозий, язвочки могут сливаться. Образуется исключительно на слизистых оболочках гениталий.
Герпетиформный шанкр назван так за сходство с генитальным герпесом. Это эрозивное образование, в поле которого находится множество мелких язв с четко выраженными краями. Похож на баланит Фольмана, но в данном случае язвочки не сливаются.
Локализация
Так как сифилис передается преимущественно половым путем, твердый шанкр чаще всего локализуется на гениталиях. Однако клиническая практика показывает, что сифиломы почти так же часто обнаруживаются во рту и в области ануса.
Это значит, что шанкр может появиться где угодно, местом его локализации могут быть:
- половой член и мошонка
- половые губы и клитор
- задняя спайка и область ануса
- лобок
- ротовая полость: губы, десны, язык и горло
- внутренняя поверхность бедер
- грудь и живот
- лицо
- редко – веки, конъюнктива глаз
Шанкр может располагаться внутри половых органов, например, на стенках влагалища или шейке матки, тогда сифилому обнаружить сложно.
Стадии развития
Инкубационный период
Инкубационный период – от момента заражения до появления симптомов болезни – длится в среднем от 2-х недель до 2-х месяцев, хотя известны наблюдения большей продолжительности. Все зависит от состояния иммунитета на момент заражения. Длительные бессимптомные периоды обычно встречаются у людей, которые принимали в момент заражения антибактериальные препараты для лечения других заболеваний.
Во время инкубационного периода бледные трепонемы размножаются в лимфатической системе, пока не достигнут максимальной концентрации. Затем проникают в кровоток и распространяются по организму. В это время болезнь никак не проявляется и не определяется в анализах крови, но человек уже заражен. Не догадываясь об этом, он или она подвергают опасности полового партнера, если практикуют незащищенный секс.
Важно! Бледная трепонема может размножаться в малом диапазоне температур, около 37 °C. Поэтому для лечения сифилиса практикуют метод пиротерапии – повышения температуры тела. Больному вводят препараты, повышающие температуру тела, в результате чего трепонема лишается возможности размножаться. Такой метод считается наиболее действенным при неспецифическом лечении сифилиса.
Образование шанкра
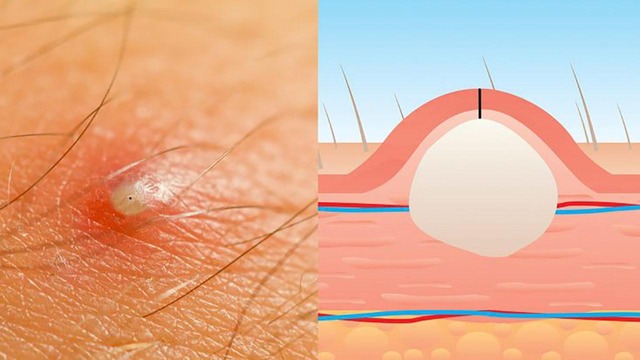
Рисунок 3. Развитие сифиломы. Источник: СС0 Public Domain
Попав в мягкие ткани, трепонема начинает активно размножаться. В этот период не исключено незначительное повышение температуры, увеличение близлежащих лимфоузлов, которые можно прощупать. В месте заражения развивается воспаление – так иммунные клетки пытаются уничтожить врага.
Снаружи очаг воспаления выглядит как ярко-розовый участок кожи. Затем на коже образуется характерный плотный узелок – зачаток будущего шанкра (рис. 3). Он увеличивается, уплотняется и через неделю-полторы изъязвляется.
Если язва покрывается коркой, то шанкр называется также –корковым. Если надавить на неё, то выступит желтоватая жидкость, в которой присутствует высокая концентрация трепонем. Такую сифилому называют «плачущим шанкром».
Выделения из твердого шанкра заразны, при соприкосновении с ними возможна передача инфекции. Особенно высока эта опасность при расположении твердого шанкра во рту – велик риск заражения партнера сифилисом даже через поцелуй.
Образование шанкра свидетельствует о завершении инкубационного периода и наступлению первичной стадии сифилиса . Шанкр не тревожит носителя ни зудом, ни болью, что плохо – человек может попросту не обратить на него внимания и упустить время.
Заживление шанкра
Изъязвленный шанкр существует 6-7 недель, затем начинается заживление. Эрозия может пройти бесследно, но иногда оставляет тёмное пигментное пятно. При заживлении язвы остается рубец. За несколько дней до исчезновения шанкра на теле могут появиться обильные зудящие высыпания.
На этом этапе сифилис переходит во вторичную стадию.
Важно! Заживление твердого шанкра часто принимают за выздоровление. Это не так. На самом деле болезнь продолжает развиваться, распространяясь по всему организму.
Чем отличается мягкий шанкр от твердого
Существует похожий на твердый – мягкий шанкр (шанкроид). Он также, как и сифилис, передается половым путем, но возникает вследствие инфицирования не бледной трепонемой, а бактериями рода гемофил.
Шанкроид отличается от твердого шанкра следующими признаками:
- отсутствует твердое хрящеватое основание (поэтому шанкроид и называют «мягким»)
- края язвы не твердые, а мягкие, расползающиеся
- характерно обильное выделение гноя
- болезненный
- цвет ярко-розовый, красный
Диагностика
Для выявления сифилиса используется несколько основных методик:
- Обнаружение бледной трепонемы с помощью микроскопа в соскобе, взятом из шанкра.
- Серологический метод (реакция Вассермана) – когда определяют специфические белки, которые вырабатывает иммунная система в ответ на появление в организме трепонем, при первичном сифилисе не эффективен.
- Реакция микропреципитации – экспресс-диагностика, основанная также на выработке организмом антител.
- Специфичные тесты РИФ, РИТ, РПГА и т.д. – сложны для постановки, трудоемки и дороги. Применяют для выявления скрытого сифилиса, в сложных нетипичных случаях, при дифференциальной диагностике и для диагностики позднего сифилиса.
Если трепонему обнаружили сразу с помощью микроскопии, дополнительных исследований для доказательства заражения не требуется. По обнаружению трепонемы лечение назначают немедленно.
Иногда требуется провести целый комплекс диагностических мероприятий, чтобы установить точный диагноз, поэтому самостоятельно диагностировать заболевание невозможно, необходимо обратиться к врачу.
Лечение
Следует отметить: в запущенных случаях, когда не удается избавиться от шанкра, а также при обширном некрозе тканей, прибегают к хирургическому удалению сифиломы.
Во всех остальных случаях сам шанкр не обрабатывают и специфического лечения неосложненного шанкра не проводят. При вторичных и сочетанных инфекциях могут назначать антибактериальные препараты местного применения: ванночки с бензилпенициллином и димексидом, аппликации с ртутной или ртутно-висмутовой мазью. При расположении шанкра в ротовой полости рекомендованы полоскания: раствор фурацилина, борной кислоты (2%), или грамицидина (2%).
Основная же задача состоит в избавлении от сифилиса максимально быстро и с минимальными потерями. Поэтому для лечения сифилиса используют антибиотики пенициллинового ряда – короткие и пролонгированные (дюрантные) пенициллины: Бициллин-1, Бициллин-5, Оксациллин, Ампициллин (полусинтетический пенициллин). Препаратом выбора для лечения сифилиса является бензилпенициллин.
Препараты резерва при непереносимости пенициллина: тетрациклины (доксициклин), макролиды (азитромицин, эритромицин), цефалоспорины (цефтриаксон).
Введение лекарств инъекционное – внутривенное или внутримышечное.
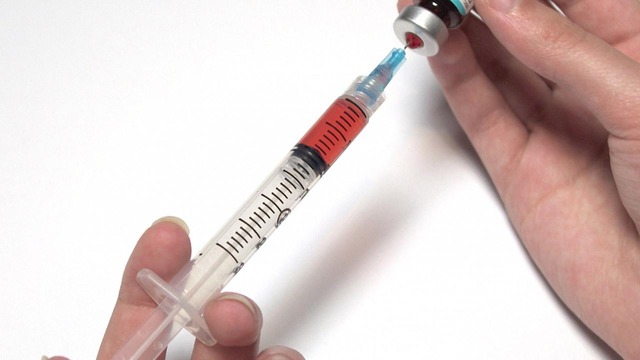
Источник: СС0 Public Domain
Схема лечения зависит от стадии заболевания, локализации, степени поражения и т.д. В любом случае доза лекарственного вещества и количество курсов лечения рассчитывается врачом индивидуально.
В процессе лечения проводят контрольные анализы, чтобы получить подтверждение эффективности препаратов.
Лечение сифилиса на ранней стадии является наиболее эффективным и создает все предпосылки для полного излечения без последствий и осложнений.
Рекомендации на период лечения
В период лечения необходимо прекратить половые контакты. При локализации шанкра на пальцах рекомендуется носить защитные перчатки. Если сифилома обнаружена во рту, надо отделить предметы индивидуального пользования от общих – посуду, зубные щетки и т.д.
При наличие шанкров на теле пользование постельным бельем, полотенцем, мочалкой должно быть индивидуальным. Через места общего пользования (туалет и т.д.) сифилис не передается.
Половые партнеры заболевших получают превентивное лечение в обязательном порядке, в том числе беременные и кормящие.
Важно! Следует обязательно закончить полный курс лечения! Ни при каких условиях сифилис не исчезнет самопроизвольно. Недолеченный сифилис перейдет в следующую стадию, повышая риск осложнений и стойкого ухудшения состояния заболевшего.
Клинико-серологический контроль (КСК)
Всем членам семьи заболевшего, как взрослым, так и детям необходимо получить превентивное лечение после полового или тесного бытового контакта с больными ранними формами сифилиса. Через 3 месяца после окончания превентивного лечения проводят однократное клинико-серологическое обследование.
Клинико-серологический контроль (КСК) после окончания специфического лечения больного осуществляют 1 раз в 3 месяца в течение первого года наблюдения. Далее 1 раз в 6 месяцев в последующие годы с постановкой нетрепонемных (простых серологических) тестов, 1 раз в год – с постановкой соответствующего трепонемного теста (сложный тест для выявления возможных скрытых форм сифилиса), который использовался при диагностике заболевания. Длительность КСК определяется индивидуально в зависимости от результатов лечения.
Дети, родившиеся от серопозитивных матерей, но не болевшие врожденным сифилисом, вне зависимости от того, получали они профилактическое лечение или нет, подлежат наблюдению в течение 1 года. Дети, получающие специфическое лечение, состоят на КСК в течение 3 лет.
Профилактика
Так как путь передачи заболевания в основном половой, превентивные меры заключаются в соблюдении верности половых партнеров – это самая действенная профилактика венерических заболеваний. При сексуальных контактах с непроверенным человеком всегда надо пользоваться презервативом.
Барьерная контрацепция (презерватив) дает практически 100% защиты от заражения сифилисом.
В любом случае после случайного контакта необходимо самостоятельно обработать генитальную область антисептическими средствами: мирамистином или хлоргексидином.
Если же незапланированный контакт произошел без средств защиты, или нарушилась целостность презерватива в процессе, врачи рекомендуют в течение самого ближайшего времени посетить КВД и сделать профилактическую инъекцию, которая практически на 100% предотвратит развитие сифилиса.
Заключение
Твердый шанкр - это основной симптом первичной стадии сифилиса. Если вовремя обратиться к врачу, можно быстро вылечиться без последствий для организма. При обнаружении подозрительной язвочки не стоит ждать, когда она заживет, лучше показаться специалисту и сдать необходимые анализы. Это поможет исключить, а в случае необходимости, обезвредить жестокую инфекцию, которая, получив развитие, приведет к поражению всего организма.

Статья опубликована: с 10.02.2016
После бритья или депиляции многие из нас сталкиваются с такой проблемой как вросшие волосы. Этой неприятности подвержены не только женщины, но и мужчины. Перед вами встает вопрос: "как избавиться от вросшего волоса?", ведь это не только косметический дефект. Вросший волос причиняет боль, вызывает воспалительный процесс и местное повышение температуры. Давайте рассмотрим, какими способами можно удалить вросший волос, и какие меры помогут предотвратить его появление.
Как выглядят вросшие волосы
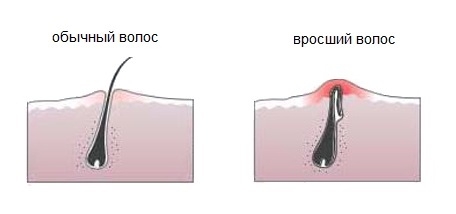
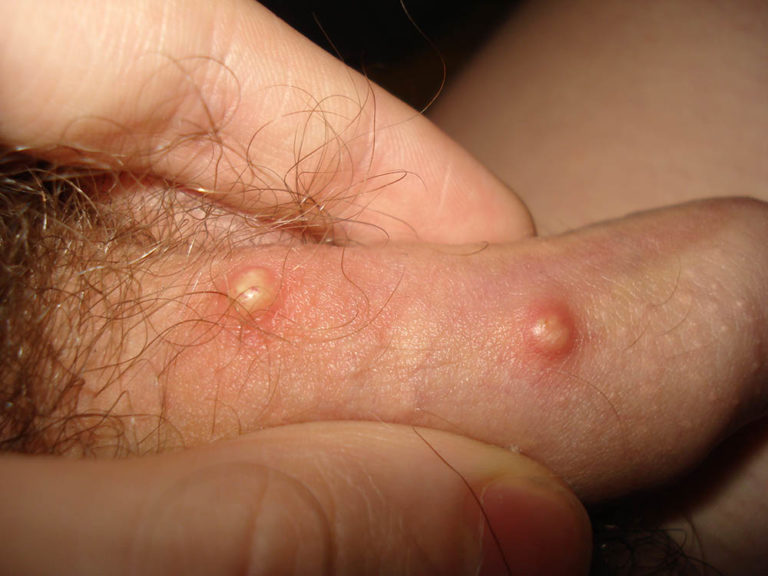
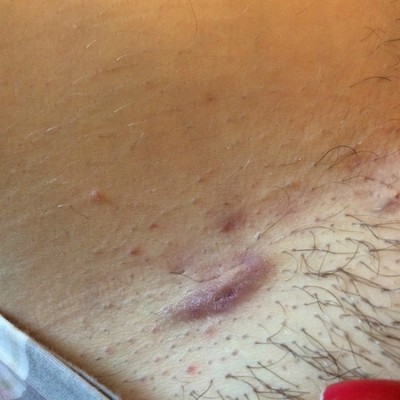
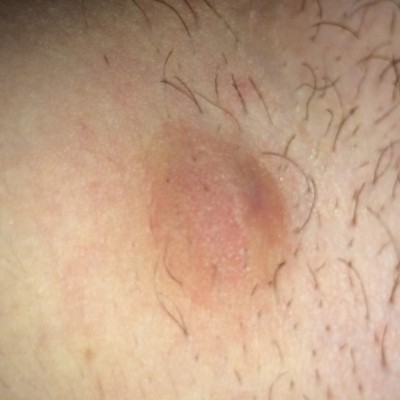
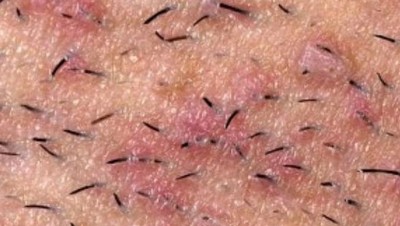
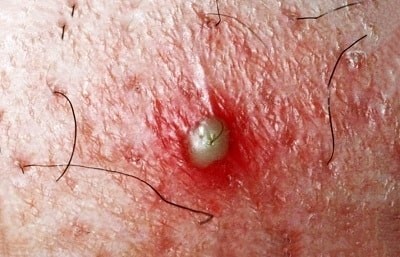
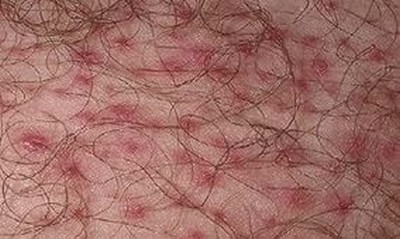
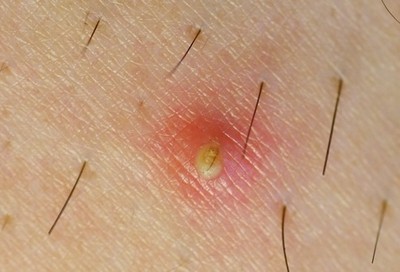
Вросшие волосы не являются опасным кожным заболеванием, но могут причинить человеку массу неудобств и дискомфорт. Вросший волос - это небольшое по размеру образование бурого или красноватого цвета на кожном покрове в виде бугорка с серозным или гнойным содержимым, в котором может просматриваться (или не просматриваться) растущий волос.
Виды вросших волос
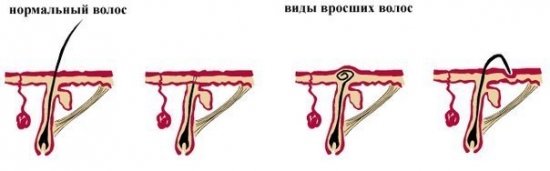
Симптомы вросших волос
У мужчин вросшие волосы чаще всего появляются после бритья в зоне бороды, на шее, щеках и подбородке. Также они могут появляться и на поверхности головы, если мужчина бреет ее. Вросшие волосы у женщин чаще всего бывают на ногах, в области линии бикини и лобка, подмышек и вокруг ягодиц. К признакам, указывающим на нежелательные волосы, можно отнести следующие:
- Твердые шишки, небольшого размера и округлой формы (так называемые папулы);
- Небольшие пустулы, которые заполнены гноем или серозным содержимым;
- Зуд, гиперпигментация кожного покрова, боль.
Причины появления вросших волос
Вросшие волосы чаще всего возникают после проведенной процедуры эпиляции в собственной ванной комнате, но бывает, что и после посещения салонов красоты случается такое неприятное явление. Для того, чтобы понять, как избавиться от подобной проблемы, необходимо тщательно разобраться, что именно ее провоцирует. Косметологи говорят о том, что процесс, связанный с врастанием, напрямую зависит от числа и плотности эпидермальных слоев. Если на поверхности содержится значительное количество клеток рогового слоя, то они делают кожу слишком грубой, поэтому тонкому растущему волосу проблематично пробиться наружу. По этой причине волосок начинает идти по пути меньшего сопротивления, начиная загибаться, и расти горизонтально, а не вертикально, как это бывает обычно.
Если рассматривать тип кожи и волос, то люди с темными, жесткими волосами и темной кожей наиболее подвержены возникновению такой проблемы. Причина заключается в том, что этот вид волос растет намного быстрее светлых. Прибавляем ко всему прочему плотную кожу, и врастания избежать уже не удастся.
Следовательно, к причинам, вызывающим такое неприятное явление, относится следующее:
- толстый слой эпидермиса (гиперкератоз);
- генетическая предрасположенность;
- нарушенный гормональный фон (к примеру, всплески эстрогена, наблюдаемые в начале менструального цикла). Изменения подобного рода могут происходить при высокой выработке эстрогена, а также при расстройстве эндокринной системы;
- нанесение вреда волосяному каналу во время процедуры по удалению волос;
- образование маленького рубца в волосяном канале после эпиляции;
- заламывание волоска ниже, чем уровень эпидермиса. Это происходит в том случае, если при процедуре эпиляции были допущены ошибки;
- бритье, проводимое против роста волос (особенно, когда лезвие не новое);
- постоянное ношение неудобного белья, сделанного из синтетического материала. Такое белье не дает испаряться влаге с поверхности кожного покрова и часто приводит к развитию бактериальных инфекций. Именно из-за этого после удаления волос не рекомендуется сразу же надевать синтетическое белье.
От вросших волосков в обязательном порядке нужно избавляться, но перед проведением такой процедуры вы должны понимать, чего не стоит совершать.
Чего делать не стоит при удаление вросшего волоса
- Использовать пинцет или слишком острую иглу без предварительной обработки - такие манипуляции могут привести к попаданию инфекции и дальнейшему воспалению;
- Не давить волосяную луковицу в том месте, где врастает волос, потому что это может привести к излиянию серозного или гнойного содержимого вглубь кожи.
Способы удаления вросших волос
Что же предпринять в том случае, если после депиляции начинают врастать волоски? Их в обязательном порядке аккуратно удаляют, чтобы не вызвать дополнительного воспаления. От вросшего волоса можно избавиться следующими методами:
- Если они располагаются не слишком глубоко, и нет воспаления, просто распарьте кожный покров и проведите домашний химический пилинг или скрабирование. Также для удаления мертвых клеток рогового слоя можно взять жесткую мочалку или специальную варежку. Удаление мертвых клеток можно осуществлять через день, а кожу после таких процедур следует обрабатывать увлажняющим кремом или лосьоном.
- Если есть воспаление, но нет гнойного пузырька или волос засел глубоко, производят механическое удаление волоса. Об этом методе подробно написано ниже. Механически вросший волос можно удалить и дома, но лучше предоставить эту процедуру специалисту, чтобы не возникли осложнения.
- Хирургический способ удаления вросшего волоска проводится, когда образуется пустула с серозным или гнойным содержимым и имеется обширное воспаление. Такую процедуру может провести хирург в обычной поликлинике. Хирургический метод удаления вросшего волоса заключается во вскрытии гнойника, санации раны и удаление волоса. Рана обрабатывается антисептиком и накладывается повязка или бактерицидный лейкопластырь.
- Фотоэпиляция проводится только в косметологическом кабинете. Вросшие волосы разрушаются под действием светового импульса. Для очень светлых и седых волос не подходит.
- Электроэпиляция тоже проводится только косметологом. Вросший волос удаляется даже на большой глубине при помощи иглы-электрода, через которую пропускается электрический ток.
- Удаление волос лазером. Самая применяемая и эффективная методика на сегодняшний день, применяется на коже любого цвета.
- Аппаратные процедуры проводятся только при отсутствии воспаления и нагноения.
- Также для решения этих задач можно взять на вооружение народные методы удаления вросших волос, они помогут вытянуть стержень на поверхность кожи. Чтобы помочь волосу пробиться через кожу необходимо подготовить компресс из нескольких таблеток аспирина, одной ложки глицерина и воды. Таким лосьоном обрабатывается проблемное место. В итоге волосок сам начнет прорастать наружу, и его надо будет удалить пинцетом, после этого не забудьте продезинфицировать кожу антисептиком. Другой вариант примочки: сделайте кашицу из порошка бодяги и перекиси водорода и нанесите на вросший волос на 10-15 минут, затем смойте. Если жжение будет сильным, смойте раньше.
Механическое удаление вросшего волоса в домашних условиях
Удалить вросший волос в домашних условиях вам поможет пошаговая инструкция. Для этой манипуляции необходимо запастись тонкой стерильной иглой (если волос врос глубоко) и маникюрным пинцетом. Перед началом процедуры медицинский пинцет обязательно обрабатывается медицинским спиртом или антисептиком (хлоргексидином).
1 шаг. Распариваем кожу в душе, чтобы поры максимально расширились. Используя скраб, избавляемся от омертвевшего слоя кожного покрова.
2 шаг. Область вросшего волоска также обрабатывается спиртом или антисептиком.
3 шаг. Необходимо найти кончик волоса и аккуратно подцепить его иголкой, потихоньку вытаскивая его наружу, высунувшийся волос зажимаем пинцетом и выдираем его с корнем. На данном этапе крайне важно не обломать волосок и извлечь его целиком, в противном же случае он врастет снова.
4 шаг. Кожу смазываем антисептиком или лучше спиртовой настойкой календулы, которая обладает противовоспалительным эффектом.
Подходит этот метод только в той ситуации, когда вросшие волосинки хорошо видны.

Вросшие волосы в зоне бикини
Иногда тонкий вросший волосок в паху невозможно рассмотреть сквозь кожу. В этой ситуации размягчаем эпидермис, чтобы волос очутился поближе к поверхности. Для этого накладываем на кожный покров распаривающий компресс или принимаем ванну. Обратите внимание, что подобные манипуляции можно совершать при отсутствии воспаления. Как только волос станет заметен, выполняем механическое удаление вросшего волоска. Все инструменты, которыми вы будете пользоваться, должны быть стерильны. Если после распаривания волос так и не стал виден, то не старайтесь избавиться от него. В этой ситуации лучше всего обращаться за квалифицированной помощью косметолога. Заодно специалист поможет разобраться, что именно стало причиной появления уплотнения.
Вросшие волосы в подмышках
Это, пожалуй, наиболее неприятный вариант. Во-первых, в этих местах крайне тонкая кожа и она постоянно раздражается. Во-вторых, самостоятельное удаление нежелательного волоса принесет массу дискомфорта. Наконец, из-за использования дезодорантов и повышенного потоотделения в области, где располагается такой волосок, часто ощущается боль и появляется воспаление за счет присоединения инфекции. Поэтому операцию необходимо осуществлять крайне бережно:
- За несколько суток до удаления начинаем подготовку - обрабатываем кожу препаратом от акне, который в своем составе содержит салициловую кислоту. Такие лосьоны слишком агрессивны для лица, но в месте роста волос они приводят к истончению кожи и останавливают воспалительный процесс;
- Перед самым удалением уберите оставшуюся салициловую мазь, распарьте кожу, обработайте все инструменты;
- Если все предыдущие этапы выполнены верно, то даже невооруженным глазом возможно будет рассмотреть вросший волос. Проводим процедуру удаления волоса и протираем место антисептиком.
Лекарственные средства, используемые для лечения вросших волос

После посещения косметолога вам могут быть назначены некоторые препараты, которые помогут избавиться от надоевшей проблемы. В этот список входят:
- Ретиноиды. Врач в некоторых ситуациях назначает кремы, помогающие убирать омертвевшие клетки с поверхности (так называемый пилинг). К ним относят препарат третиноин. Они помогают облегчить гиперкератоз, что значит утолщение, и гиперпигментацию – потемнение участка, которое часто можно заметить на смуглой коже, склонной к врастанию волосков;
- Кортикостероиды. Хорошая стероидная смесь помогает контролировать процесс, связанный с воспалением;
- Антибиотики. Мази, имеющие в своей основе антибиотики, могут предотвращать инфекцию, которая присоединяется вследствие повреждения болезненного участка. Если инфекция будет протекать в тяжелой форме, то для лечения могут назначаться антибиотики перорально.
Возможные осложнения при вросшем волосе
Хронический вариант проблемы может привести к следующим неприятным последствиям:
- Занесение от повреждения бактериальной инфекции;
- Потемнение кожного покрова – так называемая пигментация;
- Шрамы, в том числе и келоидные рубцы;
- Фолликулит - воспаление волосяного фолликула.
Профилактика врастания волос
Лучше всего не доводить до врастания волос, а прибегать к профилактике данного явления и предотвратить проблему. Прежде чем начинать бороться с проблемой, появляющейся после эпиляции, нужно изменить сам подход к процедуре избавления от волос. Согласитесь, крайне глупо делать постоянно одни и те же действия, и надеяться на положительный исход.
Меры профилактики, направленные на недопущение врастания волос:
- Незадолго до самой эпиляции проведите отшелушивающую процедуру (легкий пилинг или скрабирование), чтобы избавиться от омертвевших клеток эпидермиса;
- Бритье должно проводиться строго по направлению роста, но никак не в другую сторону;
- После удаления важно провести легкое скрабирование или пилинг, который затем повторяется несколько раз в течение пары дней;
- После любой депиляции, будь то бритье, эпиляция воском или шугаринг, следует нанести на кожу специальное средство, замедляющее рост волос, или хотя бы увлажняющий крем;
- После того как эпиляция окончена, не надевайте неудобное синтетическое белье, так как это может привести к рецидиву.
Вросшие волосы: фото
Подробнее о наиболее эффективных способах эпиляции зоны бикини:
Возможно будет интересно:

Врач хирург, дерматолог, косметолог, к.м.н.
Каждая женщина, самостоятельно удаляющая нежелательные волосы, рискует столкнуться с врастанием волос. Степень риска зависит от способа удаления: бритьё, воск, шугаринг, механическая эпиляция или что-то другое. К сожалению, нет 100% безопасного метода. По статистике обращений в косметологические клиники, вросшие волосы после шугаринга появляются чаще, чем после других способов эпиляции.

Причины врастания волос после эпиляции
Чаще всего причиной вросших волос становится нарушение технологии процесса, в результате которого, происходит не удаление волоска, а его слом и повреждение луковицы. Когда начинается рост, волос деформируется и растет под кожей. Также неправильное направление роста возможно в случае, когда тонкий волосок не может пройти сквозь толстый слой кожи. Наиболее часто врастание происходит на лобковой части, подмышках и ногах.
Такие явления при шугаринге могут возникать по следующим причинам:
- неправильное или недостаточное натяжение кожи;
- неправильное направление нанесения пасты и отрыва;
- низкое качество используемых материалов;
- излишне экономичный расход сахарной пасты;
- малая длина волосков;
- физиологические особенности организма.

Как предотвратить проблему?
Лучше всего проводить процедуру в салоне или тщательно изучить технологию и все особенности эпиляции при домашнем проведении процедуры. Правильное проведение эпиляции воском или сахаром снижает риск появления вросших волосков. Но полностью обезопасить себя всё равно не получится: часть волосков будет обламываться при резком выдёргивании.
Что делать, если волосы уже врастают?
Если начали врастать волоски, то скорой помощью могут стать:
- скрабы;
- мытьё с мочалкой из люфы;
- игла и пинцет.
Главная задача – дать неправильно растущему волосу выбраться наружу, чтобы избежать раздражений и нагноений.
Гнойное воспаление, причиной которого стал вросший волос, нужно удалять хирургически и только у врача. Запомните: выдавить волос, как обычный прыщ, не получится. Скорее всего, вы ещё больше повредите фолликул, углубите ранку и усилите раздражение использованием нестерильного инструмента. Также велик риск образования на месте ранки пигментного пятна, которое останется с вами навсегда.
Поэтому врастание волос — это верный сигнал к отказу от шугаринга или другого способа эпиляции, вызвавшего проблему. В противном случае, вы «подписываете молчаливое согласие» на постоянный тщательный уход за кожей с целью предотвращения глубоко врастания с воспалением.
Как правильно удалить вросший волос?
Если начали врастать волоски, то можно воспользоваться различными средствами. Это могут специальные или аптечные препараты. Также помогают народные средства.

Применение специальных средств
Для избавления от вросших волосков можно использовать косметические или аптечные препараты. К первым следует отнести:
- Кремы с содержанием АНА (фруктовых) кислот. Они оказывают хороший эффект на кожу, смягчают и увлажняют ее. При постоянном использовании способствуют прорастанию волос.
- Скрабы с сахаром, солью, кофе, косточками фруктов и прочими абразивными веществами. Они эффективно удаляют ороговевший слой кожи и помогают волосам прорасти наружу.
- Мочалка из люфы. Регулярное мытье с использованием этого натурального средства ухода за телом хорошо отшелушивает старые клетки, размягчает кожу и помогает выйти вросшему волоску.
Большой ассортимент средств, помогающих бороться с вросшими волосами и воспалениями, можно найти в аптеке. Причем многие из них отличаются доступной ценой. Среди них можно выделить:
- Мазь Левомеколь. Средство не только устраняет воспалительный процесс, но и размягчает кожу, помогает растительности выйти наружу.
- Салициловая кислота. Наносится точечно и оказывает антисептическое, противовоспалительное и отшелушивающее действие.
- Гликолевая кислота. Средство, получаемое из фруктов, оказывает противовоспалительное и защитное действие. При регулярном использовании уменьшает толщину рогового слоя дермы, облегчая процесс выхода волоса наружу.
- Ацетилсалициловая кислота или аспирин. Для обработки поверхности необходимо растворить 2 таблетки в 100 мл воды и обрабатывать полученной жидкостью поврежденные участки 1-3 раза в сутки.
- Цинковая мазь. Смягчает кожу и эффективно борется с воспалениями. Помогает избавиться от пигментных пятен, оставшихся после вросших волос.
- Ихтиоловая мазь. Смягчает кожу и помогает высвобождению растительности. Проблемный участок обрабатывают составом, оборачивают полиэтиленом и оставляют на ночь. С утра смывают чистой водой и обрабатывают питательным кремом. Нескольких процедур достаточно, чтобы избавиться от проблемы.
Использование иглы и пинцета
Для борьбы с вросшими волосками можно воспользоваться иглой и пинцетом. Важно при этом предварительно продезинфицировать инструменты перекисью водорода или медицинским спиртом.
Процесс не займет много времени. Изначально кожу распаривают. Можно принять горячую ванну, либо приложить на 5-7 минут к поврежденному участку полотенце, смоченное в теплой воде (температурой +55…+60°C). Затем кожные покровы обрабатывают хлоргексидином, перекисью водорода или спиртом, тонкой иглой аккуратно прокалывают воспаленный гнойник и вытаскивают кончик волоска. После этого удаляют волос с помощью пинцета. Воспаленный участок необходимо после процедуры и в течение 2-3 дней обрабатывать антисептическим средством.
Народные способы
Для устранения вросшей растительности депиляции можно использовать народные средства. Один из самых популярных рецептов — применение смеси бодяги и перекиси водорода. Для этого смешивают оба компонента до получения состава средней густоты. Средством обрабатывают участок кожи и выдерживают в течение 7-10 минут. Затем состав смывают, а поверхность дермы смазывают оливковым маслом или успокаивающим кремом.
Проводить процедуру следует ежедневно в течение 5-7 дней.
Можно проводить обработку соком лимона. Для этого в продукте смачивают ватный тампон и накладывают на проблемный участок на 7-10 минут. Затем кожу споласкивают теплой водой.
Хорошо снимает воспаление пищевая сода. Для обработки необходимо растворить в 1 стакане теплой воды 1 ст. л. порошка. Смочить в полученной жидкости ватный диск, обработать воспаленную зону. Когда место нанесения состава подсохнет, его промывают чистой водой. Такую обработку можно проводить 2-3 раза в сутки
Снимает воспаление и помогает волоскам прорасти мед и яблочный уксус. Для этого на воспаление наносится мед и выдерживается в течение 5-7 минут. Затем продукт смывается ватным тампоном, смоченным в яблочном уксусе.
Что делать, если возникло воспаление?
В случае если на месте вросшего волоска образовалось воспаление, то стоит обратиться к хирургу. Процесс удаления гнойника проводится следующим образом. Изначально врач скальпелем или иглой вскрывает воспаление, затем удаляет содержимое вместе с волоском, промывает полость специальным антисептическим раствором, накладывает повязку. Дополнительно может прописываться мазь.
Чего не следует делать?
При образовании воспаления запрещено обрабатывать поврежденный участок скрабом, удалять кожу, выдавливать гной из пустулы как прыщ. Также нельзя пытаться выдавить вросший волос или луковицу. Сильное воздействие на больной участок может привести к образованию темного пигментного пятна, не проходящего со временем, и повреждению клеток.
Не рекомендуется самостоятельно удалять гнойники. Во-первых, для чистки используются нестерильные инструменты. Во-вторых, в полости может остаться гной. В результате на месте старого воспаления может образоваться новое, более сильное. При этом кожа становится более грубой, что усложняет процесс лечения.
Использование нестерильных материалов и инструментов может вызвать инфицирование ранки.
Если борьба против вросших волосков после шугаринга, воска или просто бритвы стала нестерпимой проблемой, совсем необязательно ходить волосатой! Обратите внимание на лазерную или фотоэпиляцию.

Удаление волос лазером в разы снижает вероятность врастания волос, так как иначе воздействует на волос: лазер не выдёргивает его, а вызывает отмирание фолликулы световым лучом. В результате волос выпадает сам.
В качестве дополнительных плюсов, при лазерной эпиляции с использованием охлаждающего геля кожа не повреждается, а сама процедура безболезненна и максимально стерильна в условиях косметологического кабинета.
Так как после воздействия лазера рост волос замедляется, а отрастающие волоски истончаются, то второй сеанс лазерной эпиляции потребуется не раньше, чем через месяц, а с последующими процедурами этот период будет увеличиваться.
Исключение регулярных повреждений кожи и корней волос при выдёргивании ускорит лечение ранее вросших волосков и избавит от рецидивов.
Читайте также:

