Как лечить химический ожог бровей
Опубликовано: 03.05.2024
Умеренное выпадение волосков — естественный процесс, свойственный всем людям в любом возрасте. Но иногда он принимает угрожающие масштабы. В статье мы подробно разберем андрогенную алопецию у женщин: ее причины, лечение, фото и симптомы.
Содержание статьи:
Облысение — это состояние, при котором на ограниченном участке тела полностью или частично пропадает волосяной покров. Оно встречается у представителей обоих полов в любом возрасте и делится на такие типы:
● андрогенетическая;
● диффузная;
● рубцовая.
Каждому из них свойственно собственное проявление, характер и площадь поражения. В зависимости от вида процесс терапии также может существенно отличаться.

Течение болезни
Алопеция такого типа — это недуг при котором потеря растительности распространяется от центра головы (пробора) к бокам. Степень тяжести оценивается по таблице. У врачей трихологов она имеет название — «шкала Людвига».
Генетика располагает большим влиянием на форму заболевания. Существует мнение, что происходит образование белков, посредством стимуляции иммунной системы. Толчком этому служит активация определенных генов, вследствие чего страдает волосяной фолликул и происходит утрата стержня. Факторы, способствующие «активации гена» являются проблемы разной этиологии — стрессы, прививки, прием антибиотиков, других препаратов и прочее.
Симптомы андрогенного облысения у женщин
В основном существует две формы. Первая вызывается дисбалансом половых гормонов, а вторая — обусловлена генетической наследственностью.
При подобном сбое, можно заметить такие симптомы, как:
● перхоть (себорейный дерматит);
● жирность кожи головы;
● локоны утрачивают блеск, становятся ломкими, секущимися, тускнеют;
● высыпания, зуд;
● сбивается менструальный цикл;
● появляются нежелательные высыпания на лице.
В данном случае необходимо сразу же принимать меры и устранять фактор, повлекший развитие проблемы. Задача лечащего врача заключается в уравновешивании баланса гормонов эстрогена. Нарушение содержания которого, часто вызывается поликистозом яичников, пролактина, гиперплазией коры надпочечников.
Кроме этого, к основным проявлениям можно отнести:
● шелушение кожного покрова;
● изменение оттенка прядей и их структуры;
● образование седых волос;
● быстрое загрязнение.
Если Вы обнаружили у себя выпадение локонов, не стоит сразу паниковать, ставить диагноз по картинке из интернета и делать поспешные выводы. Необходимо обратиться к врачу, потому что самостоятельно первые симптомы одного недуга легко спутать с другим.
Нужно иметь в виду, что не всегда причиной потери растительности служит именно андрогенная алопеция. Также облысение может начаться грибка, лишая, кератоза, себореи и прочих кожных инфекций. Иногда люди выдергивают себе ресницы, брови, другие волоски самостоятельно. Но все же самым распространенным поводом является стригущий лишай. Поэтому важно правильно определить источник проблемы, для выбора тактики и плана дальнейшей терапии больного.
Лечение
Может произойти внезапное самостоятельное восстановление роста волосяного покрова. Но, если вы заметили первые симптомы проявления, лучше забить тревогу и пойти на осмотр к врачу.
Как и чем вылечить андрогенную алопецию у женщин:
● Лазерная методика — участок кожи головы обрабатывается низкочастотным световым лучом. Благодаря этому воздействию налаживается кровообращение и питание корней волос;
● Медикаментозная терапия, направленная на устранение патологии в организме, повлекшую за собой потерю шевелюры;
● Применение местных раздражающих средств (готовые маски и приготовленные по народным рецептам);
● Физиопроцедуры: электрофорез, дарсонваль, электростимуляция;
● Прием комплекса витаминов: ретинола, рибофлавина, никотиновой и фолиевой кислоты, пиридоксина, биотина;
● Мезотерапия — инъекции лекарственных средств в кожу головы;
● Комплексный подход, например, такой как применение Селецина, который включает в себя лекарственные методы и наружные в виде шампуней, спреев и прочих косметических средств;
● Озонотерапия;
● Массаж (аппаратный или ручной).
Также пациентке может потребоваться не только медикаментозная помощь, но и психологическая. Причины и лечение андрогенного облысения у женщин разные для каждой пациентки. Индивидуальный план составляется после того, как девушка сдаст необходимые биохимические анализы. Подбирается персональная схема для каждого пациента.
Хоть и болезнь в большем процентном соотношении касается мужчин, но для терапии женского типа нужен более детальный комплексный подход, с участием врача трихолога, гинеколога и эндокринолога. Ведь настоящий источник недуга кроется в повышении фермента, ответственного за выработку тестостерона. После достижения определенного возраста необходимо ежегодное посещение и профилактический осмотр у разнопрофильных специалистов для своевременного выявления проблем.
Андрогенетическая алопеция у женщин может проявиться с момента достижения половой зрелости — такое раннее возникновение плохо поддается лечению, но встречается крайне редко. Зачастую заболевание проявляется после наступления климакса. Оно может переходить по наследству от матери к дочери. К счастью, процесс обратим, но в любом случае рекомендуется проводить профилактику. Она включает в себя оздоровление организма в целом, правильное питание и прием комплексов.

Стадии заболевания
Данные недуг делится на четыре стадии по классификации Гамильтона:
1. Линия роста волос начинает явно выделяться, заметно поредение их количества;
2. Видимые залысины образуются в теменной области;
3. Начинается активное выпадение волосяных стержней;
4. Появляется выделяющаяся залысина, которая берет исток у начала линии роста на проборе и переходит частично на затылок.
Фото развития симптомов андрогенетической алопеции у женщин
Причины облысения и их диагностика
Рассмотрим детальнее факторы, которые могут послужить толчком к появлению расстройства:
● генетический;
● психологический;
● нарушения периферической нервной системы;
● аутоиммунный;
● различные нарушения эндокринной системы.
Как видим, факторов может быть огромное количество, и некоторые из них поддаются лечению, а некоторые, увы, нет.
Генетическая предрасположенность пока не лечится. Хотя остальные источники и можно преодолеть, но это долгий и трудозатратный процесс. К примеру, привести психологическое состояние в норму может быть не так легко, как кажется на первый взгляд. Стабилизировать иммунитет непросто, даже приемом иммуностимуляторов. В любом случае, для начала нужно посетить специалиста, сдать общий анализ крови и пройти другие необходимые обследования. Также у вас могут взять некоторое количество волосков на исследование под микроскопом. Подобные мероприятия могут занять от нескольких дней до пары недель.
Лечение развития андрогенного выпадения волос у женщин всегда будет зависеть от факторов, которые его вызвали. Начиная от генетической склонности организма до химических ожогов, отравления, и даже гельминтоза. Часто поводом для выпадения может быть не только недостаток витаминов в организме, но и переизбыток, в том числе — группы А. Во время гормональных сбоев также возникают проблемы. Излишнее оволосение тела, либо наоборот их выпадение. К примеру, во время беременности, кормления грудью, либо во время приема препаратов оральной контрацепции.
Еще причина может крыться в недостатке в организме железа, цинка, и других нарушениях питания. В частности, на облысение может повлиять несбалансированная диета, что неблагоприятно сказывается не только на качестве и росте волос, но и также на состоянии всего организма в целом. Поэтому не стоит самостоятельно садиться на диету и жестко ограничивать прием продуктов.
Также аспектом, влияющим на появление алопеции, может стать онкологическое заболевание. Может способствовать не только лучевая и химиотерапия, но также прием других специфических препаратов и таргетов. Обычно по окончанию лечения восстанавливается качество прядей и возобновляется их рост.
Психологическое состояние женщины, кормящей грудью, играет большую роль в развитии недуга. Всем известен факт наличия послеродовой депрессий у многих молодых мам. Не всегда ее легко выявить, так как человек может держать проблемы в себе и не выдавать эмоции наружу. В таком случае рекомендована профессиональная консультация психолога.
Важной составляющей в лечении является своевременная и верная постановка диагноза. Ведь если быстро избавиться от первопричины, то возможно волоски начнут отрастать сами, без посторонней помощи. В противном случае может понадобиться даже пересадка с другой части головы или участка на теле с волосяным покровом.
Вопрос, как вылечить андрогенную алопецию у женщин, волнует многих, кто столкнулся с проблемой. Не стоит отчаиваться и опускать руки — такой вид заболевания успешно лечится. Статья посвящена именно женскому облысению, которое нередко возникает на фоне нарушения уровня гормонов в организме. В частности, повышения уровня — андрогенов. Они вырабатываются у женской половины населения и даже у детей. Их действие происходит через клетки волосяного сосочка, где они связываются с соответствующим рецептором и влияют на возникновение паракринных факторов. Но может произойти нарушение контроля их выделения в организме. Причин этому, как выше уже говорилось, может быть множество.
Прогноз
Прогресс при данной болезни весьма позитивный. Стоит рассчитывать на хороший результат при правильном подходе и выборе терапии. В случае эндокринологических нарушений необходимо наладить правильную выработку гормонов — это осуществляется путем повышения или понижения уровня других в организме. Но даже если лечение при андрогенном выпадении волос у женщин не будет продуктивным, то, как уже и упоминалось ранее, возможна пересадка луковиц. Трансплантация очень результативна — в 85% процедура проходит успешно.
Существует две разновидности такого метода. В первом используется и пересаживается кусок кожи, взятый с другого участка на теле, зачастую этой частью выступает затылок. Другой способ — бесшовный. Луковицы в таком случае извлекаются по одной при помощи специального инструмента. Далее они промываются, обрабатываются и приживляются в необходимом месте. Характерно, что в таком случае пряди изменяют свойства. Становятся более длинными, ровными и перестраивают свою структуру.
Заключение
Резюмируя вышесказанное, можем прийти к таким выводам:
● необходимо вовремя обращаться к врачу;
● своевременно проходить необходимый профилактический медосмотр и обследования, сдавать минимальный набор анализов;
● не откладывать диагностику на потом;
● факторы возникновения могут быть самыми разнообразными;
● в женском облысении зачастую проблемы вызваны неполадками в гормональной сфере.
Алопеция — не такой страшный недуг, как кажется на первый взгляд. Но с другой стороны, губительно не обращать внимания на косметический дефект. Ведь за ним могут скрываться серьезные проблемы со здоровьем, требующие терапии. Именно при андрогенном выпадении волос у женщин лечение связано в основном с устранением причины развития болезни. Следите за своим не только физиологическим здоровьем и состоянием, но также и за психологическим.
Надеемся, статья была вам полезна, информативна, эффективна. Выздоравливайте, занимайтесь профилактикой, вовремя обращайтесь к врачу, как только заметили симптомы и проявления недомоганий, радуйте себя и окружающих внешним видом и роскошной шевелюрой.

Химический ожог развивается в результате воздействия на кожу и слизистую оболочку агрессивных веществ. Такие ожоги опасны тем, что едкие вещества медленно проникают в ткани, продолжительное время оказывая негативное влияние на весь организм, в некоторых случаях вызывая отравление. Степень поражения зависит от времени воздействия, типа и концентрации вещества, а также индивидуальных особенностей организма пострадавшего.
Причины
Химический ожог рук (чаще всего ладоней и пальцев), а также глаз зачастую происходит на производстве из-за неаккуратного обращения с оборудованием или при аварийных ситуациях. Реже страдают ноги и другие части тела. Поражения рта, пищевода и желудка чаще случаются в быту в результате несчастных случаев и попыток совершения суицида.
Степени химических ожогов

I степень — поражается поверхностный слой кожи. Характерны покраснение, отек, возможна небольшая болезненность.
II степень — повреждаются глубокие слои эпидермиса, на коже появляются белые пузыри с прозрачным содержимым.
III степень — поражение достигает глубоких слоев кожи, образуются пузыри с мутной или кровянистой жидкостью, место поражения безболезненно.
При ожогах IV степени поражены мягкие ткани, мышцы, кости.
Ожоги химическими веществами чаще всего бывают III и IV степеней.
Симптомы
Симптоматика зависит от вида вызвавших ожог веществ. Так, в результате воздействия кислот и солей тяжелых металлов происходит коагуляция и обезвоживание белков, что приводит к поверхностной некротизации эпидермиса и образованию корки, которая защищает от дальнейшего повреждения глубоко расположенные ткани.
Ожог щелочью представляет большую опасность, поскольку в результате такого повреждения белки не сворачиваются, а растворяются, и едкое вещество проникает глубоко в ткани. В зоне ожога образуется мягкий струп белого цвета.
По виду пораженного участка можно определить, какое вещество вызвало ожог, если нет возможности выяснить это у пострадавшего.
Диагностика глубины поражения
При ожогах едкими веществами не всегда удается сразу определить глубину поражения, поскольку химическая реакция растянута во времени. Установить истинную степень поражения тканей порой удается лишь спустя 7–10 дней, когда развиваются гнойные процессы в поверхностной корке.
Диагностические мероприятия включают в себя визуальный осмотр, УЗИ, рентгеноскопию, общие анализы мочи и крови.
Первая помощь
На доврачебном этапе нужно провести целый ряд последовательных действий.
- Оказание первой помощи при химических ожогах всегда следует начинать с удаления с пострадавшего одежды и аксессуаров, на которые попало агрессивное вещество.
- Затем нужно как можно быстрее убрать остатки едкого вещества с кожи.
- На следующем этапе оказания 1 помощи при химических ожогах необходимо промыть место поражения холодной водой в течение как минимум 20 минут.
- Для уменьшения боли допустимо прикладывание к пораженному месту холода.
- После этого можно укрыть зону поражения сухой стерильной повязкой.
Если грамотно оказать первую помощь при химическом ожоге, вероятность благоприятного прогноза повышается.
Чего нельзя делать
При оказании первой помощи при химических ожогах нельзя мазать место поражения маслом, мазью и жирным кремом. При взаимодействии с водой эти вещества вступают в экзотермическую реакцию, так что к химическому ожогу может добавиться термический. Нельзя самостоятельно применять средства для обработки ран, чтобы не спровоцировать спонтанную химическую реакцию.
Нельзя промывать водой кожу при ожоге алюминием, так как при контакте с ней алюминий воспламеняется, а также при ожоге известью и серной кислотой. Во всех этих случаях необходимо сперва сухой тканью удалить остатки вещества из зоны поражения и только после этого приступать к промыванию.

При поражении глаз ни в коем случае не тереть, а немедленно промыть их большим количеством воды. Агрессивные вещества нельзя удалять влажным тампоном, так вы будет только глубже втирать их в зону поражения.
Что нужно сделать при ожогах в домашних условиях в первую очередь
Выше мы рассказали, что делать при химическом ожоге, чтобы не усугубить ситуацию. Однако если вы не уверены в том, какое вещество вызвало ожог, или объем поражения достаточно велик, прежде всего вызовите медиков и не предпринимайте в домашних условиях никаких дополнительных мер, кроме промывания и охлаждения. Если пострадавший жалуется на сильную боль, можно дать ему безрецептурные препараты, которые помогут обезболить или как минимум уменьшить интенсивность боли.
Немедленно обратитесь за медицинской помощью, если пострадавший — пожилой человек или ребенок, а также если едкое вещество попало в глаза или пищевод!
Варианты лечения
Какие действия необходимы при химическом ожоге, определяется его степенью. При первой степени специфическое лечение не требуется. Для лечения химических ожогов II степени следует обратиться к врачу, поскольку, вероятно, потребуется вскрыть образовавшиеся волдыри и обработать место поражения антисептиком. Также врач назначит препараты, ускоряющие заживление и предотвращающие инфицирование.
При лечении химического ожога кожи III степени прибегают к пересадке кожи, а в случае, когда поражены мягкие ткани, кости, сухожилия, нервные окончания, врач подберет индивидуальную методику лечения.
Возможные осложнения
Последствиями химических ожогов могут быть системные и местные осложнения. К последним относятся шрамы, рубцы, контрактуры. Из системных осложнений особенно опасны:
- бактериальные инфекции, которые могут привести к сепсису;
- гиповолемия, или снижение объема крови, возникающая при множественных поражениях кровеносных сосудов;
- гипотермия — опасно низкая температура тела, которая возникает при большой площади поражения кожных покровов;
- проблемы с суставами и костями, вызванные разрастанием рубцовой ткани.

У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
- Код по МКБ-10
- Причины
- Симптомы
- Осложнения и последствия
- Диагностика
- Дифференциальная диагностика
- Лечение
- К кому обратиться?
- Дополнительно о лечении
- Профилактика
- Прогноз

Данное натуральное средство является очень популярным, его часто используют для обеззараживания поверхности ран, лечении болезней кожи, а помимо этого для окраски ресниц, волос, бровей, ногтей, нанесения татуировок на кожу. Но немногим известно, что аллергия на это вещество является частым явлением, ожоги от хны могут быть даже довольно опасными для здоровья.

[1]
Код по МКБ-10
Причины ожога от хны
Раньше хну считали совершенно безвредной, но в наши дни называть её таковой можно с большой долей сомнения. Есть несколько причин этому:
- использование без соблюдения правил безопасности и дозировок различных химических компонентов (таких, как гербициды, пестициды и пр.) при выращивании продукции;
- общее ухудшение экологической ситуации в мире;
- ослабление человеческого иммунитета;
- добавление в рецепт приготовления компонентов, способных спровоцировать аллергию.
Важным фактором является цвет этой краски. Природный оттенок от хны – белый, оранжевый либо красный, и на эти цвета аллергическая реакция возникает в очень редких случаях. А вот чёрная хна может спровоцировать острую аллергическую реакцию, потому как в природе подобный оттенок не существует. Для получения такого цвета в неё добавляют разнообразные химические компоненты, наиболее вредным из которых является парафенилендиамин. Вследствие взаимодействия с данными веществами (в особенности в случае покраски ресниц) могут возникать очень сильные ожоги.
Симптомы ожога от хны
При ожоге хной может наблюдаться разнообразная симптоматика. В особенности это касается случаев с окраской бровей и ресниц. Нарастание интенсивности симптомов будет зависеть от индивидуальной чувствительности человека к элементам краски.
Чаще всего возникают такие симптомы:
- В случае окрашивания бровей, ресниц, а также волос может появляться одышка или спазматический кашель;
- Появляется местная либо общая краснота на коже, может наблюдаться отёк органов дыхания;
- Почти в любом случае покраснение кожи сопровождают сыпь и сильный зуд, часто также возникает шелушение, жжение и отек кожи;
- Может начаться конъюнктивит и аллергический насморк;
- По данным множества экспериментов стало также известно, что в случае длительного контакта с хной могут обостриться хронические болезни (например, экзема);
- Кроме того, активное применение хны для окраски волос либо нанесения тату ведёт к обострению проблем с органами пищеварения – начинается раздражение желудочных слизистых, повышается секреция соляной кислоты, из-за чего возникает изжога;
- Иногда развивается лишай;
- Также симптомами ожога хной могут быть сильные боли и хроническое неприятие ранее привычных элементов.
Ожог от татуировки хной
Тату хной наносится без болевых ощущений, она временная, смывается спустя, примерно, 1 мес. Но при этом уже было опровергнуто, что такие узоры не оказывают негативного влияния на кожу. Если используемая хна является натуральным продуктом, проблем действительно не возникнет, но обычно в таких случаях используются как раз смеси с различными добавками.
Поэтому врачам нередко приходится иметь дело с реакцией на так называемый парафенилен диамид, который добавляется в хну для придания краске стойкости. У многих людей на него возникает аллергия, вследствие чего на коже появляется ожог, который сильно чешется и покрывается небольшими пузырьками.

[2], [3]
Ожог от хны на бровях
В случае окрашивании бровей с помощью хны ожог в основном имеет локальное расположение и проявляется в виде красноты и сыпи на лице. Помимо этого данную реакцию сопровождает сильное жжение и зуд. Нужно помнить, что в случае повторного применения хны для окраски бровей спустя некоторое время аллергическая реакция может появиться снова, и иметь усиленную симптоматику.
Осложнения и последствия
Довольно часто после временных татуировок хной на теле надолго остаются пигментные пятна, а в отдельных случаях даже рубцы. Самыми опасными осложнениями от ожога хной являются ангионевротический отёк, а также анафилаксия. При этом развивается отёк органов дыхания с последующей асфиксией.

[4], [5]
Диагностика ожога от хны
Придя на осмотр к аллергологу, нужно дать ему максимально достоверную и полноценную информацию о своём здоровье, и развёрнуто ответить на его вопросы. При диагностике очень важно собрать точный анамнез – это также поможет и в дальнейшем лечении.
Далее выполняется анализ крови, чтобы определить уровень IgE – это иммуноглобулин, в большом количестве вырабатываемый организмом после попадания в него какого-либо аллергена.
Последним диагностическим этапом являются аллергические пробы. Когда на кожном покрове наблюдаются сильные повреждения, проба выполняется с использованием крови, взятой во время предыдущего обследования, так как повторное нанесение аллергена может спровоцировать ухудшение состояния пациента. А если на коже не наблюдается аллергических проявлений, выполняются кожные аллергические пробы, которые дают возможность чётко установить природу ожога.

[6], [7], [8], [9], [10], [11], [12]
Дифференциальная диагностика
В процессе диагностики важно дифференцировать ожог хной от возможного раздражения на коже, вызванного химическим ожогом от ПФДА и синтетических добавок.
К кому обратиться?
Лечение ожога от хны
В случае окрашивания волос, ожог хной может проявиться сразу же в процессе проведения данной процедуры. Заметив это, следует тут же прекратить покраску, необходимо быстро смыть остатки краски с волос проточной водой. После этого желательно посетить доктора, чтобы он назначил дальнейшее лечение.
Лекарства
В случае тяжёлой аллергической реакции на ожог хной назначаются антигистаминные средства – такие, как Супрастин, Зиртек или Задитен. Рекомендуется принимать препараты 2-го поколения, потому как они имеют меньше побочных эффектов.
Зиртек для взрослых и детей от 6-ти лет дозировки составляют: начальная – 5 мг (0,5 табл. либо 10 капл.) 1 р./сут., в случае необходимости разрешается увеличить её до 10 мг (1 табл. либо 20 капл.). Среди противопоказаний: гиперчувствительность к таким веществам, как гидроксизин, цетиризин и дериваты пиперазина, либо прочим элементам лекарства; период беременности и лактации; почечная недостаточность в терминальной стадии. Побочные эффекты: органы пищеварения – сухость в ротовой полости и иногда диспепсия; органы ЦНС – может появляться слабовыраженное, преходящее ощущение сонливости, утомляемости, а также боли, помимо этого иногда возникает возбуждение; аллергия – иногда отёк Квинке, сыпь на коже.
Помимо этого также назначаются разнообразные мази на основе гидрокортизона.
Чтобы более эффективно выводить токсины из организма, требуется соблюдать питьевой режим, а также употреблять энтеросорбенты – такие, как Полисорб, Энтеросгель или Полипефан и пр.
Энтеросгель принимают внутрь. Продолжительность лечения для каждого индивидуальна, в среднем составляет 7-14 дн. Если интоксикация сильно выражена, в первые 3 суток лечения можно увеличить дозировку в 2 раза. Лекарство принимают в промежутках между едой (через 2 ч после неё либо за 1,5-2 ч до), его нужно запивать водой. Дозировка в сутки для взрослых составляет 45 г, её делят на 3 приёма (за раз 15 г/1 ст.л.). Среди побочных эффектов: запоры на начальном этапе лечения (в особенности, если у больного есть склонность к запорам). Если начался запор, нужно сделать очистительную клизму (в первые 2 сут. использования препарата). Среди противопоказаний: нельзя употреблять в случае непроходимости кишечника в острой форме.
Также врачи иногда назначают вспомогательную терапию при помощи иммуномодуляторов, чтобы укрепить иммунитет пациента.
Витамины
В процессе лечения дополнительно назначается витаминотерапия с большим количеством витамина С.
Народное лечение
Существует несколько народных методов избавления от аллергических симптомов.
Аптечный ромашковый настой: данное средство эффективно устраняет краску, когда при окрашивании возникает отрицательная реакция. Нужно использовать свежие либо сухие цветы, из которых готовится отвар или настойка. Нужно залить кипятком (1 стак.) ингредиенты (1 ст.л.), настоять в течение 30 мин, затем отжать, довести объём настойки до 200-250 г при помощи кипячёной воды, а затем промывать поражённые участки кожи.
С помощью борной кислоты можно снять покраснение и сильный зуд при возникновении сыпи: нужно сделать 5%-ный раствор этой кислоты. Смочить им марлю, ватку либо бинт, после чего наложить такой компресс на место ожога и держать на протяжении 10 мин.
Кефир: компрессы, а также ополаскивание с использованием кефира либо простокваши помогают убрать остаточные аллергические проявления с кожного покрова. К тому же, это позволяет дополнительно увлажнить и напитать волосы.

[13], [14]
Умеренное выпадение волосков — естественный процесс, свойственный всем людям в любом возрасте. Но иногда он принимает угрожающие масштабы. В статье мы подробно разберем андрогенную алопецию у женщин: ее причины, лечение, фото и симптомы.
Содержание статьи:
Облысение — это состояние, при котором на ограниченном участке тела полностью или частично пропадает волосяной покров. Оно встречается у представителей обоих полов в любом возрасте и делится на такие типы:
● андрогенетическая;
● диффузная;
● рубцовая.
Каждому из них свойственно собственное проявление, характер и площадь поражения. В зависимости от вида процесс терапии также может существенно отличаться.

Течение болезни
Алопеция такого типа — это недуг при котором потеря растительности распространяется от центра головы (пробора) к бокам. Степень тяжести оценивается по таблице. У врачей трихологов она имеет название — «шкала Людвига».
Генетика располагает большим влиянием на форму заболевания. Существует мнение, что происходит образование белков, посредством стимуляции иммунной системы. Толчком этому служит активация определенных генов, вследствие чего страдает волосяной фолликул и происходит утрата стержня. Факторы, способствующие «активации гена» являются проблемы разной этиологии — стрессы, прививки, прием антибиотиков, других препаратов и прочее.
Симптомы андрогенного облысения у женщин
В основном существует две формы. Первая вызывается дисбалансом половых гормонов, а вторая — обусловлена генетической наследственностью.
При подобном сбое, можно заметить такие симптомы, как:
● перхоть (себорейный дерматит);
● жирность кожи головы;
● локоны утрачивают блеск, становятся ломкими, секущимися, тускнеют;
● высыпания, зуд;
● сбивается менструальный цикл;
● появляются нежелательные высыпания на лице.
В данном случае необходимо сразу же принимать меры и устранять фактор, повлекший развитие проблемы. Задача лечащего врача заключается в уравновешивании баланса гормонов эстрогена. Нарушение содержания которого, часто вызывается поликистозом яичников, пролактина, гиперплазией коры надпочечников.
Кроме этого, к основным проявлениям можно отнести:
● шелушение кожного покрова;
● изменение оттенка прядей и их структуры;
● образование седых волос;
● быстрое загрязнение.
Если Вы обнаружили у себя выпадение локонов, не стоит сразу паниковать, ставить диагноз по картинке из интернета и делать поспешные выводы. Необходимо обратиться к врачу, потому что самостоятельно первые симптомы одного недуга легко спутать с другим.
Нужно иметь в виду, что не всегда причиной потери растительности служит именно андрогенная алопеция. Также облысение может начаться грибка, лишая, кератоза, себореи и прочих кожных инфекций. Иногда люди выдергивают себе ресницы, брови, другие волоски самостоятельно. Но все же самым распространенным поводом является стригущий лишай. Поэтому важно правильно определить источник проблемы, для выбора тактики и плана дальнейшей терапии больного.
Лечение
Может произойти внезапное самостоятельное восстановление роста волосяного покрова. Но, если вы заметили первые симптомы проявления, лучше забить тревогу и пойти на осмотр к врачу.
Как и чем вылечить андрогенную алопецию у женщин:
● Лазерная методика — участок кожи головы обрабатывается низкочастотным световым лучом. Благодаря этому воздействию налаживается кровообращение и питание корней волос;
● Медикаментозная терапия, направленная на устранение патологии в организме, повлекшую за собой потерю шевелюры;
● Применение местных раздражающих средств (готовые маски и приготовленные по народным рецептам);
● Физиопроцедуры: электрофорез, дарсонваль, электростимуляция;
● Прием комплекса витаминов: ретинола, рибофлавина, никотиновой и фолиевой кислоты, пиридоксина, биотина;
● Мезотерапия — инъекции лекарственных средств в кожу головы;
● Комплексный подход, например, такой как применение Селецина, который включает в себя лекарственные методы и наружные в виде шампуней, спреев и прочих косметических средств;
● Озонотерапия;
● Массаж (аппаратный или ручной).
Также пациентке может потребоваться не только медикаментозная помощь, но и психологическая. Причины и лечение андрогенного облысения у женщин разные для каждой пациентки. Индивидуальный план составляется после того, как девушка сдаст необходимые биохимические анализы. Подбирается персональная схема для каждого пациента.
Хоть и болезнь в большем процентном соотношении касается мужчин, но для терапии женского типа нужен более детальный комплексный подход, с участием врача трихолога, гинеколога и эндокринолога. Ведь настоящий источник недуга кроется в повышении фермента, ответственного за выработку тестостерона. После достижения определенного возраста необходимо ежегодное посещение и профилактический осмотр у разнопрофильных специалистов для своевременного выявления проблем.
Андрогенетическая алопеция у женщин может проявиться с момента достижения половой зрелости — такое раннее возникновение плохо поддается лечению, но встречается крайне редко. Зачастую заболевание проявляется после наступления климакса. Оно может переходить по наследству от матери к дочери. К счастью, процесс обратим, но в любом случае рекомендуется проводить профилактику. Она включает в себя оздоровление организма в целом, правильное питание и прием комплексов.

Стадии заболевания
Данные недуг делится на четыре стадии по классификации Гамильтона:
1. Линия роста волос начинает явно выделяться, заметно поредение их количества;
2. Видимые залысины образуются в теменной области;
3. Начинается активное выпадение волосяных стержней;
4. Появляется выделяющаяся залысина, которая берет исток у начала линии роста на проборе и переходит частично на затылок.
Фото развития симптомов андрогенетической алопеции у женщин
Причины облысения и их диагностика
Рассмотрим детальнее факторы, которые могут послужить толчком к появлению расстройства:
● генетический;
● психологический;
● нарушения периферической нервной системы;
● аутоиммунный;
● различные нарушения эндокринной системы.
Как видим, факторов может быть огромное количество, и некоторые из них поддаются лечению, а некоторые, увы, нет.
Генетическая предрасположенность пока не лечится. Хотя остальные источники и можно преодолеть, но это долгий и трудозатратный процесс. К примеру, привести психологическое состояние в норму может быть не так легко, как кажется на первый взгляд. Стабилизировать иммунитет непросто, даже приемом иммуностимуляторов. В любом случае, для начала нужно посетить специалиста, сдать общий анализ крови и пройти другие необходимые обследования. Также у вас могут взять некоторое количество волосков на исследование под микроскопом. Подобные мероприятия могут занять от нескольких дней до пары недель.
Лечение развития андрогенного выпадения волос у женщин всегда будет зависеть от факторов, которые его вызвали. Начиная от генетической склонности организма до химических ожогов, отравления, и даже гельминтоза. Часто поводом для выпадения может быть не только недостаток витаминов в организме, но и переизбыток, в том числе — группы А. Во время гормональных сбоев также возникают проблемы. Излишнее оволосение тела, либо наоборот их выпадение. К примеру, во время беременности, кормления грудью, либо во время приема препаратов оральной контрацепции.
Еще причина может крыться в недостатке в организме железа, цинка, и других нарушениях питания. В частности, на облысение может повлиять несбалансированная диета, что неблагоприятно сказывается не только на качестве и росте волос, но и также на состоянии всего организма в целом. Поэтому не стоит самостоятельно садиться на диету и жестко ограничивать прием продуктов.
Также аспектом, влияющим на появление алопеции, может стать онкологическое заболевание. Может способствовать не только лучевая и химиотерапия, но также прием других специфических препаратов и таргетов. Обычно по окончанию лечения восстанавливается качество прядей и возобновляется их рост.
Психологическое состояние женщины, кормящей грудью, играет большую роль в развитии недуга. Всем известен факт наличия послеродовой депрессий у многих молодых мам. Не всегда ее легко выявить, так как человек может держать проблемы в себе и не выдавать эмоции наружу. В таком случае рекомендована профессиональная консультация психолога.
Важной составляющей в лечении является своевременная и верная постановка диагноза. Ведь если быстро избавиться от первопричины, то возможно волоски начнут отрастать сами, без посторонней помощи. В противном случае может понадобиться даже пересадка с другой части головы или участка на теле с волосяным покровом.
Вопрос, как вылечить андрогенную алопецию у женщин, волнует многих, кто столкнулся с проблемой. Не стоит отчаиваться и опускать руки — такой вид заболевания успешно лечится. Статья посвящена именно женскому облысению, которое нередко возникает на фоне нарушения уровня гормонов в организме. В частности, повышения уровня — андрогенов. Они вырабатываются у женской половины населения и даже у детей. Их действие происходит через клетки волосяного сосочка, где они связываются с соответствующим рецептором и влияют на возникновение паракринных факторов. Но может произойти нарушение контроля их выделения в организме. Причин этому, как выше уже говорилось, может быть множество.
Прогноз
Прогресс при данной болезни весьма позитивный. Стоит рассчитывать на хороший результат при правильном подходе и выборе терапии. В случае эндокринологических нарушений необходимо наладить правильную выработку гормонов — это осуществляется путем повышения или понижения уровня других в организме. Но даже если лечение при андрогенном выпадении волос у женщин не будет продуктивным, то, как уже и упоминалось ранее, возможна пересадка луковиц. Трансплантация очень результативна — в 85% процедура проходит успешно.
Существует две разновидности такого метода. В первом используется и пересаживается кусок кожи, взятый с другого участка на теле, зачастую этой частью выступает затылок. Другой способ — бесшовный. Луковицы в таком случае извлекаются по одной при помощи специального инструмента. Далее они промываются, обрабатываются и приживляются в необходимом месте. Характерно, что в таком случае пряди изменяют свойства. Становятся более длинными, ровными и перестраивают свою структуру.
Заключение
Резюмируя вышесказанное, можем прийти к таким выводам:
● необходимо вовремя обращаться к врачу;
● своевременно проходить необходимый профилактический медосмотр и обследования, сдавать минимальный набор анализов;
● не откладывать диагностику на потом;
● факторы возникновения могут быть самыми разнообразными;
● в женском облысении зачастую проблемы вызваны неполадками в гормональной сфере.
Алопеция — не такой страшный недуг, как кажется на первый взгляд. Но с другой стороны, губительно не обращать внимания на косметический дефект. Ведь за ним могут скрываться серьезные проблемы со здоровьем, требующие терапии. Именно при андрогенном выпадении волос у женщин лечение связано в основном с устранением причины развития болезни. Следите за своим не только физиологическим здоровьем и состоянием, но также и за психологическим.
Надеемся, статья была вам полезна, информативна, эффективна. Выздоравливайте, занимайтесь профилактикой, вовремя обращайтесь к врачу, как только заметили симптомы и проявления недомоганий, радуйте себя и окружающих внешним видом и роскошной шевелюрой.
Что такое себорея (себорейный дерматит)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Кулик А. В., дерматолога со стажем в 13 лет.

Определение болезни. Причины заболевания
Себорейный дерматит (себорейная экзема, дерматит себорейных мест) — распространённый хронический дерматоз, который проявляется покраснением, высыпаниями с бело-жёлтыми чешуйками и незначительным зудом. Заболевание поражает кожу лица, верхнюю треть груди, спину и волосистую часть головы [6] . Впервые оно было описано в 1887 г. немецким врачом Полем Унна и получило название "себорейная экзема".
Себорейный дерматит очень распространён как среди взрослых, так и среди детей. Заболеванием страдают от 1 до 3 % населения. Заболеваемость имеет три пика: в период новорождённости, полового созревания и в возрасте 40-60 лет. Мужчины болеют себореей чаще, чем женщины [15] .
Причины себорейного дерматита:
- снижение иммунитета;
- стрессы;
- наследственная предрасположенность;
- изменение гормонального фона.
Себорейный дерматит — одно из самых частых осложнений ВИЧ-инфекции и СПИДа, наблюдается у 40 – 80 % пациентов и может быть первым проявлением иммунодефицита [16] .
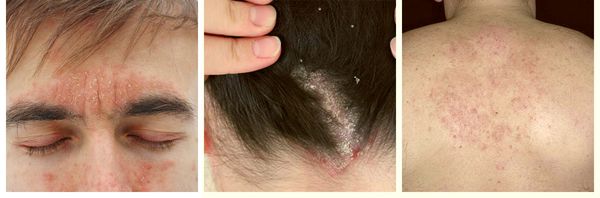
Симптомы cебореи
Симптомы себорейного дерматита:
- высыпания различного размера, неправильной округлой формы;
- покраснения от насыщенно-красного до бледно-розового;
- сухость или шелушение;
- умеренно выраженный зуд [13] .
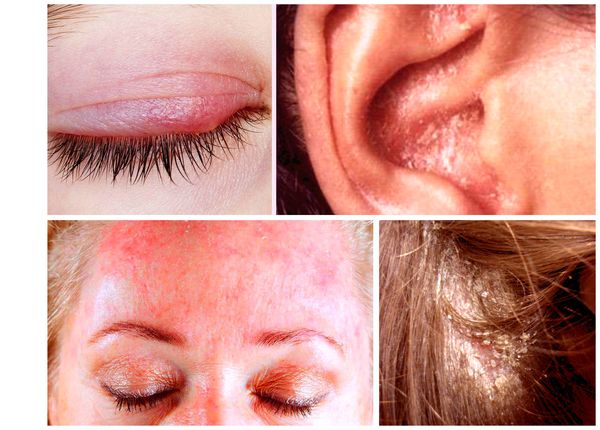
При локализации дерматита на коже волосистой части головы возможно поредение волос, которое носит вторичный характер. При дерматите кожи лица поражение развивается в медиальной области бровей (ближе к центру лица), переносице, носощёчных и носогубных складках. Высыпания на лице сопровождаются поражением волосистой части головы. Поражение представлено покраснениями с шелушением или бляшками, образованными в результате слияния мелких папул желтовато-розового цвета, покрытых серо-белыми или жёлтыми жирными чешуйками [5] .
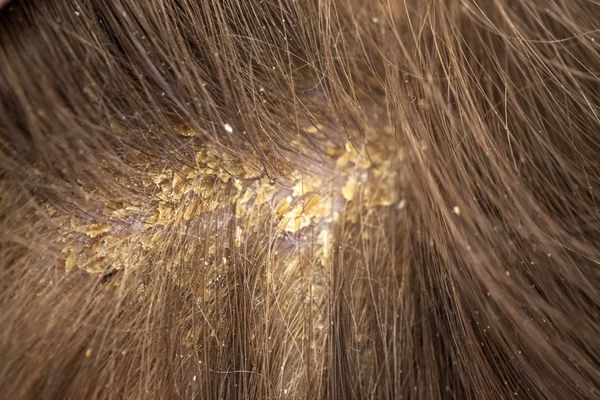
Патогенез cебореи
Единого мнения относительно патогенеза себорейного дерматита нет. Распространённость заболевания среди новорождённых связывают с увеличением размеров и секреционной активности сальных желёз. Известно, что у новорождённых относительно крупные сальные железы с высокой, аналогичной взрослым, секреторной активностью. В детском возрасте активность сальных желёз и частота появления себорейного дерматита взаимосвязаны. При выраженной активности сальные железы выделяют чрезмерное количество кожного сала, что создаёт благоприятные условия для размножения грибов рода Malassezia.
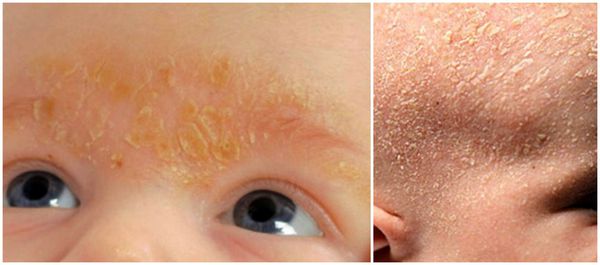
У взрослых такая взаимосвязь не наблюдается. Дерматит локализуется в местах с большим скоплением сальных желёз — на лице, на волосистой части головы, в области ушных раковин и в верхней трети туловища. У пациентов с себореей при гистологическом исследовании кожи выявляют значительное увеличение размеров сальных желёз.
Также для больных характерно наличие следующих факторов, которые определяют развитие заболевания:
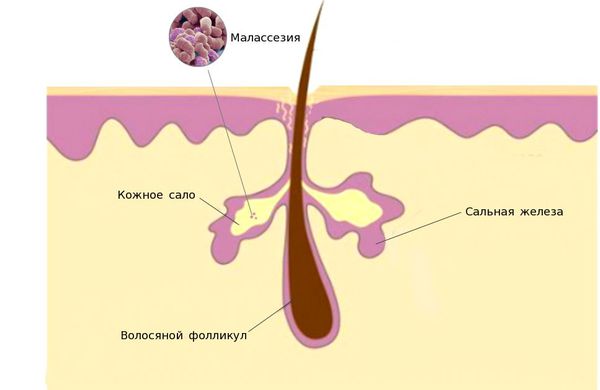
1. Дрожжеподобные липофильные грибы малассезия (лат. Malassezia). Липофильность является особенностью грибов этого рода, выражается в их потребности в жирной питательной среде. По этой причине микроорганизмы паразитируют в верхних слоях кожи человека, где наиболее представлены сальные железы. Анализ геномов M. globosa и M. restricta привёл к открытию генов, кодирующих липазы и фосфолипазы. Эти вещества влияют на расщепление триглицеридов кожного сала на свободные жирные кислоты, которые повреждают роговой слой, вызывают шелушение, гиперемию и воспаление.
2. Грибы Candida albicans. У новорождённых их выявляют на участках, поражённых себорейным дерматитом, и в содержимом кишечника.
3. Иммунные и эндокринные нарушения, к которым относится ВИЧ-инфекция. Это один из первых и значимых симптомов ВИЧ-инфекции. Выраженный себорейный дерматит свидетельствует о развитии у этих пациентов иммуносупрессии (угнетении иммунитета).
4. Заболевания желудочно-кишечного тракта.
5. Психоэмоциональные перегрузки.
6. Постэнцефалопатический паркинсонизм, парез лицевого нерва, эпилепсия, алкогольный панкреатит, ожирение [14] .
Классификация и стадии развития cебореи
Выделяют две формы заболевания:
- врождённая — развивается в раннем детском возрасте из-за генетической предрасположенности сальных желёз вырабатывать большое количество кожного сала;
- приобретённая — краевой блефарит, себорейный дерматит наружного слухового прохода, пятнистый дерматит, асбестовидный лихен (шелушение кожи волосистой части головы).
По локализации:
- волосистая часть головы;
- лицо;
- распространённый (волосистая часть головы, лицо и верхняя треть груди и спины).
Стадии развития заболевания:
- острая;
- хроническая.
Выделяют такие клинические варианты данного заболевания:
- Краевой блефарит — дерматит, при котором поражаются веки, появляется желтовато-розовая окраска кожи и отрубевидные беловатые чешуйки. Пациентов беспокоит умеренный зуд, ощущение рези в глазах, незначительная отёчность и гиперемия конъюнктивы, слезотечение и светобоязнь.
- Себорейный дерматит наружного слухового прохода схож с наружным отитом. Проявляется эритемой (покраснения), шелушением, зудом. Также отмечается отёк и трещины в заушных областях и на коже под ушными раковинами.
- Пятнистый себорейный дерматит — распространённая форма с хроническим рецидивирующим течением. Поражение локализуется в средней трети лба, в области бровей и волосистой части головы [4] .
- Асбестовидный лихен (кератоз фолликулярный асбестовидный, себорея псориазиформная) — наслоение на кожу волосистой части головы сплошных белых чешуек и корок, которые склеивают волосы. При выраженном воспалении под корками (при их снятии) обнажается нормальная или эритематозная и отёчная кожа.
Осложнения cебореи
Несвоевременно начатое лечение может привести к возникновению ряда осложнений, а именно:
- Себорейное облысение (алопеция).
- Стрептодермия при присоединении вторичной инфекции, если имеются трещины и расчёсы. Проявляется в виде гнойных корок на слегка гиперемированном фоне, местами сливающихся в очаги неправильной формы с участками мокнутия.
- Себорейная эритродермия образуется при слиянии очагов себорейного дерматита. Носит распространённый характер, очаги покраснения с шелушением сливаются в участки неправильной формы, возможно повышение температуры до субфебрильной (37,1—38,0 °C).
- Себорейная экзема — присоединются изменения кожи, клинически напоминающие экзему , трещины, мокнутие.
- Десквамативная эритродермия Лейнера — может развиться у новорождённых при себорейном дерматите на фоне диареи и задержки в прибавке массы тела. В процесс вовлекается весь кожный покров, кожа ребёнка становится ярко-красной, высыпания шелушатся, чешуйки крупные, желтовато-серого окраса, жирные на ощупь. Общее состояние тяжёлое, ребёнок отказывается от еды, обильно срыгивает, появляется рвота и жидкий стул [5] .

Диагностика cебореи
Диагностика основана на данных клинической картины, при необходимости проводят гистологическое исследование — изучение образца поражённой ткани под микроскопом.
Дифференциальный диагноз зависит от расположения себорейного дерматита:
- на коже лица заболевание нужно дифференцировать с розацеа, дискоидной красной волчанкой, псориазом, в исключительных случаях с эритематозной пузырчаткой;
- на волосистой части головы — с псориазом;
- на коже спины и груди — с псориазом, разноцветным и розовым лишаём.
Дискоидная красная волчанка проявляется типичной для данного заболевания триадой признаков: эритемой (покраснением), гиперкератозом (утолщением кожи) и рубцовой атрофией кожи. Зоны поражения расположены в области лица (крылья носа и щёки) и визуально напоминают бабочку. Очаги поражения также встречаются на ушных раковинах, волосистой части головы, в верхней части груди и спины, на пальцах кистей. Положительный симптом Бенье — Мещерского (поскабливание беловатых чешуек, плотно сидящих в центральной части розовых пятен, причиняет боль) и обострение дерматоза в весенне-летний период отличают волчанку от себорейного дерматита [3] . Однако в тех случаях, когда рубцовая атрофия ещё не сформировалась или выражена незначительно, целесообразно проводить гистологическое исследование.
Псориаз волосистой части головы проявляется бляшками, зудом и серебристыми чешуйками на коже. При псориазе не выпадают волосы, что отличает это заболевание от дерматита. Локализация высыпаний по краю роста волос в дерматологии называется "псориатическая корона" [9] . При некоторых видах псориаза бляшки имеют красноватый или даже фиолетовый оттенок. Присутствие участков спонгиоза ( межклеточного отёка эпидермиса ) также отличает себорейный дерматит от псориаза [10] .
Розацеа проявляется покраснением с жалящими и жгучими ощущениями. Кровеносные сосуды отчётливо видны под поверхностью кожи, на коже появляются папулы или папуло-пустулы, которые очень похожи по внешнему виду на угри.
Лечение cебореи
Заболевание носит хронический характер и склонно к рецидивам, поэтому цель терапии состоит не столько в излечении, сколько в удлинении ремиссии.
В основе патологического процесса лежит нарушение работы сальных желёз, поэтому важно устранить факторы, влияющие на их деятельность. Важную роль в этом играет питание и состояние желудочно-кишечного тракта. Поэтому больным с себореей рекомендуется сократить употребление сладких, жирных, копчёных и острых блюд и принимать ферментные препараты, облегчающие пищеварение. Также пациентам необходимо проходить профилактическое обследование у гастроэнтеролога и лечить хронические заболевания ЖКТ.

Лечение себорейного дерматита начинается с выявления возможных патогенетических факторов дерматоза и дальнейшей их коррекции, зачастую в виде длительной систематической терапии. В большинстве случаев себорейный дерматит успешно поддаётся лечению, однако при этом обычно достигается лишь клиническая ремиссия, а не полное выздоровление.
Себорейный дерматит лечат противовоспалительными, антимикробными и противогрибковыми средствами [1] . Высокой эффективностью обладают комбинированные препараты, содержащих глюкокортикостероиды, антибиотики и фунгицидные средства. Такой состав позволяет одновременно влиять на несколько звеньев патогенеза заболевания:
- кортикостероиды оказывают противовоспалительное, противоаллергическое, антиэкссудативное (уменьшают выделения) и противозудное действие;
- фунгицидное средство обладает противогрибковой активностью в отношении Malassezia;
- антибиотик борется с болезнетворными бактериями.
К таким наружным средствам относятся "Пимафукорт", "Тридерм", "Тетрадерм", "Акридерм". Однако кортикостероиды нельзя длительно наносить на лицо, поскольку это может привести к развитию розацеаподобного дерматита.
Себорейный дерматит также лечат следующими препаратами: азелаиновой кислотой, перитионом цинка и топическими ингибиторами кальциневрина (пимекролимус, такролимус).
Азелоиновая кислота. Действие азелаиновой кислоты связано со следующими свойствами: антимикробными, противовоспалительными и нормализующими кератинизацию (плотность и эластичность кожи) [2] . При лёгкой и средне-тяжёлой форме себорейного дерматита кожи лица эффективен препарат "Скинорен" [8] .
Пиритион цинка. Эффективность активированного пиритиона цинка при себорейном дерматите обусловлена сочетанием противоспалительного действия с противогрибковой активностью в отношении дрожжеподобных грибков Malassezia furfur. Пиритион цинк входит в состав "Циновита" — шампуня от перхоти и геля для душа. Средства помогают убрать перхоть, раздражение и зуд. Также можно использовать лечебный шампунь "Себипрокс" с 1 % циклопироксоламином.
Сульсена форте. Выпускается в виде шампуня и пасты. Шампунь "Сульсена" подходит для частого регулярного применения. Пасту "Сульсена" (2 %) применяют регулярно два раза в неделю в течение одного месяца. Для профилактики используют пасту "Сульсену" (1 %) два раза в неделю в течение одного месяца. Периодичность профилактического применения — один раз в полгода.

Для снятия наслоений чешуек и корок при асбестовидном лихене используют серно-салициловую мазь (2 %), которую накладывают на 4-6 часов, а затем смывают антифунгальным шампунем (например "Низоралом"). Серно-салициловая мазь обладает отшелушивающим, антибактериальным и противопаразитарным действием [7] . В некоторых случаях эффективны кортикостероиды в форме мазей или растворов ("Белосалик" или гидрокортизон). Мази можно применять под повязку.
Удаление корок на волосистой части головы у новорождённых проводят с помощью 2 % раствора салициловой кислоты в оливковом масле. Также применяют "Mustela" — пенку-шампунь для новорождённых с салициловой кислотой и гель-масло от "молочных корок".
При лёгкой форме себорейного дерматита достаточно наружного лечения дезинфицирующими кератопластическими ( восстанавливающими роговой слой эпидермиса ) средствами: нафталановой (3 %) и ихтиоловой (2 %) мазью. В местах мацерации ( пропитывание кожи жидкостью и набухания ) поражённые участки предварительно смазывают 1 % водным раствором метиленового синего и подсушивающими средствами — спреем и лосьоном "Неотанин" цинковой мазью, цинковой болтушкой.
Для устранения диспептического синдрома — тошноты, тяжести в животе, чувство переполнения, боли и жжения в эпигастрии — назначают ферменты для пищеварения (панкреатин, "Мезим", "Креон").
При контроле за питанием ребёнка с себорейным дерматитом необходимо учитывать тип вскармливания. При искусственном вскармливании важен подбор адаптированной молочной смеси, при грудном — необходима полноценная и сбалансированная по белкам, жирам и микроэлементам диета для матери.
Прогноз. Профилактика
Заболевание носит хронический характер, но при своевременном лечении возможно удлинении ремиссии. Детский себорейный дерматит можно излечить полностью [12] .
Читайте также:

