Для каких форм нарушения кос характерно развитие тетании
Опубликовано: 17.09.2024
ТЕТАНИЯ (греч. tetanos натяжение, напряжение, судорога) — синдром повышенной нервно-мышечной возбудимости, обусловленной, как правило, снижением концентрации ионизированного кальция в крови на фоне алкалоза; проявляется приступами тонических судорог отдельных мышечных групп.
Содержание
- 1 Этиология и патогенез
- 2 Клиническая картина
- 3 Диагноз
- 4 Лечение, Прогноз, Профилактика
- 5 Тетания у детей
Этиология и патогенез
Синдром Тетании непосредственно обусловлен снижением концентрации в крови и в межклеточной жидкости ионизированного кальция (см.) при уменьшении содержания общего кальция в крови или вследствие нарушения образования свободных ионов кальция либо их связывания при нормальной концентрации общего кальция (0,085—0,12 г/л). Основными условиями, препятствующими образованию ионов кальция, являются алкалоз (см.), снижение концентрации магния и повышение концентрации фосфора в крови.
Наиболее часто возникновение Т. связано с общей гипокальциемией, обусловленной гипопаратиреозом (см.). Из-за недостатка паратгормона (см.) уменьшается всасывание кальция в кишечнике и его мобилизация из костей, в почечных канальцах усиливается реабсорбция фосфора, что ведет к гиперфосфатемии и снижению содержания ионизированного кальция в крови. Повышение нервно-мышечной возбудимости выявляется клинически при снижении концентрации общего кальция в крови до 0,07 г/л, приступы Т. обычно возникают при еще более выраженном ее снижении (до 0,05—0,035 г/л). Другими причинами гипокальциемии, ведущей к возникновению Т., могут быть нарушения всасывания кальция при гиповитаминозе D, заболеваниях пищеварительной системы, сопровождающихся диареей и стеатореей, в т. ч. при энтеритах (см. Энтерит), целиакии (см.) и др. (так наз. энтерогенная Т.); иммобилизация кальция в костях во время лечения витамином D рахита или вследствие гиперпродукции тиреокальцитонина (см. Кальцитонин) при медуллярном раке щитовидной железы (см.), происходящем из С-к леток; недостаточное восполнение повышенного расхода кальция у беременных и при лактации у кормящих матерей, что вероятнее всего обусловлено скрытой относительной недостаточностью функции паращитовидных желез (недостаточная мобилизация паратгор-мона). Последняя, возможно, является также причиной Т., наблюдаемой иногда при острых инф. болезнях и ряде экзогенных интоксикаций (морфином, окисью углерода, хлороформом и др.), Т., возникающей при респираторном алкалозе в связи с гипервентиляцией (см. Гипокапния), а также идиопатической Т., происхождение к-рой не изучено. Редкой причиной Т. является врожденная резистентность почечных канальцев к регуляции их функции паратгормоном. Природа почечной Т., наблюдающейся при хрон. почечной недостаточности (см.), недостаточно изучена, но можно предполагать определенную роль снижения реакции пораженных нефронов на паратгормон, т. к. обычно выявляются нек-рые сдвиги в концентрации кальция и фосфора в крови (гипокальциемия, гиперфосфатемия).
С гипокальциемией связана и Т. новорожденных, нередко протекающая на фоне снижения концентрации магния в крови, а также Т. при врожденных изменениях фосфорного и кальциевого обмена, не связанных с гипопаратиреозом (псевдогипопаратиреоз).
Т. в связи с алкалозом, являющимся причиной снижения концентрации в крови ионизированного кальция, наблюдается при значительных потерях хлора в результате упорной или неукротимой рвоты при тяжелом раннем токсикозе беременных, у больных со стенозом привратника (желудочная Т.) и других заболеваниях, сопровождающихся алкалозом (первичный гиперальдостеронизм и др.), после введения больным большого количества гидрокарбоната натрия.
Т., обусловленная связыванием ионизированного кальция в крови, возможна при отравлении щавелевой к-той (образование нерастворимых солей кальция), массивных трансфузий цитратной крови.
Снижение концентрации ионизированного кальция в межклеточной жидкости снижает стабильность мембран нервных клеток, увеличивает их проницаемость для натрия и повышает возбудимость нейронов. В мотонейронах и в системе вставочных нейронов спинного мозга ослабевает феномен посттетанической потенциации, облегчается проведение в рефлекторной дуге. В ряде случаев моиосинаптические ответы на раздражение полностью отсутствуют и выявляются усиленные полисинаптические разряды. Все это приводит к значительному повышению рефлекторных сократительных реакций мышц на механические и другие раздражения, что находит клин, выражение в симптомах Хвостека, Труссо (см. Спазмофилия) и др. Даже слабые раздражения способны вызвать судорожное сокращение группы мышц, входящих в зону иннервации раздражаемого двигательного нерва. Внутривенное введение хлорида кальция способствует восстановлению рефлекторной деятельности.
Клиническая картина
Различают явную и скрытую (латентную) Т. Типичный приступ Т. начинается с предвестников в виде парестезий, онемения, похолодания конечностей, ощущения ползания мурашек, возникают фибриллярные подергивания, а затем тонические судороги (см.) отдельных мышечных групп. Характерен так наз. карпопедальный спазм — судорожное сокращение дистальных мышц конечностей и сгибателей: руки приведены к туловищу, согнуты в локтях, кисти опущены вниз, большой палец приведен к согнутым IV и V пальцам («рука акушера»), стопы и пальцы стоп — в состоянии подошвенного сгибания; подошва принимает форму желоба. При судорогах мышц лица возникает характерное выражение лица: губы принимают положение, напоминающее рыбий рот, веки полуопущены, брови сведены, иногда развивается тризм жевательной мускулатуры — так наз. сардоническая улыбка. Судорожно сокращенные мышцы болезненны, тверды на ощупь. В тяжелых случаях возможно распространение судорог на туловище, диафрагму, развитие бронхоспазма (бронхотетания), что приводит к дыхательной недостаточности (см.). Нередким опасным проявлением Т. у детей бывает ларингоспазм, иногда приводящий к летальному исходу от асфиксии (см.). Реже наблюдаются спазмы гладкой мускулатуры же л.-киш. тракта (пищевода, привратника, кишечника), к-рые сопровождаются расстройством глотания, рвотой, болями в животе, нарушением функции кишечника. Описаны случаи спазма коронарных артерий, сопровождающиеся приступами стенокардии (см.) и остановкой сердца (кардиотетания).
Скрытая форма Т., протекающая бессимптомно или проявляющаяся лишь парестезиями и распирающими болями в мышцах конечностей, характеризуется отсутствием спонтанных судорожных приступов.
Паратиреопривный вариант Т. имеет обычно хрон. течение; судорожные приступы рецидивируют с различной частотой, иногда спонтанно, иногда под влиянием таких факторов, как интеркуррентные инфекции , физическое напряжение, психотравма, перегревание, переохлаждение и др. Закономерно обострение тетании в весенние месяцы.
Диагноз
Диагноз в период судорожного приступа не представляет значительных затруднений. В межприступный период, а также при скрытой Т. проводят исследования, направленные на выявление симптомов повышенной механической и электрической возбудимости нервных стволов — симптомов Хвостека, Вейсса, Труссо и др. Симптом Хвостека вызывается легким постукиванием пальцем или молоточком по стволу лицевого нерва спереди от наружного слухового прохода. При этом могут сокращаться все мышцы, иннервируемые лицевым нервом (симптом Хвостека-I), мышцы области крыльев носа и угла рта (симптом Хвостека-II) или только мышцы области угла рта (симптом Хвостека-III). Постукивание у наружного края глазницы по ходу скуловой ветви лицевого нерва вызывает сокращение глазничной части круговой мышцы глаза и лобной мышцы (симптом Вейсса). При пережатии плеча жгутом или манжетой аппарата для измерения АД до исчезновения пульса на 2—3 мин. развивается тетаническая контрактура кисти по типу «руки акушера» (симптом Труссо). Пассивное сгибание в тазобедренном суставе ноги, выпрямленной в коленном суставе (при этом больной лежит на спине) вызывает судорожный спазм разгибателей бедра и супинацию стопы (симптом Шлезингера — Пула). О наличии Т. может свидетельствовать также положительный симптом Петеня: при ударе молоточком по средней части передней поверхности голени возникает судорожное подошвенное сгибание стопы. Состояние электрической возбудимости оценивается путем раздражения слабым гальваническим током срединного, локтевого или малоберцового нерва (симптом Эрба). Симптом считается положительным, если катодозамыкателыюе сокращение мышцы возникает при силе тока менее 0,7 мa, a при дальнейшем ее повышении развивается катодозамыкательный тетанус.
Нозологическая принадлежность синдрома Т. определяется с учетом заболеваний, при к-рых он наблюдается. Паратиреопривную Т. устанавливают на основании данных анамнеза (оперативные вмешательства, особенно повторные, на щитовидной железе, травмы шеи и др.), сочетания гипокальциемии с гиперфосфатемпей, данных специальных нагрузочных тестов, применяющихся в диагностике гипопаратиреоза (см.). Желудочная, энтерогенная, почечная формы Т. распознаются по доминирующим проявлениям основной патологии (обильная рвота, поносы, стеаторея, почечная недостаточность). Энтерогенная Т., а также Т. при гиповитаминозе D, характеризуется понижением содержания не только общего кальция, но и фосфора крови, а кроме того, увеличением активности щелочной фосфатазы, к-рое наблюдается и при Т. у беременных и кормящих матерей. При почечной недостаточности уровень фосфора в крови повышен. У больных Т., связанной с алкалозом и гипервентиляцией, все указанные показатели остаются в пределах нормы. Псевдогипопаратиреоз распознается на основании комплекса признаков, характерных для этого заболевания (задержка роста и умственного развития, брахидактилия с укорочением пястных и плюсневых костей, образование подкожных кальцификатов, ряд неврологических, эндокринных и трофических расстройств). Помогают диагностике лабораторные методы исследования: при псевдогипопаратиреозе содержание кальция в крови понижено, содержание фосфора — повышено, активность щелочной фосфатазы в крови нормальная или повышена.
Дифференциальный диагноз при тетаническом приступе проводят с судорожными состояниями при органических заболеваниях головного мозга, бешенстве (см.), столбняке (см.), гипогликемии (см.), отравлении стрихнином (см.), истерии (см.), эпилепсии (см.). Учитывают характерные признаки этих заболеваний, данные анамнеза, оценивают эффективность внутривенного введения хлорида кальция, к-рый купирует приступ Т. В отличие от эпилепсии при Т. не наблюдается, как правило, прикусыванпя языка, потери сознания, однако, как указывает В. Г. Баранов (1977), иногда при гипопаратиреозе развивается приступ судорог с типичными проявлениями эпилептического припадка и характерными для него изменениями ЭЭГ. В таких случаях дифференциально-диагностическое значение имеет исследование содержания кальция и фосфора в крови.
Лечение, Прогноз, Профилактика
Приступ Т. купируют медленным внутривенным введением 10—15 мл 10% p-pa хлорида пли глюконата кальция. Вливания при необходимости повторяют до 2—4 раз в сутки. Внутримышечно вводят 25% р-р сульфата магния; применяют седуксен. При ларингоспазме, если отсутствует быстрый эффект от введения кальция, показана трахеотомия (см.). Неотложных мероприятий по коррекции метаболических нарушений с последующим оперативным вмешательством требует желудочная Т. при стенозе привратника. Терапия, направленная на нормализацию кальциевого обмена и предупреждение тетанических приступов, зависит от нозологической принадлежности заболевания, вызвавшего Т. (гипопаратпреоз, псевдогипопаратиреоз, рахит, декомпенсированный стеноз привратника и Т. д.).
Прогноз определяется характером основного заболевания и тяжестью приступов Т. Во время приступа непосредственную угрозу для жизни больного представляет ларингоспазм. Неблагоприятен прогноз при Т., связанной с хрон. почечной недостаточностью. При Т. другой этиологии, в т. ч. связанной с гипопаратиреозом, прогноз в целом благоприятный и зависит от рациональной терапии основного заболевания.
Профилактика приступов Т. состоит в лечении основного заболевания. обеспечении нормального содержания в крови ионизированного кальция, исключении факторов, провоцирующих обострение Т. (гипервентиляция, переохлаждение, психические травмы и т. д.).
Тетания у детей
У детей первых двух лет жизни Т. наблюдается чаще, чем у детей более старшего возраста и у взрослых. По данным М. С. Маслова (I960), она встречается у 3,5 — 4% детей этого возраста. Причины Т. у детей такие же, как у взрослых, но среди них у детей старшего возраста преобладают болезни почек, цирроз печени, синдром мальабсорбции (целиакия, спру), тяжелые кишечные токсикозы. Большое значение в происхождении Т. у детей имеют формы патологии, наблюдаемые в определенные возрастные периоды. В связи с этим выделяют Т. новорожденных и рахитогенную Т. За исключением Т., обусловленной алкалозом (Т. желудочная, гипервентиляционная, Т. после введения в организм избыточного количества щелочей), основные виды Т. у детей связаны с гипокальциемией и в большинстве случаев определяется гиперфосфатемия.
Т. новорожденных по своей этиологии не является, по-видимому, однородной. Как правило, она протекает с гипокальциемией, часто с гиперфосфатемией при нормальной активности щелочной фосфатазы; установлено также значение снижения концентрации магния в крови. Гипомагниемия чаще всего наблюдается в конце первой недели жизни. Если концентрация магния в крови падает ниже 1 мг/100 мл (в норме от 1,7 до 2,8 мг/100 мл), то появляются симптомы Т. Предполагается, что Т. новорожденных может быть связана с гипопаратиреозом, возникающим, в частности, вследствие гиперпаратиреоза и гиперкальциемии у матери, что по механизму обратной связи ослабляет функцию паращитовидных желез плода. В ряде случаев Т. может быть обусловлена повреждением во время родов нервных центров, регулирующих функцию паращитовидных желез (известна роль таких нарушений в возникновении Т. у больных с гипопаратиреоидным кретинизмом). В отдельных случаях в паращитовидных железах обнаруживаются кровоизлияния. Однако устойчивый гипопаратиреоз в грудном и раннем детском возрасте встречается редко — при аплазии паращитовидных желез или вследствие родовой травмы. Одной из причин снижения ионизированного кальция в крови может быть гиперфосфатемия, обусловленная ограниченностью фосфатвыделительной функции почек у новорожденных, особенно у недоношенных детей, и при вскармливании их богатым фосфатами коровьим молоком.
Рахитогенная Т., или спазмофилия (см.), наблюдаемая у детей в возрасте 3 —12 мес., обусловлена недостаточным поступлением в организм кальция из-за нарушений его всасывания вследствие D-гиповитаминоза (см. Витаминная недостаточность). Повышение содержания фосфора в крови и переход кальция из крови в костную ткань при воздействии солнечного облучения (весной) или под влиянием малых доз витамина D приводит к снижению количества ионизированного кальция в крови и вследствие этого к тетании.
Клин, проявления Т. у детей такие же, как у взрослых (типичен карпопедальный спазм), но чаще наблюдается ларингоспазм (см.) и более выражена тенденция к развитию общих тонических и клонических судорог (см.). Ларингоспазм развивается внезапно: появляется звучный или хриплый вдох при плаче, крике или смехе, при пробуждении от сна, затем следует остановка дыхания, обычно на несколько секунд, но может продолжаться и до 1—2 мин. У ребенка испуганный вид, рот открыт, он судорожно пытается сделать вдох; кожа бледнеет, покрывается холодным потом, затем появляется цианоз, возможны генерализованные клонические или тонические судороги, нередко выявляется экстрасистолпя. Приступ заканчивается глубоким звучным вдохом, после к-рого ребенок обязательно плачет, но через несколько минут успокаивается. Такие приступы могут повторяться несколько раз в день; в промежутке между ними ребенок выглядит вполне здоровым.
Общие тонико-клонические судороги — наиболее тяжелая форма явной Т. Вначале обычно отмечаются кратковременные тонические судороги, а потом развиваются клонические, часто протекающие с потерей сознания. Начинается приступ с судорог мышц лица, к-рые в дальнейшем распространяются на конечности. В большинстве случаев общие судороги продолжаются несколько минут; иногда они могут сопровождаться недержанием кала и мочи, выделением пены изо рта, как при эпилептическом припадке.
В периодах между приступами Т. и при латентной Т. у детей, как и при Т. у взрослых, выявляются гиперрефлексия, парестезии, симптомы повышенной нервно-мышечной возбудимости: положительные симптомы Хвостека, Труссо, феномен Люста (при поколачивании по малоберцовому нерву на наружной поверхности голени ниже головки малоберцовой кости происходит быстрое отведение и сгибание стопы), симптом Маслова (легкий укол кожи у здорового ребенка вызывает учащение и углубление дыхательных движений, а у больного спазмофилией остановку дыхания).
Т. новорожденных необходимо дифференцировать с судорогами при отеке мозга в результате асфиксии, внутричерепных кровоизлияний, гипоксии , гипогликемии, билирубиновой энцефалопатии, пороках развития мозга. Довольно часто у детей грудного возраста причиной судорог бывает лихорадка при любом заболевании, протекающем с повышением температуры (острое респираторное заболевание, грипп, кишечные инфекции, вакцинация, инфекция мочевыводящих путей и др.). Приступ судорог появляется при высокой (ок. 39 град) температуре, в большинстве случаев в первый день лихорадки, в начальный период инф. болезни. Своеобразные тетанические судороги отмечаются у новорожденных при столбняке (см.), врожденном токсоплазмозе (см.), гнойном менингите (см.). Дифференциальный диагноз ларингосиазма проводят с различными видами крупа (см.), а также с врожденным стридором (см.).
Лечение Т. у детей такое же, как у взрослых. Для купирования приступа новорожденным вводят 2—3 мл 10% р-ра хлорида или глюконата кальция, грудным детям — 3 — 4 мл. Внутримышечное введение 25% р-ра сульфата магния осуществляют из расчета 0,8 мл/кг, но не более 8 мл. Из питания больных Т. детей исключают коровье молоко, грудным детям назначают ранний овощной прикорм.
Прогноз и профилактика — такие же, как у взрослых.
Библиогр.: Керпель-Фрониус Э. Педиатрия, пер. с венгер., c. 233, Будапешт, 1977;
Руководство по клинической эндокринологии, под ред. В. Г. Баранова, с. 456, JI., 1977; Руководство по эндокринологии, под ред. Б. В. Алешина и др., с. 195, М., 1973; Фанкони Г. и Вальгрен А. Руководство по детским болезням, пер. с нем., с. 124, М., 1960; Эндокринно-обменная диагностика, под ред. И. Пенчева, пер. с болг., с. 25 4, София, 1964; Handbook of radioimmunoassay, ed. by G. E. Abraham, N. Y.—Basel, 1977; LabhartA. Klinik der inneren Sekretion, B. u. a., 1978; Matthew H. a. o. Hypo-hyperparathyreoi-dism, Evidence for a defective parathyroid hormone, Pediatrics, v. 60, p. 343, 1977; O’Riordan J. L. H. Hormonal control of mineral metabolism, Recent Advanc. Endocr. Metab., v. 1, p. 189, 1978; Textbook of endocrinology, ed. by R. H. Williams, Philadelphia a. o., 1981; Wei- mann G. Tetanie, Med. Klin., S. 1163, 1977; Zuyderhoudt F. М., van der Helm H. J. a. Hootsmans W. J. Serum concentration of ionized calcium in normocalcemic tetany, Europ. Neurol., v. 12, p. 377, 1974.
В. К. Великов; Л. М. Гольбер (пат. физ.), В. А. Таболин (пед.).
По направленности изменения рН в кислую или основную сторону все нарушения КОС подразделяются соответственно на АЦИДОЗЫ и АЛКАЛОЗЫ. Кроме того, в соответствии с изменением концентрации летучей или нелетучих кислот в организме, они соответственно подразделяются на ГАЗОВЫЕ и НЕГАЗОВЫЕ.
Газовый (дыхательный или респираторный) ацидоз развивается при избытке в организме угольной кислоты.
Причинами могут быть недостаточность функции внешнего дыхания (чаще всего гиповентиляция, либо избыток СО2 во вдыхаемом воздухе).
Изменение показателей. При данном нарушении КОС отмечается увеличение РСО2, следствием чего является увеличение SB (табл.41). Показатели ВВ, ВЕ, как правило, не изменяются, либо незначительно возрастают.

Рис. 39. Криволинейная номограмма Зиггаард-Андерсена.
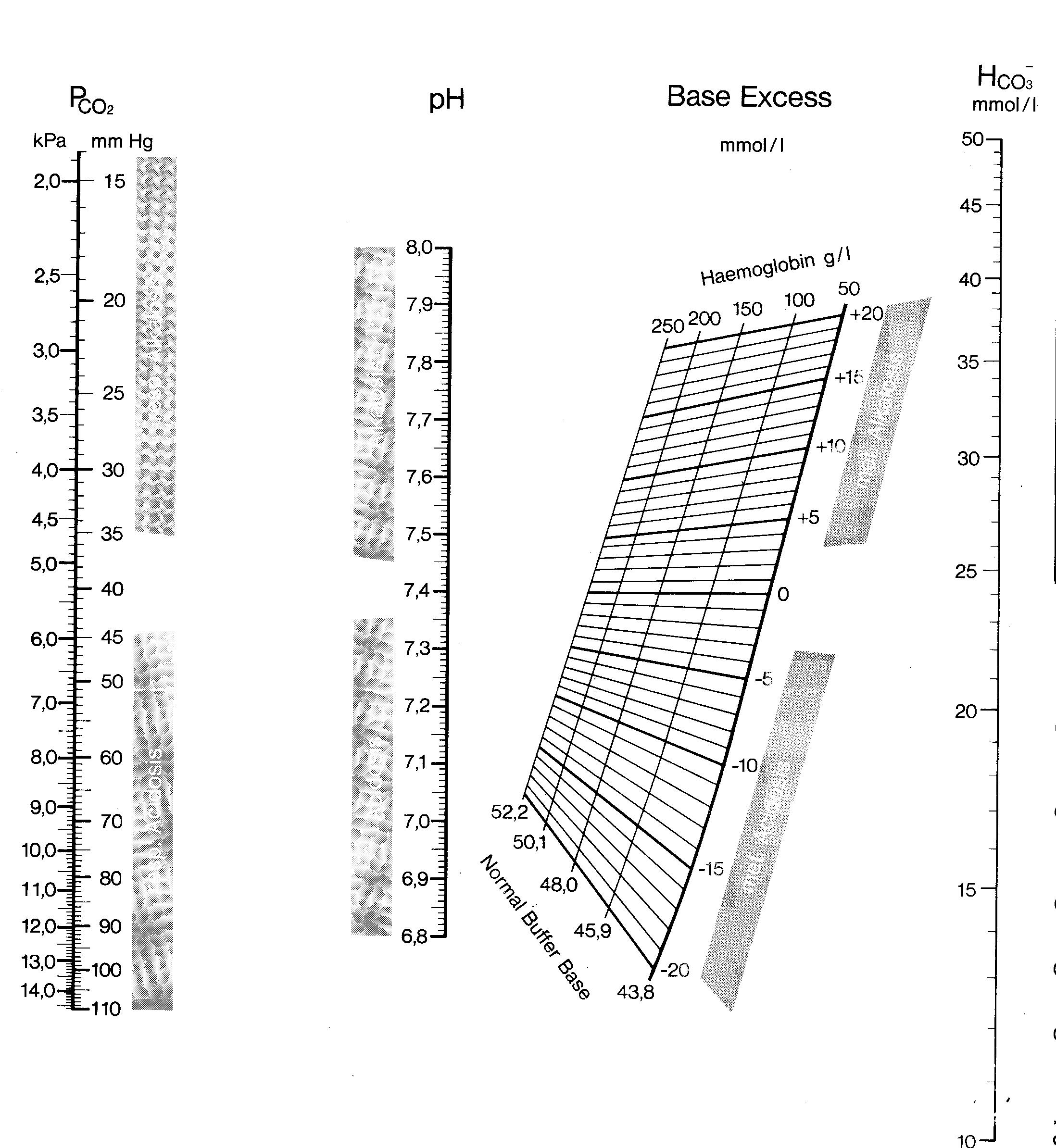
Рис. 40. Линеаризированная номограмма Зиггаарда-Андерсена.
Табл. 41. Направление сдвигов показателей кислотно-щелочного баланса крови и электролитов плазмы
мм. рт. ст
Электролиты (mM)
(мM)
НСО - 3
Метаболический
Респираторный
21-24
Метаболический
+ , К + , Са +2 , выходящих из клеток организма и костей взамен Н + , снижении концентрации ионов Сl - , входящего в эритроциты взамен НСО - 3. Последнее является причиной гипергидратации эритроцитов, ведущей к увеличению их объема.
Коррекция газового ацидоза сводится к устранению вызвавшей его причины, по необходимости – проведения трахеостомии, искусственной вентиляции легких (ИВЛ). Вследствие гипоксии, развивающейся при газовом ацидозе, последний может переходить в метаболический ацидоз из-за накопления нелетучих кислот.
Негазовый (метаболический) ацидоз является наиболее распространенной формой нарушения КОС. Он связан с увеличением концентрации нелетучих кислот.
В зависимости от того, что явилось причиной изменения соотношения доноров и акцепторов Н + , ацидоз подразделяется на абсолютный (положительный) и относительный (отрицательный).
Абсолютный ацидоз развивается вследствие увеличения содержания нелетучих кислот. Причинами могут быть нарушения обмена веществ, ведущие к кетонемии (сахарный диабет, печеночная недостаточность, употребление большого количества глюкозы, фруктозы, галактозы, сорбита), повышенный распад белка, сопровождающийся увеличением содержания фосфорной и серной кислот, почечная недостаточность.
Абсолютный ацидоз может развиваться при чрезмерном введении подкисляющих препаратов (NH4Cl, аргинин-НСl, лизин-НСl и др.). Как указывалось выше, причинами метаболических нарушений могут быть изменения в электролитном балансе. Так, переливание 1 литра изотонического раствора NаСl приводит к дефициту буферных оснований порядка 3-4 ммоль/л. Недостаток альдостерона (при острой или хронической надпочечниковой недостаточности), сопровождающийся избыточным накоплением Н + , также является одной из причин абсолютного ацидоза.
Причинами относительного негазового ацидоза является потеря щелочных компонентов (при фистулах желчевыводящих протоков, протоков поджелудочной железы, диарее, пероральном применении больших количеств хлористого кальция, ведущих к потере бикарбонатов в виде нерастворимых солей при разнообразных поражениях проксимальных почечных канальцев, где происходит реабсорбция бикарбонатов). При негазововом ацидозе, вследствие избыточного содержания водородных ионов, показатель рН уменьшается. Участие анионов буферных систем в компенсации избытка Н + приводит к уменьшению показателей SB, ВВ, ВЕ.
Причиной снижения SB является также уменьшение pСО2, с которым он находится в прямопропорциональной зависимости. Уменьшение pСО2 является следствием гипервентиляции, выступающей в качестве компенсаторной реакции негазового ацидоза. Электролитные изменения проявляются в виде гипернатри-, кали- и кальциемии, вследствие выхода этих ионов из клеток, костной ткани взамен Н + , а также диссоциации белков как оснований в кислой среде.
Снижение концентрации НСО3 - в плазме сопровождается выходом ионов хлора из эритроцитов в плазму. Это приводит к дегидратации эритроцитов и уменьшению их объема.
Коррекция негазового относительного ацидоза осуществляется с помощью введения 10% раствора цитрата натрия через рот (в легких случаях), либо NaНСО3 (6-12 г/сутки) – в тяжелых случаях.
Абсолютный негазовый ацидоз компенсируется с помощью трисбуфера (трисамин, трис, ТНАМ), 1/6 М раствора лактата натрия (12-20 мл/кг). При гипоксии показана оксигенотерапия.
ГАЗОВЫЙ АЛКАЛОЗ развивается при снижении содержания летучей кислоты в организме, т.е. при чрезмерном выведении СО2 из крови Обычно причиной является гипервентиляция.
Выведение СО2 приводит к снижению показателя pСО2, уменьшениию [НСО3 - ], а следовательно, и SВ. Причинами уменьшения SВ является также торможение реабсорбции бикарбоната почками, как компенсаторной реакции.
Уменьшение [Н + ] вследствие низкого содержания угольной кислоты приводит к возрастанию рН. Показатели ВВ, ВЕ, как правило, не изменяются при респираторных нарушениях.
Электролитные изменения проявляются в уменьшении [Na + ], [К + ], [Са 2+ ]. Последние уходят в костную ткань и другие клетки взамен ионов Н + , а также усиливается их связывание с белками, которые в щелочной среде диссоциируют как кислоты. Снижение [Са 2+ ] в плазме крови может явиться причиной тетании. Вследствие снижения [НСО3 - ] в плазме ионы Сl - , выходит из эритроцитов, что приводит к дегидратации последних.
Коррекция газового алкалоза осуществляется путем угнетения дыхания с помощью лекарственных веществ (морфин и др.), перевода на ИВЛ с гиповентиляцией, увеличения СО2 во вдыхаемом воздухе.
НЕГАЗОВЫЙ АЛКАЛОЗ развивается вследствие избытка нелетучих оснований (абсолютный), либо дефицита нелетучих кислот (относительный).
Абсолютный (положительный) негазовый алкалоз может развиваться при переливании больших количеств консервированной крови, содержащей цитрат Na, при передозировке NaНСО3 (50 г/сутки), что возможно при коррекции метаболического ацидоза.
Относительный (отрицательный) негазовый алкалоз развивается при потере кислых валентностей (рвота, врожденная хлоридная диарея, применение ртутьсодержащих мочегонных).
Негазовый алкалоз характеризуется возрастанием показателя рН, увеличением pСО2 вследствие гиповентиляции как компенсаторной реакции легких.
Участие доноров водорода (кислот буферных систем) в компенсации избытка щелочных валентностей сопровождается накоплением бикарбононата натрия и анионов других буферных систем. Это сопровождается увеличением показателей SВ, ВВ, ВЕ.
Электролитные нарушения проявляются в снижении концентрации [Na + ], [К + ], [Са 2+ ], [Сl - ]. Причиной снижения [К + ], [Na + ] является их связывание белками, а также выведение с мочой в виде бикарбонатов. Это ведет к выходу ионов К + из эритроцитов и других клеток взамен ионов Н + и развитию гипокалиемического внутриклеточного ацидоза, сопровождающего внеклеточный алкалоз.
Коррекция негазового алкалоза заключается во введении подкисляющих веществ: 1% раствора NH4Cl, CaCl2, KCl и др.
В связи с однотипностью изменений показателей при респираторном ацидозе и метаболическом алкалозе, а также респираторном алкалозе и метаболическом ацидозе возникает трудность (особенно в компенсированных случаях, когда рН не изменяется) в определении первичных и вторичных (компенсированных) сдвигов. В таких случаях могут оказать помощь данные объективного обследования. Правильная подстановка диагноза заболевания поможет установить характер нарушений КОС, что важно для проведения корригирующих терапевтических мероприятий.
Табл.42. Основные показатели КОС ацидоза и алкалоза
Прототипом ее является паратиреопривная тетания. При уменьшенном образовании паратгормона тормозится выделение почками фосфора и повышается уровень фосфора в крови; в результате снижается использование фосфора из костей и, таким образом, уменьшается деструкция костной ткани и высвобождение кальция, что приводит к гипокальциемии. Так как, кроме того, паратгормон, по-видимому, непосредственно стимулирует деятельность остеокластов, при его дефиците замедляется деструкция костей.
Клинически решающее значение имеют характерные данные исследования сыворотки крови: гипокальциемия (в норме 9,5—11 мг%) и гиперфосфатемия (в норме 3,5 мг% ±0,5 мг%), нормальный или слегка пониженный уровень щелочной сывороточной фосфатазы, пониженное выделение кальция и фосфора с мочой. Изменения в крови не всегда резко выражены как в отношении гипокальциемии, так и в еще меньшей степени в отношении гиперфосфатемии.
К другим клиническим симптомам гипопаратиреоидизма относятся трофические нарушения. Эти изменения, преимущественно эктодермальных образований, наблюдаются почти исключительно при недостаточности паращитовидных желе з и отсутствуют обычно при других формах, так что они являются очень ценными признаками паратиреопривной тетании. Известны образование катаракты (в начальных случаях необходимо исследование с щелевой лампой), дефекты эмали на э у б а х (в форме точек и борозд), потрескавшаяся, шершавая и сухая кожа (кроме того, наклонность к экземе, псориазу и герпетиформному импетиго), поперечная исчерченность ногтей.
Вследствие нарушения соотношения кальция и фосфатов происходит повышенное отложение извести в местах прикрепления сухожилий и в ганглиях мозгового ствола. Увеличенное содержание ее в костях (череп) можно объяснить аналогичными отложениями, а также уменьшенным рассасыванием кости (в отличие от остеопороза при болезни Реклингаузена).
Выражением гипокальциемии не только на почве заболевания эпителиальных телец является удлинение отрезка Q — Г на ЭКГ (удлиненный интервал S — Т при нормальной ширине зубца Т). Это удлинение интервала Q — Т часто является первым указанием на наличие гипокальциемии.
Рентгенологически при длительной недостаточности паращитовидных желез иногда обнаруживаются отложения извести в ганглиях мозгового ствола.
Паратиреопривная тетания диагностируется без затруднений при наличии этого симптома и анамнестических указаний на произведенную, иногда много десятилетий тому назад, струмэктомию.
Гораздо большие трудности представляет диагностика так называемой идиопатической недостаточности паращитовидных желез. При этом речь идет все же о редком заболевании Диагноз ставится при наличии типичного гипокальциемическо-гиперфосфатемического синдрома, причины возникновения которого неизвестны.
К другим формам гипокальциемической тетании относятся: рекальцификационная тетания после оперативного удаления аденомы паращитовидной железы при болезни Реклингаузена. Эта тетания возникает вследствие того, что после выпадения повышенного воздействия паратгормона кости скелета поглощают возможно больше кальция, что ведет к уменьшению содержания его в крови.
Энтерогенная тетания вследствие нарушений всасывания кальция в тонком кишечнике. На правильный диагноз указывают профузные поносы или по меньшей мере выраженное расстройство переваривания жиров. Часто имеются и другие последствия нарушенного всасывания в кишечнике: остеомаляция, гемералопия, гипопротромбинемия, мегалоцитарная анемия, глоссит.
Энтерогенная тетания отличается от тетании при недостаточности паращитовидных желез наличием гипофосфатемии, так как всасывание фосфатов также нарушено. Одновременная гипофосфатемия даже при значительной гипокальциемии тормозит развитие симптомов тетании. Тетания вследствие заболеваний почек наблюдается при многих уремических состояниях.
Тетания при гипокальциемии вследствие отравления фтором или солями щавелевой кислоты встречается очень редко.
Общая информация
Проект "Больница на дому"
Нейрореанимация ЛРЦ Росздрава
Обмен опытом
- Мастер-классы
- Статьи и лекции
- Книги
Наши проекты:
При черепно-мозговой травме развиваются все возможные нарушения кислотно-основного состояния, включая двойные и тройные расстройства.
Немного физиологии
Суть образования иона водорода и функционирования буферных систем.
В процессе жизнедеятельности человеческого организма образуются летучая угольная кислота и нелетучие сульфаты и фосфаты. Появление этих соединений может изменять кислотность клетки и нарушать деятельность ферментов. Для предупреждения энзимной дисфункции существуют два пути выведения кислот – ренальный и респираторный. Нелетучие сульфаты и фосфаты выводятся почками. Угольная кислота распадается на углекислый газ (СО2) и воду. Избыток СО2 выводится легкими (отсюда термин летучая кислота). Соответствие темпа образования и выведения кислот обеспечивает поддержание нормального рН, то есть отрицательного десятичного логарифма концентрации водородных ионов.
При несоответствии образования и выведения кислот или оснований развивается алкалоз или ацидоз.
Механизмы выведения легкими и почками из организма избытка кислот или их задержки обладают определенной инертностью. Для сглаживания колебаний рН в ожидании респираторной и ренальной компенсации включаются буферные системы. Есть два основных буфера – карбонатный и гемоглобиновый.
Суть работы буферов сводится к тому, чтобы связать сильные кислоты и получить слабые, которые не столь опасны для организма. Карбонатный буфер представлен уравнением:
H + + Н СО3- ↔ Н2 СО3 ↔ СО2 + Н2О
Уравнение гемоглобинового буфера:
H + + Нв - ↔ H + Нв
Согласно этим уравнениям, сильные кислоты (H + ) связываются с бикарбонатом и гемоглобином с образованием в обоих случаях слабых кислот (Н2 СО3 и H + Нв).
Оба буфера равны по своему значению для организма. Однако внимание клиницистов фокусируется преимущественно на карбонатном буфере по следующим соображениям:
•Каждый компонент буфера легко измеряется (СО2 и Н СО3-).
•Величина СО2 отражает респираторную причину расстройств кислотно-основного состояния (КОС), величина Н СО3- – метаболическую.
Алгоритм оценки КОС
•Сначала оценивают величину рН (норма – 7,38-7,44). Значения рН ниже 7,35 называются ацидемией, выше 7,45 – алкалемией. Следует учитывать логарифмический характер шкалы рН. Изменения в пределах 7,40-7,20 не столь угрожающи, как значения 7,20 и ниже. Величина рН 7,2-7,4 требует не немедленного введения экзогенного натрия бикарбоната, а экстренного выяснения причин, вызвавших ацидоз (нарушения гемодинамики, дыхания, метаболизма) и их коррекции.
•Далее оценивают напряжение углекислого газа в артериальной крови – ра СО2 (норма – 35-45 мм рт.ст.) При снижении ниже 35 мм рт.ст. диагностируют респираторный алкалоз, при уровне выше 45 мм рт.ст. – респираторный ацидоз.
•Затем оценивают содержание бикарбоната – Н СО3- (норма – 24-32 мэкв/л). Метаболический ацидоз снижает уровень Н СО3-, метаболический алкалоз – повышает. Более удобным и точным показателем является ВЕ (base excess – избыток оснований), который количественно отражает степень метаболических отклонений и зависит от активации всех буферных систем, а не только карбонатной. ВЕ (в норме от -2 до +2) – это не простая разница между измеренным уровнем Н СО3- и нормальным, а разница между так называемым корректирующим уровнем Н СО3- и нормой. Корректирующий уровень Н СО3- – это количество Н СО3-, которое позволяет вернуть рН к 7,40, а р СО2 – к 40 мм рт.ст.
Термины ацидоз и алкалоз относятся не к величине рН, а к базовым патофизиологическим процессам, приводящим к ацидемии и алкалемии. Вызовут ли ацидоз и алкалоз изменения рН, зависит от степени их респираторной или метаболической компенсации.
Ацидемия и алкалемия отражают некомпенсированный ацидоз и алкалоз. Нормальная величина рН при измененных раСО2, Н СО3- и ВЕ отражает компенсированный ацидоз или алкалоз.
Повышение раСО2 при сниженных НСО3- и ВЕ может быть проявлением или респираторного ацидоза с компенсаторным метаболическим алкалозом, или метаболического алкалоза с компенсаторным респираторным ацидозом. Снижение раСО2 при повышенных Н СО3- и ВЕ является проявлением или респираторного алкалоза с компенсаторным метаболическим ацидозом, или метаболического ацидоза с компенсаторным респираторным алкалозом. В клинической практике по данным анализа КОС определить, какие расстройства являются первичными, а какие компенсаторными обычно невозможно. Причиной является использование газоанализаторов, которые прямо измеряют только несколько параметров КОС – рН, Н СО3- и раСО2, а остальные рассчитывают по номограммам. В связи с этим решить эту проблему можно только на основании клинической картины и характера патологического процесса.
3.2.1. Респираторный алкалоз
Ишемия головного мозга вызывает накопление лактата в ткани мозга и развитие метаболического ацидоза в центральной нервной системе. Местный ацидоз вызывает стимуляцию рецепторов дыхательного центра с развитием гипервентиляции и гипокапнии. С точки зрения компенсации метаболического ацидоза в мозге гипокапния является компенсаторной, с точки зрения всего организма – избыточной.
Респираторный алкалоз при черепно-мозговой травме имеет два механизма самоподдержания. В результате действия первого механизма (рис. 3.12) для компенсации респираторного алкалоза почки выводят бикарбонаты. Недостаток бикарбонатов вызывает нарастание тканевого, в том числе и церебрального ацидоза. Порочный круг замыкается: церебральный ацидоз усиливает стимуляцию дыхательного центра с развитием гипервентиляции, гипокапнии и респираторного алкалоза. Второй механизм состоит в следующем (рис. 3.13): при избыточной гипервентиляции и гипокапнии возникает спазм церебральных сосудов и ишемия мозга с нарастанием ацидоза в мозге. Ацидоз тканей мозга приводит к компенсаторной гипервентиляции.
Лечение респираторного алкалоза сводится к коррекции церебральной гемодинамики и оксигенации. Большое значение имеет также устранение дыхательных расстройств, рациональный подбор режимов искусственной и вспомогательной вентиляции легких.
3.2.2. Респираторный ацидоз
Угнетение сознания вследствие нарастания внутричерепной гипертензии и дислокации мозга, а также воздействие дополнительных метаболических факторов (алкоголь, седативные средства) может приводить к угнетению дыхания и развитию респираторного ацидоза. Гиповентиляция и гиперкапния при поражении структур задней черепной ямки иногда развивается и без изменения уровня сознания. В этом случае ведущим механизмом является угнетение деятельности дыхательного центра, располагающегося в бульбарных отделах ствола мозга. Гиперкапния вызывает расширение церебральных сосудов, нарастание кровенаполнения мозга и прогрессирование внутричерепной гипертензии.
Лечение респираторного ацидоза сводится к проведению ИВЛ и нормализации уровня углекислоты.
3.2.3. Метаболический алкалоз
Немного физиологии
Участие аниона бикарбоната в поддержании кислотно-основного состояния и электронейтральности крови является мостиком между показателями КОС и электролитным балансом. Цепь событий обычно бывает следующей.
Из-за развития гиповолемии наблюдается уменьшение концентрации калия в плазме. В порядке компенсации калий начинает поступать в плазму из клеток. Вместо него в клетки входит другой катион – ион водорода. Избыток ионов водорода приводит к клеточному ацидозу, который стимулирует задержку почками ионов бикарбоната с развитием внеклеточного (плазменного) метаболического алкалоза. Накопление анионов бикарбоната компенсаторно снижает уровень хлоридов крови.
Метаболический алкалоз разделяется на соль-чувствительный (речь идет о чувствительности к натрию хлориду) и соль-устойчивый. Соль-чувствительный алкалоз возникает из-за неоднократной рвоты, постоянной активной аспирации содержимого желудка, при гиповолемии без выраженного избытка минералокортикоидов. Эта форма алкалоза возникает также после купировании гиповентиляции (постгиперкапнический алкалоз). Основной причиной развития метаболического алкалоза в данных клинических ситуациях являются потери ионов водорода и хлора. Потери водорода создают относительный избыток бикарбонатов, а потери хлора дополнительно стимулируют задержку бикарбонатов для поддержания достаточной концентрации анионов в крови. Кроме того, возникает вторичный гиперальдостеронизм в ответ на снижение внутрисосудистого объема, сопровождающийся задержкой натрия и потерями калия.
Причиной соль-устойчивого алкалоза является избыток минералокортикоидов из-за экзогенного введения гидрокортизона, преднизолона, дексаметазона. Для дифференциальной диагностики этих форм алкалоза необходимо исследование содержания натрия и калия крови. При соль-чувствительном алкалозе отмечается снижение концентраций обоих ионов, при соль-устойчивом – повышение концентрации натрия и снижение калия. Аналогично изменениям натрия меняется уровень хлоридов крови. Особняком стоит соль-чувствительный алкалоз после применения диуретиков. Так как при использовании диуретиков теряются и вода, и натрий, то на фоне гиповолемии может развиваться как гипонатриемия, так и гипернатриемия.
Лечение соль-чувствительного алкалоза состоит во введении натрия хлорида и калия хлорида. Соль-устойчивый алкалоз лечат препаратами калия и ограничением натрия. Возможно также применение калий-сберегающих диуретиков (спиронолактона). При алкалозе вследствие использования диуретиков уровень натрия корригируют после исследования содержания этого иона в плазме крови.
3.2.4. Метаболический ацидоз
При накоплении в крови неопределяемых анионов, а также лактата и алкоголей (спиртов), компенсаторно снижается уровень бикарбоната и развивается метаболический ацидоз. Такой ацидоз называется «gap acidosis», то есть ацидоз с увеличением анионного провала (более 12 мэкв/л). Запомнить названия неопределяемых кислот помогает придуманное нами для учебных целей мнемоническое правило «Лактат УДАЛой»: причинами нарастания ацидоза являются лактат, У – уремия, Д – диабет (гипергликемия), АЛ – алкоголи. Наиболее частой причиной является молочная кислота (лактат), накапливающаяся в крови из-за нарушений гемодинамики и перфузии тканей.
При развитии gap acidosis отмечается гипонатриемия из-за повышения осмоляльности крови. Например, в среднем при повышении содержания глюкозы на каждые 10 ммоль/л отмечается снижение концентрации натрия на 3 мэкв/л. Гипергликемия вызывает осмотический диурез, который приводит к увеличению потерь калия с мочой и развитию гипокалиемии.
Лечение этой формы метаболического ацидоза сводится к введению растворов натрия хлорида (0,9%) и обязательному применению препаратов калия. При лактат-ацидозе и диабетическом кетоацидозе введение натрия бикарбоната является неоправданным. Нужно лечить причину ацидоза – восстанавливать гемодинамику или вводить инсулин, тогда будут купированы избыток лактата и кетоновых тел. Экзогенно введенный натрия бикарбонат в этом случае является лишним и опасным, так как вызывает другую крайность – метаболический алкалоз и связанную с ним гипокалиемию.
Метаболический ацидоз без увеличения анионного провала (12 мэкв/л и ниже) называют «non-gap acidosis». При ЧМТ возможны два вида такого ацидоза: с повышением в плазме крови уровня хлоридов (гиперхлоремический ацидоз) и с нормальным уровнем хлора. Причиной гиперхлоремического ацидоза являются повышенные потери бикарбоната (НСО3-) через желудочно-кишечный тракт при диарее. Диарея - нередкое событие при ЧМТ, что связано с широким использованием антибиотиков и развитием дисбактериоза. Хотя она нечасто выражена настолько, чтобы привести к грубым нарушениям КОС, помнить об этой причине ацидоза нужно. Для коррекции ацидоза показано введение натрия и воды в виде растворов с повышенной осмоляльностью и низким содержанием хлора: растворов натрия бикарбоната, Рингер–лактата, глюкозы (не менее 10%). Из-за потерь калия при диаррее показано применение растворов калия.
Причиной non-gap acidosis с нормальным уровнем хлора является уменьшение экскреции ионов водорода (Н + ) и (или) увеличение потерь бикарбоната (НСО3-) при развитии минералокортикоидной недостаточности. При этом теряются вода и натрий. Лечение в этом случае сводится к регидратации растворами изотонического натрия хлорида. Показано также использование кортинеффа и гидрокортизона. Необходимо быть осторожным с растворами калия!
3.2.5. Комплексные (двойные и тройные) расстройства КОС
При ЧМТ могут отмечаться комплексные расстройства КОС. Они возникают как следствие неадекватной работы компенсаторных механизмов (почки или легкие), а также при нерациональном проведении искусственной вентиляции лёгких (ИВЛ). Например при использовании седативных препаратов снижается респираторный ответ на метаболический ацидоз. Вследствие этого одновременно развиваются и метаболический, и респираторный ацидоз. При нарастании дислокации мозга наблюдается гипервентиляция, нарушается моторика желудочно-кишечного тракта с появлением по желудочному зонду застойного содержимого, отмечается нестабильность гемодинамики из-за выделения большого количества мочи. Эти процессы вызывают респираторный алкалоз в сочетании с метаболическим алкалозом и метаболическим ацидозом. К сожалению, большинство комплексных расстройств диагностируется только при использовании нового поколения газоанализаторов, измеряющих отдельные показатели КОС (например, рСО2 и НСО3-), а не рассчитывающих их по номограммам. Учитывая невысокую распространенность таких приборов, мы не будем останавливаться на комплексных расстройствах подробнее.
Прототипом ее является паратиреопривная тетания. При уменьшенном образовании паратгормона тормозится выделение почками фосфора и повышается уровень фосфора в крови; в результате снижается использование фосфора из костей и, таким образом, уменьшается деструкция костной ткани и высвобождение кальция, что приводит к гипокальциемии. Так как, кроме того, паратгормон, по-видимому, непосредственно стимулирует деятельность остеокластов, при его дефиците замедляется деструкция костей.
Клинически решающее значение имеют характерные данные исследования сыворотки крови: гипокальциемия (в норме 9,5—11 мг%) и гиперфосфатемия (в норме 3,5 мг% ±0,5 мг%), нормальный или слегка пониженный уровень щелочной сывороточной фосфатазы, пониженное выделение кальция и фосфора с мочой. Изменения в крови не всегда резко выражены как в отношении гипокальциемии, так и в еще меньшей степени в отношении гиперфосфатемии.
К другим клиническим симптомам гипопаратиреоидизма относятся трофические нарушения. Эти изменения, преимущественно эктодермальных образований, наблюдаются почти исключительно при недостаточности паращитовидных желе з и отсутствуют обычно при других формах, так что они являются очень ценными признаками паратиреопривной тетании. Известны образование катаракты (в начальных случаях необходимо исследование с щелевой лампой), дефекты эмали на э у б а х (в форме точек и борозд), потрескавшаяся, шершавая и сухая кожа (кроме того, наклонность к экземе, псориазу и герпетиформному импетиго), поперечная исчерченность ногтей.
Вследствие нарушения соотношения кальция и фосфатов происходит повышенное отложение извести в местах прикрепления сухожилий и в ганглиях мозгового ствола. Увеличенное содержание ее в костях (череп) можно объяснить аналогичными отложениями, а также уменьшенным рассасыванием кости (в отличие от остеопороза при болезни Реклингаузена).

Выражением гипокальциемии не только на почве заболевания эпителиальных телец является удлинение отрезка Q — Г на ЭКГ (удлиненный интервал S — Т при нормальной ширине зубца Т). Это удлинение интервала Q — Т часто является первым указанием на наличие гипокальциемии.
Рентгенологически при длительной недостаточности паращитовидных желез иногда обнаруживаются отложения извести в ганглиях мозгового ствола.
Паратиреопривная тетания диагностируется без затруднений при наличии этого симптома и анамнестических указаний на произведенную, иногда много десятилетий тому назад, струмэктомию.
Гораздо большие трудности представляет диагностика так называемой идиопатической недостаточности паращитовидных желез. При этом речь идет все же о редком заболевании Диагноз ставится при наличии типичного гипокальциемическо-гиперфосфатемического синдрома, причины возникновения которого неизвестны.
К другим формам гипокальциемической тетании относятся: рекальцификационная тетания после оперативного удаления аденомы паращитовидной железы при болезни Реклингаузена. Эта тетания возникает вследствие того, что после выпадения повышенного воздействия паратгормона кости скелета поглощают возможно больше кальция, что ведет к уменьшению содержания его в крови.
Энтерогенная тетания вследствие нарушений всасывания кальция в тонком кишечнике. На правильный диагноз указывают профузные поносы или по меньшей мере выраженное расстройство переваривания жиров. Часто имеются и другие последствия нарушенного всасывания в кишечнике: остеомаляция, гемералопия, гипопротромбинемия, мегалоцитарная анемия, глоссит.
Энтерогенная тетания отличается от тетании при недостаточности паращитовидных желез наличием гипофосфатемии, так как всасывание фосфатов также нарушено. Одновременная гипофосфатемия даже при значительной гипокальциемии тормозит развитие симптомов тетании. Тетания вследствие заболеваний почек наблюдается при многих уремических состояниях.
Тетания при гипокальциемии вследствие отравления фтором или солями щавелевой кислоты встречается очень редко.
Читайте также:

