Диабет бородатых женщин что это
Опубликовано: 17.09.2024
Сниженный биологической ответ ткани на воздействие нормальной концентрации инсулина называется инсулинорезистентностью (ИР). Организм вырабатывает инсулин (как правило, в более высоких концентрациях, чем у здоровых людей), но не использует его эффективно. Это один из ключевых патофизиологических факторов развития диабета 2 типа.
Резистентность к инсулину может проявляться в широком спектре дерматологических проявлений.
К ним относятся: черный акантоз, гирсутизм (яичниковая гиперандрогения), фиброэпителиальные полипы и андрогенетическая алопеция. Кожные проявления инсулинорезистентности в режиме реального времени помогают врачу определить дальнейшую тактику терапии, избежать диабета, повысить эффективность лечения метаболического синдрома, воздействовать на патогенез, а не бороться с симптомами. 91% пациентов с диабетом 2 типа имеют по крайней мере один дерматологический симптом. 70-80% пациентов с ожирением будет имеют резистентность к инсулину.
Инсулинорезистентность развивается за несколько лет до клинического диагноза сахарного диабета. Биологическое обоснование ассоциации ИР с кожными проявлениями опирается на тот факт, что гиперинсулинемия активирует рецепторы к инсулиноподобному фактору роста-1 (ИФР-1), расположенных в фибробластах и кератиноцитах. Повышенный уровень инсулина и ИФР-1 увеличивают выработку андрогенов в яичниках через повышение местной активности 17-гидроксилазы и ингибирования печеночного синтеза секс-гормон-связывающего глобулина (shbg), что повышает доступность свободного тестостерона.
Андрогенетическая алопеция. Одним из распространенных факторов андрогенетической алопеции (АГА) является метаболический синдром (включающий инсулинорезистентность). Тестостерон метаболизируется во многих тканях кожи. Он проникает через клеточную мембрану и необратимо преобразовывается с помощью 5-Альфа-редуктазы (преимущественно II типа) в цитоплазме в наиболее мощной форму: дигидротестостерон (ДГТ). ДГТ является основным андрогеном, участвующим в патогенезе АГА. ДГТ связывается с рецепторами андрогенов и транслоцируется в ядро, где стимулирует транскрипцию гена. Эта активация является ключом к постепенной трансформации терминальных фолликулов в небольшие пушковые волосики, с укороченного анагена.
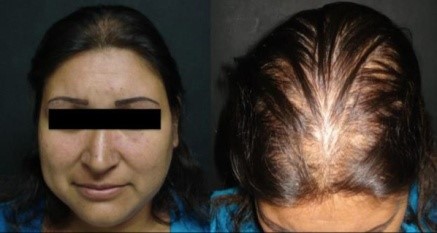
Потеря волос по женскому типу.
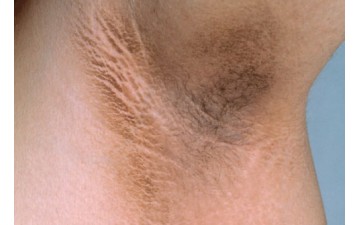
Другие кожные проявления. Фиброэпителиальная полипы. ИФР-1 связывается с рецепторами в кератиноцитах, вызывая эпидермальную гиперплазию. Клинически это маленькие, мягкие, слегка гиперпигментированные опухоли различного размера, имеющие ножку. Часто множественные, но могут проявиться как единичное поражение. Шея, подмышечные впадины и пах являются наиболее распространенными областями поражения, однако, поражаться могут веки и в подгрудные складки.
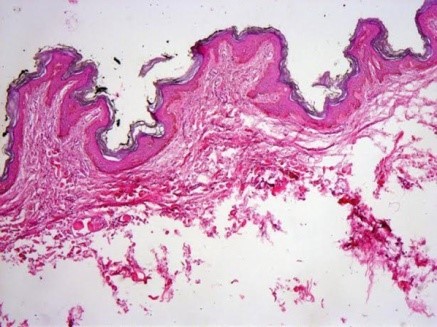
Гистологическая картина, демонстрирующая папилломатоз.
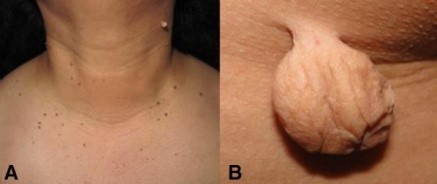
Клиническая картина.
Черный акантоз. Чаще всего является признаком инсулинорезистентности, однако существуют и другие причины развития. Доброкачественный вариант врожденный или развивается в раннем детстве. Не связан с метаболическими изменениями. Злокачественная форма ассоциируется с аденокарциномой желудочно-кишечного тракта. Ассоциированный с приемом лекарственных средств, таких как никотиновая кислота, оральные контрацептивы, кортикостероиды, и метилтестостерон. Как правило, проходит самопроизвольно в течение 4-11 месяцев после прекращения приема препарата. Ожирение-связанный является наиболее частым вариантом и развивается как проявление резистентности к инсулину. Патогенез аналогичен папилломатозу (результат стимуляции ИФР-1 кератиноцитов и фибробластов в дерме). Классический топография включает в себя шею, подмышечные впадины и локти Возможно проявление в периорбитальной и околопупочной областях, внутренней поверхности бедер, подгрудной складки, коленях.
Гирсутизм, акне. Термин «диабет бородатых женщин» был использован впервые Арчард и Тьер в 1920-е годы, когда впервые выявлена взаимосвязь нарушения углеводного обмена и гиперандрогении. Синдром поликистозных яичников (СПКЯ) является общепризнанным метаболическим изменением, связанным с повышенным риском развития СД-2 и бесплодия. Независимо от ожирения, большой процент женщины с СПКЯ имеют резистентность к инсулину. Распространенность ожирения среди них колеблется от 25% до 70% (обычно центральный тип) и способствует инсулинорезистентности. В пробирке исследования показали, что инсулин усиливает действие лютоинезирующего гормона на яичниковую продукции андрогенов . Гиперандрогения является одним из ключевых диагностических признаков СПКЯ и проявляется клинически как гирсутизм, акне и АГА.
Диагностика. Тест толерантности к глюкозе считается золотым стандартом для диагностики инсулинорезистентности. Он выявляет повышение сахара натощак а так же после еды.
Примечание: Однако ИР может развиться задолго до повышения сахара в крови. Для ее выявления на ранних стадиях возможно проведение теста толерантности к глюкозе с определением не только сахара, но и С-пептида, инсулина. Повышение С-пептида и инсулина говорят о их повышенной продукции для преодоления тканевого сопротивления.
Лечение. Методы преодоления инсулинорезистентности включают в себя модификацию образа жизни, питания и медикаментозную терапию. Изменение образа жизни должно включать физические упражнения и потерю веса. Инсулин-сенсибилизирующие средства, такие как метформин.
Примечание: При выставленном диагнозе «сахарный диабет 2 типа», рекомендуемая доза метформина 2000-3000 мг в сутки. Старт терапии с 500мг в сутки, с дальнейшим увеличением дозы по 500мг через 1-2 недели. При выявлении инсулинорезистентности без повышения гликемии рекомендуемая доза 1000мг с контролем инсулина и С-пептида. При отсутствии нормализации этих показателей возможно повышение дозы.
Вас беспокоят очень нерегулярные менструации, которые периодически пропадают совсем? А может быть вы уже считаете это своей нормой? Это не норма, а симптом многих серьезных заболеваний. И одно из них — синдром поликистозных яичников.
«Синдром поликистозных яичников» — звучит очень страшно. Воображение рисует множество огромных кист, растущих на яичниках, и чудовищные страдания. «Надо же, такая молодая, а уже поликистоз», — сочувственно качают головами окружающие.
На самом деле все совершенно не так. При СПКЯ вовсе не образуются кисты, как можно подумать, а лишь накапливаются незрелые фолликулы из-за нарушения их нормального созревания. Эти фолликулы располагаются по периферии в виде «жемчужного ожерелья» — типичного ультразвукового признака синдрома. СПКЯ, по мнению большинства исследователей, — наследственное заболевание, разворачивающееся вскоре после начала менструаций. Поэтому неудивительно, что большинство пациенток, у которых диагностировали данный синдром, достаточно молоды.
Однако основные клинические признаки могут серьезно беспокоить женщин — месячные нерегулярны, кожа жирная с угревыми высыпаниями, волосы растут по мужскому типу (от тонкой темной полоски на животе до вполне выраженных усиков и бороды), беременность получается не у всех и не сразу. Однако это только видимая часть айсберга, синдром имеет достаточно масштабные скрытые проявления и связанные с ними риски.
История вопроса*
В 1935 году американские гинекологи Ирвинг Штейн и Майкл Левенталь четко обозначили синдром, при котором аменорея сочетается с множественными мелкими кистами в обоих яичниках. Несколько десятилетий это состояние так и называли — синдром Штейна – Левенталя.
Тем не менее до конца ХХ века диагноз СПКЯ представлял собой «помойку», куда относили всех пациенток с нарушением менструального цикла без определенных причин. Такая ситуация сохранялась вплоть до 2003 года, когда в Роттердаме собрались ведущие европейские эксперты и сформулировали правила установки этого диагноза.
Было принято решение диагностировать СПКЯ при наличии любых двух критериев из нижеперечисленных:
- Менструальная дисфункция с ановуляцией: редкие менструации, отсутствие менструаций в течение длительного времени, постоянные скудные кровомазания, отсутствие беременности на протяжении длительного времени
Примечание: Этот критерий неприменим для девочек-подростков и женщин в период пременопаузы, поскольку становление и угасание менструальной функции даже в норме нередко сопровождаются нерегулярными менструациями и отсутствием овуляций. - Клинические и/или биохимические признаки избыточной секреции или активности андрогенов — «мужских» половых гормонов (усиленный рост волос на теле по мужcкому типу, повышенная жирность кожи, угревые высыпания на лице, спине, черный акантоз — темные участки кожи в области промежности, паховых складках и подмышечной области).
- Наличие поликистозных яичников по данным УЗ-исследования — не менее 12 фолликулов диаметром 2–9 мм в одном яичнике и/или увеличение объема хотя бы одного яичника (более 10 мм³) при отсутствии доминантного фолликула диаметром (более 10 мм³).
Но если бы нарушения при СПКЯ ограничивались только нарушениями цикла и волосатостью, это было бы еще не так страшно.
Еще в 1921 году французские врачи Эмиль Ашард (Emile Achard) и Джозеф Тьер (Joseph Thiers) описали обменные нарушения при синдроме поликистозных яичников, как «диабет бородатых женщин». Действительно, кроме прочих симптомов для СПКЯ характерно также нарушение жирового и углеводного обмена с развитием ожирения и сахарного диабета 2-го типа.
И, к сожалению, это далеко не все. У женщин с СПКЯ существенно повышается риск развития атеросклероза, сосудистых осложнений (инсультов и инфарктов), венозных тромбоэмболий, депрессивных расстройств вплоть до развернутой психиатрической симптоматики, а также рака эндометрия.
Как это выглядит?
При подозрении на СПКЯ врач следует определенному диагностическому алгоритму, собирая «правильные кирпичики» и отбрасывая «неправильные».
1. Очень просто работать с пациентками, у которых есть менструальный календарь. Так, если за год у женщины было меньше 10 менструаций, можно говорить об олигоменорее. Если менструаций не было более 3 месяцев — о вторичной аменорее.
Если менструации регулярные, но беременность не наступает за 12 циклов, предполагают отсутствие овуляций. Когда речь заходит о бесплодии, оптимальным методом диагностики становится ультразвуковая фолликулометрия — наблюдение за жизнью фолликулов с помощью УЗИ. Если в двух циклах подряд не зафиксированы признаки произошедших овуляций, то их отсутствие считается доказанным. Забегая вперед, скажу, что 1-2 раза в год овуляции у таких пациенток все-таки случаются, поэтому спонтанные беременности у них возможны и даже нередки.
2. Активность «мужских» половых гормонов обычно видна невооруженным взглядом и оценивается с помощью шкалы Ферримана – Голлвея. Подсчету подлежат только плотные остевые волосы, пушком можно пренебречь.

У представительниц европеоидной расы 8 баллов и более позволяют говорить о гирсутном синдроме. Широко известно, что с «мужскими» гормонами связаны также угревые высыпания, однако для диагностики синдрома важен именно гирсутизм.
Если никакого «мужского» оволосения нет, придется сдавать «мужские» гормоны. Тут есть определенные сложности, поскольку точных методов определения пока не существует, а крупные исследования для уточнения границ нормы не проводились. Поэтому, к результатам этих анализов и их трактовке стоит относиться с большой долей скепсиса.
Важно понимать, что, по обновленным рекомендациям Эндокринологического общества, «кирпичиком» к диагнозу СПКЯ считают как клинические проявления избыточной активности «мужских» гормонов (даже если их уровень в крови нормальный), так и их повышенное содержание в сыворотке крови (без прыщей, волосатости и черного акантоза). Поэтому анализы на тестостерон чаще делают пациенткам без клинических проявлений гирсутизма, или при очень сильно выраженных симптомах для исключения опухолевой природы заболевания.
С чем можно перепутать
Для окончательной верификации диагноза врач должен исключить другие состояния, для которых характерны те же симптомы: гирсутизм, олигогменорея/ановуляция и поликистозное строение яичников.
Таких состояний немало: алиментарное ожирение, гиперпролактинемия, патология щитовидной железы, врожденная гиперплазия коры надпочечников (ВГКН), болезнь или синдром Иценко – Кушинга, гормонпродуцирующие опухоли яичников или надпочечников, семейные особенности оволосения, акромегалия, преждевременное истощение яичников, прием препаратов, вызывающих андрогенизацию (анаболические стероиды, андрогены, вальпроевая кислота).
Звучит довольно внушительно, но в реальности все не так сложно. Часть болезней имеет характерные особенности, которые видны врачу буквально «от дверей». Тем не менее из обязательных анализов стоит отметить ТТГ (чтобы исключить патологию щитовидной железы), и пролактин (чтобы исключить гиперпролактинемию). А сдать 17-ОН-прогестерон на 2–4-й день цикла — самый простой способ исключить ВГКН (врожденную гиперплазию коры надпочечников).
При выраженном гирсутизме, который быстро прогрессирует, можно заподозрить гормонпродуцирующие опухоли яичников и надпочечников. Опухоли могут быть маленьких размеров, УЗИ не всегда находит такие образования. Чтобы не отправлять на МРТ всех подряд, врач может посмотреть уровень тестостерона и ДГА-S. При повышении уровня в 3–5 раз надо исключать опухоль.
Когда у пациенток с классической картиной СПКЯ дополнительно наблюдается тяжелое ожирение, сахарный диабет 2-го типа, на коже появляются фиолетовые растяжки, повышается артериальное давление, врачу приходится исключать болезнь Иценко – Кушинга.
А вот столь популярное в нашей стране определение уровня кортизола в крови здесь совершенно бессмысленно.
Подводная часть айсберга
Желания пациенток просты и понятны: хочется, чтобы не росли волосы там, где не должны, чтобы менструации приходили регулярно и предсказуемо и беременность наступила по первому требованию в желанное время.
Задачи врача намного сложнее, потому что только врач знает, что прячется в подводной части айсберга, верхушка которого столь доступна изучению. О подходах в лечении поликистоза яичников, а также о том, как забеременеть при таком диагнозе, я расскажу вам подробнее в своей следующей статье.
Фото: главное- thinkstockphotos.com, в тексте - предоставлено автором
СПКЯ: новый взгляд на проблему. Многообразие симптомов, дифференциальная диагностика и лечение СПКЯ. Информационный бюллетень / И.Г. Шестакова, Т.С. Рябинкина; под ред. В.Е. Радзинского. — М.: Редакция журнала StatusPraesens, 2015. — 24 с.

- Волосы на теле?
- От симптома к синдрому
- Бородатые женщины : благословение или проклятие?
- Комментарии специалиста
- ЭЗ: Какие симптомы оволосения должны побудить женщину обратиться к врачу?
- ЭЗ: Какое может потребоваться лечение?
- ЭЗ: Следствием каких заболеваний может быть гирсутизм?
- Верхняя губа
- Подбородок
- Грудь
- Спина
- Поясница
- Верхняя часть живота
- Нижняя часть живота
- Плечо
- Предплечье
- Бедро
- Голень
Волосы на теле?
Красивые волосы и тело для женщин являются предметом гордости. Однако когда волосы покрывают тело совсем не в тех местах, где надо, гордость сменяется стыдом и отчаянием. Но мы поговорим лишь о тех случаях, когда наличие волос на теле женщин становится поводом для обращения к врачу. Например, бородатые женщины.
Как правило, женщина предпочитает сама решать, сколько и в каких местах у нее должно быть волос. Однако существенные коррективы вносит и такой фактор, как наследственность. Самыми волосатыми людьми принято считать жителей Средиземноморья, например, итальянцев, испанцев, греков, армян, арабов. Похвастать гладкой кожей могут жители Севера, Экватора, Азии.
От симптома к синдрому
В норме волосы покрывают почти все тело и делятся на пушковые и терминальные. Пушковые волосы тонкие, редкие, слабо окрашенные, терминальные – жесткие, длинные, с ярко выраженным пигментом. Пушковые волосы могут покрывать тело с разной степенью интенсивности в зависимости от национальных особенностей, наследственного фактора либо возраста. Однако существует и такое понятие, как «рост волос по мужскому типу». Например, волосатые женщины. Дело в том, что жесткие волосы в определенных местах должны расти только у мужчин. И если жесткие волосы начинают расти в «мужских» местах у женщины, такое явление называется гирсутизм. Соответственно, подвержены этому недугу только женщины.
Бородатые женщины : благословение или проклятие?
Удивительно, что в один из периодов средневековья гирсутизм, а именно женская борода, считался знаком особого расположения Бога, а потому удалять такой знак никому и не приходило на ум. Однако позже «святая» инквизиция решила, что этим знаком отмечает Дьявол, а не Бог, а потому волосы было принято удалять, причем вместе с телом, желательно на костре. Сегодня никто не прибегает к таким радикальным мерам, однако каждая женщина должна знать, что появление жестких волос в «мужских» местах действительно может быть знаком. Прежде всего, того, что пора обраться к врачу.
Комментарии специалиста
На наши вопросы ответил врач-эндокринолог Фаст Илья Владимирович.
ЭЗ: Какие симптомы оволосения должны побудить женщину обратиться к врачу?
— Гирсутизмом называется избыточный рост волос в андроген-зависимых областях тела: в ноздрях, на щеках, на верхней губе, подбородке, в ушных раковинах, на спине, груди, внизу живота, по передней поверхности бедер. Структура волоса жесткая, стержневая, возникает под воздействием повышенного уровня тестостерона и его производных. Степень гирсутизма оценивают по шкале ФЕРРИМАНА-ГОЛЛВЕЯ, при этом число более 12 является истинным гирсутизмом.
Если у женщины имеется гирсутизм, но при этом не отмечается нарушений менструального цикла, детородной функции, то в большинстве случаев дальнейшее обследование не показано. Нередко выясняется наличие избыточного оволосения у близких родственниц пациентки, и тогда речь идет о семейной форме идиопатического гирсутизма. В этом случае эффективны косметические процедуры: депиляция и электролиз, лазерное удаление волос. Их воздействие направлено на «корень» волоса. Эффект от процедур держится от 2 до 6 месяцев.
ЭЗ: Какое может потребоваться лечение?
— Могут быть назначены некоторые антиандрогенные препараты. В случае появления симптомов быстропрогрессирующего гирсутизма, бесплодия, нарушения менструального цикла, выраженной прибавки в весе, выпадения волос в височно-теменной области , изменения тембра голоса на более низкий, изменения фигуры на приближенную к мужской, появления угревой сыпи на лице – необходимы гинекологический осмотр и консультация эндокринолога, с проведением лабораторных и инструментальных исследований.
ЭЗ: Следствием каких заболеваний может быть гирсутизм?
— Вышеперечисленные симптомы могут быть проявлением заболеваний яичников, надпочечников, щитовидной железы, гипофиза или результатом приема некоторых лекарственных препаратов. Все они, несомненно, требуют более детальной диагностики и соответствующего лечения, особенно бородатые женщины.
Существует шкала, по которой врачи определяют степень гирсутизма. С одной стороны, она призвана успокоить дам, слишком придирчивых к своей внешности, с другой – насторожить тех женщин, которые считают усы даром от Бога.
Каждая цифра соответствует степени оволосения. Имейте в виду, что если волосы в обозначенной части тела не растут совсем, то количество баллов равняется нолю. Сложив все цифры, соответствующие вашему типу роста волос, вы вычислите свое так называемое гирсутное число. Гирсутное число от 1 до 7 характеризует нормальное оволосение, от 8 до 12 – оволосение, пограничное между нормальным и избыточным, более 12 – гирсутизм.
Верхняя губа
1. Единичные волоски по наружному краю.
2. Маленькие усики по наружному краю.
3. Усы, занимающие половину наружной области.
4. Усы, распространяющиеся до средней линии.
Подбородок
1. Единичные рассеянные волосы.
2. Более значительный рост рассеянных волос.
3. Сплошное покрытие, редкое или густое — бородатые женщины.
Грудь
1. Волосы вокруг сосков.
2. Волосы вокруг сосков и по средней линии.
3. Дугообразное оволосение трех четвертей груди.
4. Сплошное оволосение.
Спина
1. Отдельные рассеянные волосы.
2. Значительное количество волос, но они рассеянные.
3. Сплошное покрытие, редкое или густое.
Поясница
1. Сакральный пучок.
2. Сакральный пучок и небольшое оволосение на латеральной поверхности.
3. Оволосение нижней половины спины.
4. Сплошное оволосение.
Верхняя часть живота
1. Отдельные волосы по белой линии.
2. Более значительное оволосение по белой линии.
3. Оволосение половины верхнего отдела живота.
4. Сплошное оволосение -гирсутизм.
Нижняя часть живота
1. Отдельные волосы по белой линии.
2. Полоски волос по белой линии.
3. Широкая полоска волос по белой линии.
4. Рост волос в виде треугольника.
Плечо
1. Рассеянные волосы, покрывающие не более четверти поверхности плеча.
2. Более значительное оволосение, но неполное.
3. Сплошное покрытие, редкое или густое.
Предплечье
1 и 2 – незначительное сплошное оволосение тыльной поверхности.
3 и 4 – обильное сплошное оволосение тыльной поверхности.
Бедро
1, 2, 3, 4 — как на плече.
Голень
1, 2, 3, 4 — как на плече.
При оценке гирсутного числа по шкале Ферримана-Голлвея следует учитывать, что оно может быть больше на один балл у пациенток старше 30 лет. Это происходит за счет возрастного увеличения роста волос на верхней губе и внизу живота. У женщин южных национальностей избыточное оволосение следует считать допустимым при показателях гирсутного числа 10 баллов и менее, пограничным – при 11-13 и патологическим – при 14 баллах и выше.
Модные тенденции могут меняться из года в год, из поколения в поколение, возможно в скором времени в тренде будут бородатые женщины, но главным во все времена все же остается здоровье!

Диабет – это общее название группы хронических эндокринных заболеваний. Все недуги этой группы имеют общий симптом – полиурию (повышенное образование мочи). Но только сахарный диабет связан с повышением концентрации глюкозы в крови.
Виды диабетов
Более распространенным является сахарный диабет – эндокринное заболевание, вызванное нарушением метаболических процессов в организме. Его главный симптом – гипергликемия (высокий сахар в крови), обусловленная инсулиновой недостаточностью. Но существуют и другие виды:
Все эти болезни сопровождаются большой потерей жидкости и, как следствие, нарушением минерального обмена. Несахарные виды не несут угрозы жизни при условии, если больной своевременно и в достаточном объеме утоляет жажду.
Что такое сахарный диабет
Сахарный диабет – это одна из самых острых проблем мирового здравоохранения. По данным Всемирной организации здравоохранения (ВОЗ), от него страдают около 500 млн человек во всем мире.
Это заболевание характеризуется множественными метаболическими нарушениями:
Главную роль в развитии патологии играет инсулин – белково-пептидный гормон поджелудочной железы. Он отвечает за поддержание нормального уровня глюкозы в крови, обеспечивая ее поступление в клетки тканей для их питания.
При сахарном диабете происходит сбой обменных процессов. В зависимости от типа заболевания, либо поджелудочная железа не вырабатывает достаточно инсулина, либо организм теряет восприимчивость к нему. В результате глюкоза не достигает клеток, а накапливается в крови. Ткани испытывают энергетическое голодание.
Симптомы диабета
Обоим типам заболевания присущи частые приступы голода, постоянное ощущение жажды и учащенное мочеиспускание. Все это – признаки гипергликемии. Это значит, что в крови больного много сахара. Его нельзя ограничивать в жидкости во избежание обезвоживания.
Также сахарный диабет сопровождается такими симптомами:
При диабете первого типа возможно ночное недержание мочи. Второй тип нередко проявляется черным акантозом – темными кожными уплотнениями на шее, в подмышках, в паху, на локтях.
Инсулин подавляет расщепление жировой ткани. Поэтому больные сахарным диабетом второго типа страдают от лишнего веса на фоне инсулинорезистентности. Первый тип, напротив, может провоцировать стремительное похудение на фоне клеточного голодания.
Типы диабета
В зависимости от причины, по которой нарушается транспортировка глюкозы, выделяют следующие типы сахарного диабета:
Отдельно рассматривают преддиабетическое состояние, характеризующееся пониженной толерантностью к глюкозе. Натощак сахар остается в пределах нормы, но после нагрузки глюкозой обнаруживается отклонение.
Механизм развития сахарного диабета первого типа
Он характеризуется абсолютным дефицитом инсулина, то есть его не хватает для выполнения своей функции. Такое заболевание диагностируется у детей и подростков, но необязательно с рождения. Основные причины подобной дисфункции поджелудочной железы – разрушение бета-клеток иммунной системой. Происходит оно постепенно – до появления первых признаков болезни может пройти от нескольких месяцев до нескольких лет. В редких случаях диабет первого типа развивается к 30 годам. Из-за этого его могут спутать со вторым типом.
Причина разрушения бета-клеток кроется в генетической предрасположенности и присутствии в организме аутоантигенов. В редких случаях процесс деструкции запускается под действием вирусов (энтеровируса Коксаки, краснухи или ВИЧ).
Причины возникновения сахарного диабета второго типа
Этот вид заболевания вызван инсулинорезистентностью, которая возникает в зрелом возрасте. Поджелудочная железа продолжает вырабатывать необходимый гормон, но он не действует. В этом случае говорят об относительном его дефиците.
Орган может воспринять это как недостаток инсулина (хотя на самом деле это не так) и производить его сверх нормы. Тогда возникает гиперинсулинемия и метаболический синдром. Причинами инсулинорезистентности могут быть:
Инсулинорезистентность бывает и физиологической. Это характерно для подростков, беременных женщин и пожилых людей. Краткосрочные ее проявления бывают во второй фазе менструального цикла и во время сна.
Сахарный диабет и ожирение
Ученые выявили взаимосвязь между СД и чрезмерно лишним весом. С одной стороны, инсулин препятствует расщеплению жира, что делает похудение для диабетика практически невозможным. С другой стороны, ожирение осложняет течение болезни:
Висцеральное (внутрибрюшное) ожирение может быть результатом малоподвижного образа жизни, избытка андрогенов (мужских гормонов), а также передаваться по наследству. По стандартам Всемирной организации гастроэнтерологов, оно диагностируется при окружности талии более 80 см у женщин и более 94 см у мужчин. Национальная образовательная программа по холестерину США ориентируется также на соотношение объемов талии и бедер – более 0,85 у женщин и более 0,9 у мужчин.
Сахарный диабет и синдром поликистозных яичников
СПКЯ заключается в образовании множественных фолликулярных кист в яичниках. Овуляции происходят редко либо прекращаются вовсе. У женщин с таким диагнозом в анамнезе всегда присутствует гиперандрогения (избыток тестостерона) и часто – инсулинорезистентность.
Сахарный диабет и синдром поликистозных яичников взаимообусловлены. С одной стороны, избыток андрогенов способствует висцеральному ожирению, что в конечном итоге приводит к развитию резистентности к инсулину и СД второго типа. С другой стороны, гиперинсулинемия способствует росту числа фолликулов и образующихся впоследствии кист. В то же время избыток инсулина подавляет овуляцию. Тормозится под его влиянием и выработка глобулина, связывающего половые гормоны, который необходим для «обезвреживания» тестостерона.
Кто в группе риска
Пациенты с избыточной массой тела или синдромом поликистозных яичников имеют более высокие шансы заболеть диабетом. Также в группу риска попадают люди:
Пониженная толерантность к глюкозе тоже является поводом внимательнее следить за здоровьем. СД может проявиться спустя более чем десять лет после диагностирования преддиабета. При этом заболевание на начальной стадии может не привлекать к себе внимания за счет слабо выраженных симптомов.
Анализ крови на глюкозу следует сдавать хотя бы раз в год, людям из группы риска – чаще. По стандартам ВОЗ, верхняя граница нормы составляет 6,1 ммоль/л, Американской диабетической ассоциации — 5,6 ммоль/л.
Диагностика
Результаты анализа крови на глюкозу, превышающие норму, позволяют заподозрить СД. Но для уточнения диагноза эндокринолог назначит также:
В дополнение к анализам крови может потребоваться лабораторное исследование мочи. Врачей интересуют показатели мочевины, мочевой кислоты, креатинина.
При наличии показаний пациенту следует посетить узких специалистов для профилактики осложнений. Обычно это кардиолог и окулист.
Лечение сахарного диабета
Методы лечения зависят от типа заболевания. Хотя полностью избавиться от сахарного диабета нельзя, облегчить симптомы и предотвратить осложнения вполне реально.
По прогнозам ВОЗ, через 10 лет диабет выйдет на седьмое место среди причин смертности населения всего мира. Поэтому важно своевременно лечить заболевание и обеспечить доступность медикаментов для больных.
Для пациентов с СД первого типа жизненно важно получение инсулина. Его аналоги должны восполнять функции бета-клеток. Есть 3 вида препаратов:
| Вид препаратов | Пик действия после введения | Сколько длится эффект |
|---|---|---|
| Быстродействующие | Через 15 минут | До 4 часов |
| Простые | Через 30-60 минут | 6-8 часов |
| Нейтральные | Через 4-12 часов | 18-24 часа |
| Длительно действующие | Более суток |
Пациентам с СД второго типа инсулин бывает нужен редко. Обычно у них его больше, чем требуется. Лечение сводится к приему препаратов, снижающих уровень сахара в крови и коррекции образа жизни.
Возможные осложнения
Нарушение углеводного обмена, гипергликемия и гиперинсулинемия отражаются на разных органах. Главная опасность диабетов – поражения микро- и макрососудов, многие из которых ощутимо снижают качество жизни и даже могут привести к летальному исходу:
Заболевание также подавляет иммунную систему, вызывает изъязвления кожи вплоть до гангрены, деформацию пальцев, многочисленные патологии суставов. Отсутствие лечения при поражении периферических артерий нередко заканчивается ампутацией нижних конечностей и сепсисом.
Диабетическая кома
20% причин летального исхода у больных сахарным диабетом приходится на диабетическую кому. При этом неотложное состояние может вызвать как повышенный уровень сахара в крови, так и пониженный.
Выделяют 3 вида диабетических ком:
Во всех случаях больным требуется оперативная медицинская помощь. Чаще всего ее оказывают в реанимации.
Гаталова Дагмара Сулимовна, терапевт, эндокринолог, врач медицинских кабинетов 36,6
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ, ПЕРЕД ПРИМЕНЕНИЕМ НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ
У людей с предварительным диабетом уровень глюкозы превышает норму, но не достаточно высок, чтобы диагностировать сахарный диабет. Симптомы, как правило, не проявляются, однако очень высок риск развития серьезных заболеваний.
Основной механизм
Для справки: когда-то преддиабет назывался пограничным диабетом. Что же это за состояние? Обычно, организм производит инсулин, гормон, который помогает клеткам использовать энергию (в виде глюкозы). При диабете организм не производит достаточное количество инсулина или не использует его эффективно. Из-за этого увеличивается количество глюкозы в крови и может произойти повреждение мелких кровеносных сосудов в почках, сердце, глазах и нервной системе.
С преддиабетом поджелудочная железа часто не в состоянии произвести достаточно инсулина после еды, чтобы "очистить" поступающую глюкозу или клетки становятся устойчивыми к инсулину. В этом случае может возникнуть гипергликемия (низкое количество инсулина). И иногда инсулин не может правильно взаимодействовать с клетками организма, чтобы утилизировать глюкозу.
Низкий уровень сахара в крови называют гипогликемией. Преддиабет может закончиться диабетом II типа, а также такими серьезными проблемами со здоровьем, как болезни сердца и инсульт.
Будьте осторожны
В группе риска находятся:
- Имеющие генетическую предрасположенность к диабету.
- Женщины с гестанционным диабетом и синдромом поликистозных яичников.
- Лица с избыточным весом, ожирением, высокими уровнями холестерина и триглицеридов.
- Люди, ведущие малоподвижный образ жизни.
- Пожилые люди, поскольку с возрастом становится ниже способность контролировать уровень сахара в крови.
При наличии этого анамнеза и таких симптомов, как: жажда, частые позывы к мочеиспусканию, нечеткое зрение, сильная утомляемость, – нужно обязательно провериться на наличие преддиабета.
Диагностика заболевания
Для постановки диагноза выполняется один из трех различных анализов крови:
- Случайное определение глюкозы крови (независимо от времени предыдущего приема пищи) – результат выше 11 ммоль/л обычно свидетельствует о сахарном диабете.
- Определение уровня глюкозы крови натощак (не менее чем через 8 часов после последнего приема пищи) – уровень глюкозы 6,4 - 8 ммоль/л является пограничным результатом, выше 8 ммоль/л говорит о сахарном диабете.
- Глюкозотолерантный тест производят натощак и через 1 и 2 часа, либо один раз (через 2 часа) после приема 75г глюкозы. Дозу растворяют в 200 мл теплой воды или некрепкого чая (можно с лимоном), и медленно выпивают (не более 5 мин).
О чем говорит уровень глюкозы
- Нормальные показатели: уровень глюкозы натощак (после 7 – 8 часов сна) в каппилярной и венозной крови колеблется от 3,4 до 5,6 ммоль/л. После еды - 3,5-8,0 ммоль/л, через 2 часа после еды уровень должен вернуться к нормальным показателям.
- Предварительный диабет: завышенные показатели уровня глюкозы в крови натощак (глюкоза в плазме крови натощак 6,1–6,9 ммоль/л). Нарушение толерантности к глюкозе (глюкоза в плазме капиллярной крови через 2 часа после нагрузки глюкозой (тест на толерантность к глюкозе с 75 г глюкозы) — 8,9–12,1 ммоль/л (в венозной крови 7,8–11,0 ммоль/л);
Сочетание первых двух состояний.
- Диабет диагностируется при результате уровня глюкозы натощак свыше 8 ммоль/л. Глюкозотолерантный тест свидетельствует о сахарном диабете, если имеется увеличение уровня глюкозы на 2-ом часу или уровень глюкозы крови равен или превышает 11 ммоль/л в любой точке теста.
В большинстве случаев врач обязан назначить повторное исследование, прежде, чем подтвердить диагноз.
Изменить жизнь
Если человек диагностирован с предварительным диабетом – это серьезный призыв к действию, но совсем не означает, что опасное заболевание обязательно разовьется. При правильном подходе (изменение образа жизни, лечение) реально остановить развитие диабета и предотвратить его.
Начать лучше всего с полезных привычек.
- Двигайтесь больше. Это одна из основных рекомендаций: ходите пешком по лестнице, выполняйте физические упражнения во время просмотра ТВ, заполняя рекламные паузы и т.д. Хорошие результаты дают плавание и аэробные упражнения.
- Полезная нагрузка снижает уровень глюкозы в крови и уменьшает жировую прослойку. В идеале нужно тренироваться хотя бы по 30 минут в день, пять дней в неделю. Проконсультируйтесь с врачом о своих планах и узнайте о возможных ограничениях.
- Расстаньтесь с лишним весом. Если снизить избыточную массу тела (5-7% от общего веса) с помощью физической нагрузки и изменений в питании, то риск заболевания диабетом снижается на 58%.
- Старайтесь чаще посещать врача, желательно каждые 3-6 месяцев. Это поможет удостовериться в том, что вы на правильном пути или избежать ошибок.
- Необходимо наладить питание. Здоровое рациональное питание, основанное на балансе обезжиренных белков, фруктов и овощей, сложных углеводов поможет препятствовать возникновению диабета. Важно контролировать калории, следить за размером порций.
Сократить потребление простых углеводов и пр.
- Введите в рацион больше фруктов и овощей, акцентируя внимание на менее крахмалосодержащих видах.
- Важно употреблять продукты, богатые клетчаткой. Замените обработанные зерновые необработанными, например, вместе белого риса – бурый и пр.
- Исключите высококалорийные продукты: цельное молоко, сладкие газированные напитки и т.д. Стремитесь выбирать аналоги сыров, йогурта, салатных заправок и прочих продуктов с наименьшим содержанием жиров.
- Вместо высококалорийных перекусов (картофельные чипсы, жирные десерты), остановите выбор на фруктах, цельнозерновых крекерах с арахисовым маслом или обезжиренным сыром.
- Постоянное невысыпание, недостаточный сон (менее 8 часов) затрудняют процесс похудения, не позволяя организму эффективно использовать инсулин. В результате чего и появляется риск диабета II типа.
Установите хорошие привычки для сна: ложитесь и просыпайтесь каждый день в одно и то же время. Немного расслабляйтесь перед сном (релаксируйте). Избегайте кофеинсодержащих напитков после обеда, особенно, если у вас проблемы с засыпанием.
- Ищите единомышленников – тогда будет намного легче вести здоровый образ жизни и поддерживать друг друга, вместе терять лишний вес, следить за правильным питанием и регулярно тренироваться.
Существуют различные общественные ассоциации для больных диабетом, где можно получить профессиональную помощь, рекомендации, поддержку и т.д.
- Настройтесь на новый образ жизни. Дайте себе установку, что будете ежедневно в течение долгого времени прикладывать все усилия для собственного блага.
С пользой
Перемены в образе жизни помогают многим людям с предварительным диабетом выздороветь и предотвратить начало сахарного диабета. Среднестатические исследовательские данные говорят о том, что физическое состояние улучшается на 58%, а у пожилых людей от 60 лет и старше на 71%.
Выполнение этих рекомендаций также уменьшит другие факторы риска, связанные с сердечными заболеваниями, инсультом и высоким кровяным давлением. Лечащий врач может посоветовать бросить курить и следить за уровнем холестерина.
Все вышеизложенное представляет платформу для того, чтобы остановить развитие диабета и, как следствие использование лекарственных препаратов (инсулин), чтобы управлять уровнями сахара в крови.
Источник: Лупанина Ольга, журналист
Читайте также:

