Что такое родовая травма волосистой части головы
Опубликовано: 17.09.2024
Травмы головы при рождении возникают в результате механических сил, действующих во время родов и/или нормального или вспомогательного вагинального родоразрешения. Неправильное предлежание, цефало-тазовые диспропорции, большой вес плода, использование щипцов или вакуум-экстрактора и необходимость быстрого родоразрешения являются основными факторами риска.
Травмы головы при рождении включают травму мозга (ушиб головного мозга, отек, инфаркт, кровоизлияние), внутричерепные скопления крови (эпидуральная, субдуральная гематомы и субарахноидальное кровоизлияние), перелом черепа и травмы скальпа.
а) Подкожная гематома. Подкожная гематома (ПК) представляет собой диффузное, подкожное, экстрапериостальное скопление жидкости, состоящей из лимфы и крови. Она возникает при сдавлении скальпа суженной шейкой матки, и часто связана либо с преждевременным отхождением околоплодных вод или маловодием. ПК распространяется на среднюю линию и за линии швов, как правило, над несколькими костями черепа. Обычно поражается сегмент головы, рождающийся первым.
Подкожная гематома (ПК) выглядит как поверхностный отек мягких тканей с плохо различимыми границами, пересекающий линии швов. Кожа может быть бесцветной из-за возможного кровотечения и с кровоподтеками. ПК редко бывает связана с внутричерепными осложнениями. Она полностью и спонтанно разрешается в первые несколько дней после рождения, поэтому, как правило, визуализационные исследования или лечение не показаны. Череп сохраняет нормальный контур.
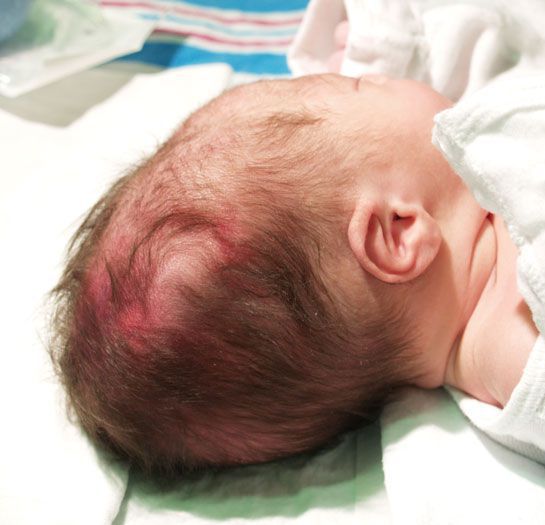
б) Кефалогематома (поднадкостничная гематома). Кефалогематома (КГ) является наиболее частой черепно-мозговой травмой у новорожденных, встречающейся у 0,2-2,5% живорожденных. Она вызывается кровотечением из вен надкостницы (маленькие сосуды, пересекающие надкостницу и сообщающиеся с диплоитическими венами), которые могут быть повреждены во время родов, особенно длительных, или при использовании щипцов или вакуум-экстрактора.
В результате кровотечения надкостница поднимается с последующим поднадкостничным скоплением крови. КГ ограничивается швами, поскольку у младенцев между костями черепа надкостница плотно сращена с твердой мозговой оболочкой, а диплоитические вены каждой кости обособлены. КГ выглядит как хорошо ограниченное, флюктуирующее образование, увеличивающееся после рождения, становясь твердым и напряженным на второй-третий день жизни. Теменная локализация встречается наиболее часто. Кожа головы может свободно смещаться относительно образования и не обесцвечена.
Кефалогематома (КГ) можно легко отличить от ПГ или подапоневротического кровотечения, так как она не распространяется за пределы швов. Отсутствие пульсации и повышения давления с плачем позволяет дифференцировать ее от менингоцеле. КГ могут быть связаны с линейными переломами черепа (10-25% случаев) или с травматическими интракраниальными повреждениями. КГ реабсорбируются полностью в течение от 2-4 недель до 3-4 месяцев более чем в трех четвертях случаев. В противном случае она может сохраняться и кальцифицироваться. Кальцификация появляется в течение первых недель, иногда имитируя вдавленный перелом черепа.
В этом случае для правильного диагноза необходимо выполнение КТ. При значительном накоплении крови КГ может осложняться желтухой из-за возникающей при реабсорбции крови гипербилирубинемией, а также анемией, особенно при использовании иглы для взятия пробы крови. Может потребоваться фототерапия и/или переливание крови. Следует избегать чрескожной аспирации из-за риска инфицирования и последующего менингита и/или остеомиелита. Операция показана только в косметических целях для устранения деформации черепа после кальцификации гематомы.
в) Подапоневротическая гематома (подапоневротическое кровотечение). Подапоневротическая гематома (ПАГ) является редкой, но потенциально смертельной травмой головы при рождении. Она заключается в кровоизлиянии в пространство между надкостницей и апоневрозом. Это виртуальное пространство простирается от супраорбитального края до шеи, при этом в околоушной области может накапливаться значительное количество крови. Кровотечение обычно возникает в результате длительного применения вакуумной экстракции или щипцов.
Наличие коагулопатии существенно увеличивает риск. ПАГ выглядит как флюктуирующее, мягкое образование, постепенно развивающееся через несколько часов/дней после рождения. Гематома может распространяться на весь череп, пересекая швы, но чаще ограничивается затылочной областью. Рост может протекать без симптомов, приводя к заметной кровопотере или даже масс-эф-фекту. Кальцификация, как правило, отсутствует. Тяжелые ПАГ выявляются сразу же после родов и могут инициировать геморрагический шок. Лечение ПАГ фактически состоит из тщательного наблюдения, в том числе за возможными осложнениями: анемией и гипербилирубинемией. Для ограничения распространения гематомы может быть использована давящая повязка.
Как и другие травмы головы, ПАГ часто связана (в 40% случаев) с другими повреждениями, а именно переломом черепа и внутричерепными кровоизлияниями, для обнаружения которых потребуется нейровизуализация. Прогноз, однако, зависит от степени последующей гиповолемии, а не от сопутствующих травматических повреждений.
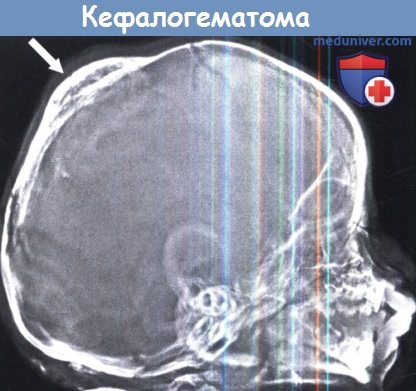
Локальная черепная деформация, вызванная кальцифицированной кефалогематомой (стрелка). 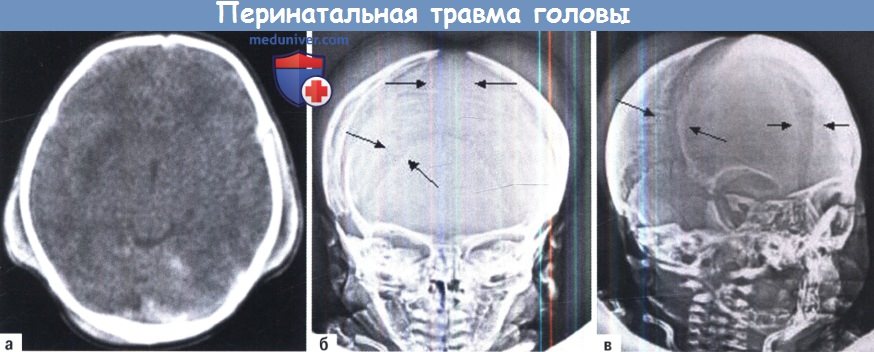
A-В. Перинатальные травмы головы. А. Двусторонняя теменная кефалогематома.
На КТ выявляется субпериостальное скопление жидкости и сопутствующий отек головного мозга с очагами ушибов затылочных долей.
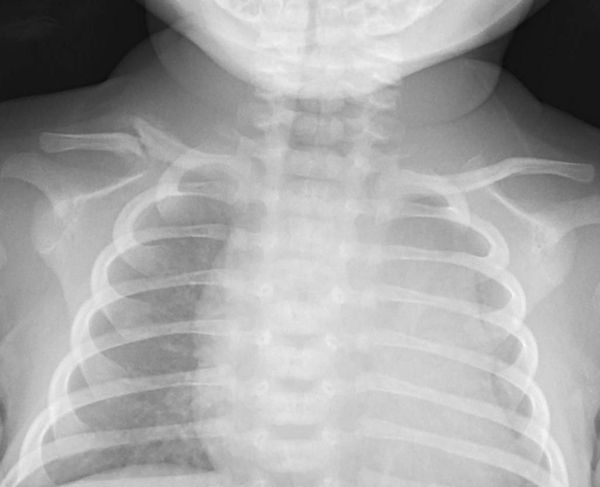
Б, В. При рентгенографии черепа в переднезадней и косых проекциях определяется субгалеальное скопление жидкости и сопутствующее расхождение черепных швов (стрелки).
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК - 2017
Общая информация
Краткое описание
Одобрен
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения Республики Казахстан
от «14» декабря 2017 года
Протокол №35
Кефалогематома – это кровоизлияние под надкостницу костей черепа, соответствует области периостального застоя и локализации родовой опухоли. Возникает при значительных расстройствах кровообращения в надкостнице и при переломах костей (трещинах). Под надкостницей возникают кровоизлияния, которые в результате их увеличения отслаивают надкостницу.
Код(ы) МКБ-10:
| МКБ-10 | |
| Код | Название |
| Р12.0 | Кефалогематома при родовой травме |
Дата разработки/пересмотра протокола: 2017 год.
Сокращения, используемые в протоколе:
| ОАК | – | общий анализ крови |
| РКИ | – | рандамизированные контролируемые исследования |
| УЗИ | – | ультразвуковое исследование |
| КТ | – | компьютерная томография |
| МРТ | – | магнитно – резонансная томография |
| НСГ | – | нейросонография |
Пользователи протокола: неонатологи, анестезиологи-реаниматологи, неонатальные хирурги, детские нейрохирурги, детские невропатологи.
Категория пациентов: новорожденные, дети.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или; Неконтролируемое исследование или; Мнение экспертов. |
| GPP | Наилучшая клиническая практика |

Автоматизация клиники: быстро и недорого!
- Подключено 290 клиник из 4 стран
- 1 место - 800 руб / 4500 тг в мес.
- Регистратура + Касса - 15 800 руб / 79 000 тг в год

Автоматизация клиники быстро и недорого!
- С нами работают 290 клиник из 4 стран
- Подключение 1 рабочего места - 800 руб / 4500 тг в месяц
- Узнать больше о системе
Мне интересно! Свяжитесь со мной
Классификация
Классификация кефалогематом
По распространенности:
· Очаговая - в виде поднадкостничного возвышения разных размеров;
· распространенная, захватывает одну кость черепа (чаще теменную) и не переходит за линию швов;
· смешанная - сочетаний нескольких кефалогематом у одного ребенка, например, распространенная на правой теменной кости и очаговая на левой теменной кости или на затылочной кости.
По объему (размеру):
· 1 степень – диаметр кровоизлияния до4-х см;
· 2 степень – диаметр кровоизлияния от4 до 8 см;
· 3 степень – диаметр кровоизлияния больше 8 см;
В случае множества кефалогематом, оценивается общая площадь.
В зависимости от сопутствующих повреждений:
· кефалогематома с переломами костей черепа;
· кефалогематома с повреждением тканей мозга (отек мозга, кровоизлияние в мозг, эпидуральная гематома).
По локализации:
У родившихся при 1‑й позиции кефалогематома чаще располагается на правой теменной кости, а при 2‑й позиции — чаще на левой теменной кости. Этот факт объясняется тем, что при 1‑й позиции и переднем (наиболее частом) асинклитизме предлежит правая теменная кость, а при 2‑й позиции и переднем асинклитизме— левая кость, где развиваются венозный застой и возникают кровоизлияния. Эти данные подтверждают роль венозного застоя в происхождении кефалогематом.
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ 5
Диагностические критерии:
Жалобы:
· асимметрия головы.
Физикальное обследование:
· наличие опухолевидного образования, размерами больше 4-х см, бугристого вида, тестообразной консистенции с флюктуацией, в пределах одной кости;
· опухоли четких размеров, соответствующей размеру кости. Такая опухоль слегка флюктуирует при нажатии, может быть синего цвета. На общее состояние пациента она не влияет и может спокойно переноситься.
Анамнез:
· патологическая беременность;
· осложненные роды;
· акушерские вмешательства в родах;
· рождение недоношенного ребенка.
Клинические критерии:
· Кефалогематома может появляться и обнаруживаться через несколько часов и дней после рождения или увеличиваться в размерах
· В первые дни после возникновения кровь под надкостницей жидкая и кефалогематома плотной консистенции, но иногда может флюктуировать. По своей окружности она ограничена валиком.
· Если кефалогематома прикрыта родовой опухолью, она становится заметной через 1–2 дня по мере рассасывания родовой опухоли и по мере увеличения самой кефалогематомы.
· В возрасте 10–20 дней кровь в гематоме приобретает кашицеобразную и желеобразную консистенцию. Ткани вокруг гематомы приобретают желтоватый оттенок за счет скоплений гемосидерина. По краям кефалогематомы откладывается кальций и образуется плотное кольцо.
· Небольшая кефалогематома рассасывается в течение 1,5–2 месяцев, крупная (при отсутствии лечения и нагноения)— оссифицируется. Это приводит к деформации и асимметрии черепа.
Лабораторные исследования:
· общий анализ крови: анемия, тромбоцитопения;
· коагулограмма: нарушения свертываемости;
· биохимический анализ крови: (определения общего белка, мочевины, остаточного азота, АЛТ, АСТ, глюкозы, билирубина, калия, натрия, тимоловая проба) – гипербилирубинэмия.
Инструментальные исследования:
· УЗД – выявление мультилокулярное, преимущественно кистозное эхогенное образование;
· Нейросонография – выявление повреждения структур головного мозга;
· Краниография в 2-х проекциях – выявление нарушения целостности кости.
Показания для консультации специалистов:
· консультация неонатолога – при проявлении анемии, тромбоцитопении, гипербиллирубинэмии;
· консультация детского нейрохирурга – при выявлении повреждения костной структуры, травме вещества головного мозга, при оссификации;
· консультация детского невропатолога – при выявлении изменении со стороны центральной нервной системы (гидроцефалии, вентрикуломегалии, гипоксическии – ишемического поражения головного мозга) на НСГ или при сочетании пороков развития центральной нервной системы.

Диагностический алгоритм:
Дифференциальный диагноз
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| Кефалогематома | Опухолевидное образование на волосистой части головы новорожденного, которое проявляется сразу после рождения | На УЗИ преимущественно кистозное эхогенное образование, в пределах одной кости, пол надкостницой | · может появляться и обнаруживаться через несколько часов и дней после рождения · располагается в пределах одной кости · в возрасте 10–20 дней кровь в гематоме приобретает кашицеобразную и желеобразную консистенцию. · по краям кефалогематомы откладывается кальций и образуется плотное кольцо. · большие кефалогематомы образуют оссификацию |
| Субапоневратическое кровоизлияние | Опухолевидное образование на волосистой части головы новорожденного, которое проявляется сразу после рождения | преимущественно кистозное эхогенное образование, в пределах над надкостницой, с утолщением мягких тканей | · опухоль не имеет четких границ, переходит через швы и роднички и имеет огромные размеры и располагается от бровей до затылка. · имеет тестоватую консистенцию, темно-красную окраску (в зависимости от количества кровоизлияний) и не флюктуирует · рассасывается самостоятельно, в течении первой недели жизни без осложнении |
| Родовая опухоль | Опухолевидное образование на волосистой части головы новорожденного, которое проявляется сразу после рождения | На УЗИ- якие ткани имбибированы, отечны, без четкой капсулы и не содержат эхогенных включении | · отек мягких тканей черепа без кровоизлияния; · родовая опухоль находится ниже пояса; · имеет желеобразную или тестоватую консистенцию, желтоватую и не флюктуирует; · рассасывается самостоятельно в течении 1-3 дней; · рассасываются полностью, без осложнений. |
Лечение (амбулатория)
ТАКТИКА ЛЕЧЕНИЯ НА АМБУЛАТОРНОМ УРОВНЕ: кефалогематомы 1 степени – не требуют лечения. Предусматривает только наблюдение за опухолью в зависимости от ее размера до ее полного рассасывания.
Немедикаментозное лечение: нет.
Медикаментозное лечение: нет.
Хирургическое вмешательство на амбулаторном этапе: нет.
Лечение (стационар)
ТАКТИКА ЛЕЧЕНИЯ НА СТАЦИОНАРНОМ УРОВНЕ [3-5,7-9]: кефалогематомы больше 4-х см. должны находиться на стационарном лечении. Терапия кефалогематомы предполагает кормление новорожденного донорским или сцеженным грудным молоком в течении 4-6 дней. .
Немедикаментозное лечение: нет.
Медикаментозное лечение: нет.
Хирургическое вмешательство:
· показано при нагноении кефалогематомы.
Дальнейшее ведение 5:
· всем детям, с кефалогематомами, необходимо диспансерное наблюдение. Распределение пациентов в диспансерные группы и объем лечебно-диагностических мероприятий осуществляется на основании отдаленного результата через 1 год;
· у пациентов, входящих во вторую и третью диспансерные группы (удовлетворительный и неудовлетворительный результат), необходимо не менее 2 раз в год стационарное обследование и лечение в соответствии с выявленной патологией и рекомендациями детского нейрохирурга, невропатолога. Диспансеризация таких детей должна быть «активной и целенаправленной» (УД – B).
Индикаторы эффективности лечения:
· отсутствие/ рассасывание кефалогематомы;
· отсутствие признаков воспаления после пункции;
· отсутствие признаков воспаления послеоперационной раны-несостоятельность швов.
Госпитализация
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ
Показания для плановой госпитализации: нет.
Показания для экстренной госпитализации:
· при кефалогематомах 2-3 степени, сочетающиеся с анемией и повышением билирубина;
· при длительно рассасывающихся гематомах (больше 10 дней);
· при наличии признаков инфицирования кефалогематом.
Информация
Источники и литература
- Протоколы заседаний Объединенной комиссии по качеству медицинских услуг МЗ РК, 2017
- 1) Chin-Ho Wong, Bruce D.A., Cooter C.D.: Cephalohematoma (with and without calcification) 2014;80:213 2) Власюк В. В. Родовая травма и перинатальные нарушения мозгового кровообращения. СПб.: Нестор История, 2009. 252 с. 3) В. В. Власюк, Д. О. Иванов Клинические рекомендации по диагностике и лечению родовой травмы. СПб.: Нестор История, 2009 4) Petrikovsky, B. M., Schneider, E., Smith-Levitin, M., & Gross, B. (1998). Cephalhematoma and caput succedaneum: Do they always occur in labor? American Journal of Obstetrics and Gynecology, 179, 906–908. 5) Георгиева, Ольга Александровна «Кефалогематома у новорожденных с перинатальным поражением нервной системы: клиника, диагностика, лечение» автореф. диссер. к.м.н. М: 2006 г. 24 стр. 6) Prem Puri: Newborn Surgery. Second Edition. London, 2009, ARNOLD.31:31; 7) Исаков Ю.Ф., Гераськин А.В.: Неонатальная хирургия (руководство для врачей): Москва, «Медицина», стр. , 2011 г; 8) Неонатология. Национальное руководство. М: Издательская группа ГЭОТАР-медиа,2009 9) Yasunaga, S., & Rivera, R. (1974). Cephalhematoma in the newborn. Clinical Pediatrics, 13, 256–260. 15. 10) Petersen, J. D., Becker, D. B., Fundakowski, C. E., Marsh, J. L., & Kane, A. A. (2004). A novel management for calcifying cephalohematoma. Plastic and Reconstructive Surgery, 113, 1404–1409.
Информация
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ПРОТОКОЛА
Список разработчиков протокола:
1) Ерекешов Асылжан Абубакирович – кандидат медицинских наук, ассоциированный профессор, детский (неонатальный) хирург, заведующий отделением хирургии новорожденных ГКП на ПХВ «Перинатальный центр №1».
2) Асилбеков Улыкбек Егенович – детский нейрохирург, заместитель главного врача по лечебно-профилактической работе ГКП на ПХВ «Городская детская больница №2».
3) Рамазанов Ерлан Амангельдинович – детский (неонатальный) хирург, заведующий отделением общей детской хирургии ГКП на ПХВ «Областная детская больница» г. Павлодар.
4) Смагулова Газиза Ажмагиевна – кандидат медицинских наук, доцент, заведующая кафедрой пропедевтики внутренних болезней и клинической фармакологии РГП на ПХВ «Западно-Казахстанский государственный медицинский университет им. М. Оспанова».
Консультант: Сакуов Женис Нуртазинович – MD, детский (неонатальный) хирург отделения хирургии новорожденных ГКП на ПХВ «Перинатальный центр №1».
Указание на отсутствие конфликта интересов: нет.
Список рецензентов:
Рабандияров Марат Рабандиярович – кандидат медицинских наук, врач высшей категории, нейрохирург (детский), лауреат Государственной Премии, главный врач ГКП на ПХВ «Областная детская больница» Управления здравоохранения Жамбылской области, г. Тараз .
Указание условий пересмотра протокола: пересмотр протокола через 5 лет после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.

У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
- Код по МКБ-10
- Эпидемиология
- Причины
- Факторы риска
- Патогенез
- Симптомы
- Стадии
- Осложнения и последствия
- Диагностика
- Что нужно обследовать?
- Как обследовать?
- Дифференциальная диагностика
- Лечение
- К кому обратиться?
- Профилактика
- Прогноз
Кефалогематома у новорожденного – это скопление крови на голове в пределах кости, что возникает у ребенка из-за особенностей самого процесса рождения. Это очень частая патология на сегодняшний день из-за повышения количества осложненных родов. Особенностью кефалогематомы является индивидуальный подход к лечению, который должна знать каждая мама.

[1], [2], [3], [4]
Код по МКБ-10
Эпидемиология
Статистика рождения деток с кефалогематомами говорит о том, что на 200 новорожденных деток один имеет данную проблему. В 45% случаев кефалогематома сочетается с родовой опухолью. У здоровых доношенных деток с кефалогематомой более 67% случаев патологических родов. Что касается недоношенных, то около 15% таких новорожденных имеют кефалогематому, не зависимо от хода самих родов.

[5], [6], [7], [8], [9]
Причины кефалогематомы у новорожденного
Чтобы разобраться в причинах кефалогематомы нужно знать, что заключается в данном понятии. Это скопление крови, которая со временем сгущается, в пределах одной кости под надкостницей. Очень важно, что кровь скапливается именно в пределах кости, а не распространяется далее.
Каковы же причины кефалогематомы на голове у новорожденного? Главной причиной образования любой гематомы является внешнее воздействие в виде удара или физического влияния. Поэтому причиной образования кефалогематом чаще всего являются осложненные роды. Но здесь не обязательно речь идет о вмешательстве докторов во время родов, а скорее наоборот – отсутствие активной тактики ведения родов может привести не только к образованию кефалогематомы, но и других осложнений.
Причиной образования кефалогематомы можно считать патологию строения таза, при которых могут быть травмы или неправильные повороты ребенка. Часто гематомы наблюдаются в случае применения акушерских щипцов или простой экстракции плода.
Даже без отсутствия явной причины могут наблюдаться кефалогематомы из-за простой слабости сосудистой стенки. Наиболее часто такая патология случается у недоношенных деток. Это связано с тем, что строение кости имеет свои особенности – сильно развит герминативный матрикс, который очень легко травмируется. Поэтому даже при нормальных родах у недоношенного ребенка может формироваться кефалогематома.

[10], [11]
Факторы риска
Исходя из данных причин, нужно выделить факторы риска развития кефалогематомы. К ним можно отнести патологическую беременность, осложненные роды, вмешательства в родах, а также рождение недоношенного ребенка. Все это является потенциальной угрозой для развития такой патологии.

[12], [13], [14]
Патогенез
Патогенез образования кефалогематомы заключается в разрыве кровеносных сосудов, которые снабжают кость, и кровь может свободно вытекать под надкостницу. Это и сопровождается образованием гематомы в пределах той кости, где произошел разрыв сосудов. Такой разрыв сосудов может быть при длительной компрессии тканей головы, например при слабости родовой деятельности, когда головка малыша длительное время находится в одной плоскости таза. Это нарушает нормальный отток крови и при дальнейшем движении плода может происходить кровоизлияние под надкостницу.

[15], [16], [17], [18]
Симптомы кефалогематомы у новорожденного
Первые признаки кефалогематомы появляются после рождения, и они очень объективны. Даже мама может увидеть асимметрию головы ребенка из-за опухоли разных размеров. Такая асимметрия может быть разной и зависит от места расположения кровоизлияния. Чаще всего можно увидеть кефалогематому левой или правой теменной области у новорожденного, иногда затылочной, поскольку эти места наиболее поддаются компрессии при рождении. Симптомы кефалогематомы характеризуются наличием опухоли четких размеров, соответствующей размеру кости. Такая опухоль слегка флюктуирует при нажатии, может быть синего цвета. На общее состояние ребенка она не влияет и может спокойно переноситься ребенком. Единственным неприятным симптомом можно считать асимметрию головки ребенка.

[19], [20]
Стадии
Стадии развития кефалогематомы не отличаются от таковых гематом, расположенных в другом месте. Естественно, что длительность каждой стадии зависит от количества крови, которое находится в тканях. В начале развития кефалогематома является скоплением жидкой крови, которая вылилась в окружающие ткани. Далее спустя несколько часов кровь начинает постепенно сгущаться. Тогда симптома «флюктуации» уже не будет. Со временем такая кровь постепенно рассасывается и гематома проходит. Как же рассасывается кефалогематома у новорожденных? Процесс начинается с центра таким образом, что по краям образовывается маленький валик из крови, которая еще не полностью лизировалась. При этом кровь распадается на свои составные и образовывается билирубин, что может вызывать у ребенка транзиторную желтуху. Поэтому одним из симптомов кефалогематомы у новорожденного может быть появление желтухи на момент рассасывания ее. Как правило, она не должна превышать физиологических границ, но если кефалогематома очень больших размеров, то нужно внимательно следить за состоянием ребенка.

[21], [22], [23], [24]
Осложнения и последствия
Опасна ли кефалогематома новорожденных? Говорить однозначно сложно. Но симптомы небольшой кефалогематомы не приносят ребенку никакого вреда, не нарушает питание ребенка, не болит, не поднимается температура тела. Но если гематомы значительных размеров, то уже тогда есть риск появления осложнений. Наиболее частые осложнения могут развиваться при значительных гематомах, когда объем крови внушительный. При этом у новорожденного может развиваться анемия с дальнейшей тяжелой желтухой.
Одним из последствий также можно считать оссификацию кефалогематомы у новорожденных. Это может происходить, когда не вся кровь полностью рассасывается и по краям образуется костный валик. Он может быть небольших размеров и может не вызывать никаких опасений. Единственное, может быть косметический дефект у мальчиков, и то чаще он проходит с ростом костей черепа. Одним из частых осложнений также может быть инфицирование с развитием септических состояний. Это может быть при оперативном вмешательстве в виде пункции. Поэтому последствия и осложнения кефалогематомы напрямую зависят от ее размеров и тактики лечения.

[25]
Диагностика кефалогематомы у новорожденного
Диагностика кефалогематомы у новорожденных не имеет трудностей, поскольку визуально это весьма четкая картина и это один из немногих диагнозов, который можно увидеть. Главная роль здесь принадлежит дифференциальной диагностике. Но не смотря на это, при больших размерах кефалогематомы есть необходимость в контроле состояния ребенка. При выраженной желтухе нужно провести анализы с определением уровня билирубина крови.
Инструментальная диагностика должна проводиться для исключения осложнений и уточнения диагноза. Ультразвуковая диагностика позволяет определить расположение гематомы, а также точно определить количество крови. В динамике можно смотреть, как происходит рассасывание и необходимость активного лечения патологии.
Если ребенок недоношенный и имеет кефалогематому, то рекомендуется также провести ультрасонографию головного мозга для оценки состояния нервной системы.

[26], [27]
Что нужно обследовать?
Как обследовать?
Дифференциальная диагностика
Кефалогематома относится к внечерепным кровоизлияниям, поэтому необходимо проводить дифференциальную диагностику с другими подобными патологиями – подапоневротической гематомой и родовой опухолью.
Подапоневротическая гематома – это скопление крови в пространстве между надкостницей и апоневрозом сухожильного шлема. Такая опухоль имеет огромные размеры и рапсологается от бровей до затылка. А главной дифференциальной особенностью кефалогематомы является расположение ее в пределах одной кости.
Родовая опухоль – это отек мягких тканей черепа без кровоизлияния. Это происходит при длительном стоянии плода в одной плоскости, что нарушает отток венозной крови от головы и вызывает такой отек. Поэтому отличительной особенностью родовой опухоли является соответствие ее предлежанию ребенка. Она проходит быстрее, чем кефалогематома и нет никакой флюктуации.

[28], [29], [30], [31]
К кому обратиться?
Лечение кефалогематомы у новорожденного
Подходы к лечению кефалогематомы очень разные и на сегодняшний день нет единой тактики лечения патологии. Разные клиники имеют разный опыт и свой подход к этой проблеме, поэтому лечение может отличаться. И сказать, что одна тактика лучше другой нельзя, так как разные случаи отличаются между собой.
Консервативное лечение кефалогематомы предусматривает только наблюдение за опухолью не зависимо от ее размера. Это объясняется тем, что дополнительное внешнее вмешательство всегда повышает риск внешнего инфицирования. Поэтому некоторые доктора наблюдают за гематомой до ее полного рассасывания. При этом контролируется состояние ребенка, анализы, степень желтухи и другие проявления.
Есть тактика лечения, при которой наблюдению подлежит только небольшая гематома, а если ее размеры значительны, то скорость самостоятельного рассасывания ее очень маленькая. Поэтому предлагают хирургическое лечение. При этом пункция кефалогематомы у новорожденного используется наиболее часто. Это позволяет отсосать большее количество крови, а что останется самостоятельно может разрешиться. При этом должны использоваться все условия для минимизации внешнего инфицирования.
Удаление кефалогематомы у новорожденных может использоваться при скоплении большого количества крови, которое уже частично свернулось и не может самостоятельно рассосаться. Иногда бывает очень большой сгусток, который нельзя никак вылечить, кроме активного хирургического вмешательства.
Но в любом случае, при выборе тактики лечения кефалогематомы мама должна проконсультироваться с доктором. Нужно уточнить все варианты лечения, которые предлагает доктор в данном случае и поговорить о возможных последствиях. Решают все равно родители, но они должны знать обо всех нюансах и возможностях лечения такого состояния у ребенка.
Профилактика
Профилактика кефалогематомы сложное задание, поскольку очень сложно предсказать такую патологию. Но учитывая, что это встречается у мам с осложненной беременностью и родами, а также у недоношенных деток, то главным методом профилактики можно считать нормальную беременность. Мама с папой должны беречь свое здоровье, помня о здоровье их будущих деток.

[32], [33], [34], [35], [36]
Прогноз
Прогноз благоприятного разрешения кефалогематомы положительный, поскольку патология не часто имеет осложнения.
Кефалогематома у новорожденного не обязательно связана с неправильно проведенными родами доктором. Это состояние может развиваться и у здорового малыша, поэтом уе стоит паниковать. Выжидательная тактика с минимизацией внешних вмешательств считается наиболее приемлемым методом лечения кефалогематом.

[37], [38], [39]
Что такое родовая травма? Причины возникновения, диагностику и методы лечения разберем в статье доктора Курышова О.С., остеопата со стажем в 25 лет.

Определение болезни. Причины заболевания
Родовая травма — это повреждения тканей и органов ребёнка, вызванные механическими силами во время родов, и целостная реакция организма на эти повреждения, сопровождающаяся нарушением механизмов компенсации и приспособления [1] .
Во время родов маме и малышу приходится вместе преодолевать возникающие трудности. Мир, в котором рос, развивался и жил малыш внутриутробно, вдруг становится каким-то маленьким, тесным, сдавливающим, подталкивающим куда-то в страшную неизвестность. И двери в этот Новый мир не всегда открываются легко и непринуждённо. Поэтому в процессе родов может случится повреждение. Чаще всего его сразу замечают и принимают необходимые меры, а иногда возникает минимальная, скрытая травма, которая проявится только в дальнейшем.
Спрогнозировать течение родов и их последствия, к сожалению, очень трудно. Никто не застрахован от внезапных проблем и ошибок. Даже спокойные роды, прошедшие нормально и обошедшиеся без травм, оказывают влияние на организм новорождённого, так как тело ребёнка подвергается давлению, да и сам малыш проводит колоссальную работу, пробираясь на свет.
Причин травмирования младенца при рождении множество. К травмам может привести образ жизни мамы, неблагополучное течение беременности, инфекции, аномалии развития плода, несоответствие размера головки ребёнка и таза мамы, вмешательство врачей, введение роженице препаратов для ускорения родов или обезболивания, операция кесарева сечения и вмешательство природы, случая [12] .
По статистике, около 18 % малышей получают различные повреждения при рождении. Но статисты полагают, что показатель существенно занижен, поскольку диагностика родовых повреждений в роддомах России проводится очень редко. Зачастую педиатры и неонатологи списывают тревожные симптомы на врождённые патологии и неверный уход за младенцем.
Дело в том, что для диагностирования родовой травмы необходим комплекс обследований и анализов, которые назначаются чаще всего только при очевидных повреждениях. На деле же показатель травм различной степени очень высок: более 80 % новорождённых получают как микроповреждения, так и серьёзные травмы.
Симптомы родовой травмы
Травмироваться во время родов могут как головка младенца, так и позвоночник, внутренние органы, мягкие ткани, кости и суставы.
Серьёзные травмы приводят к внешне заметным нарушениям, которые видны врачам и персоналу роддома сразу после рождения. Микротравмы и скрытые повреждения, не очевидные на первый взгляд, таят в себе ещё большую опасность, поскольку могут остаться незамеченными и стать незаподозренной первопричиной дальнейших проблем со здоровьем малыша.
Есть несколько групп признаков, которые указывают на наличие родовой травмы:
- Признаки травмирования мягких тканей: царапины, ссадины, синяки, опухлость, отсутствие пульсации и безболезненность родничка, желтуха и анемия.
- Признаки травмирования костной системы: отёк, припухлость, малоактивность повреждённой конечности, боль, беспокоящая ребёнка и выливающаяся в постоянный сильный плач.
- Признаки внутричерепной травмы: слабость, скачки температуры, удушье, спонтанное движение конечностей и глаз, судороги, выпячивание родничка, сонливость, тихий крик, деформации, укорочение рук и ног.
- Признаки травм внутренних органов: вздутие живота, слабость в мышцах, слабые рефлексы, частые срыгивания и рвота, низкое давление, артериальная гипотония.
- Признаки нарушений центральной нервной системы (ЦНС): вялость, слабость рефлексов и мышц, тихий крик, потливость, одышка, выгнутость груди, воспаление лёгких, искривление рта, затруднение сосания, смещение глазного яблока.
Если обнаруживаются несколько симптомов одной из этих групп, а хуже того — нескольких групп, то это повод заподозрить родовую травму и как можно скорее принять меры для её диагностирования и лечения. Их нельзя игнорировать, особенно когда состояние малыша не улучшается даже после вмешательств врачей. Ведь в таком случае устранять нужно не симптомы, а первопричину.
Чаще всего в процессе родов возникают повреждения головы младенца, приводящие к поражениям ЦНС: головного и спинного мозга, периферической нервной системы. При обнаружении подобных патологий у ребёнка требуется уточнить и доказать, что именно травма во время родов привела к появлению нарушений. Только при подтверждении данного факта можно выставлять диагноз "родовая травма" [2] .
Патогенез родовой травмы
По причине возникновения родовые травмы принято делить на неонатальные, спонтанные и акушерские.
Неонатальная родовая травма возникает из-за аномалий и патологий плода, которые можно диагностировать ещё на этапе беременности с помощью УЗИ, что позволяет предотвратить травму при появлении малыша на свет. Этот тип травмы также может появиться из-за проблем со здоровьем мамы во время вынашивания плода, быстрых или затяжных родов и т. д.
Спонтанная родовая травма наступает при обычных физиологических родах. Она связана со сбоями в родовом процессе или внешними факторами.
Акушерская родовая травма появляется в ходе действий медицинского персонала, направленных на ускорение родов, чаще необоснованно применённых. К ним относится использование ручных методов родовспоможения, акушерских щипцов и вакуум-экстракции, давление на живот матери, а также применение медикаментов — окситоцина и эпидуральной анестезии. В частности риск возникновения кефалогематомы при использовании щипцов во время рождения увеличивается в 4-5 раз, а при вакуум-экстракции — в 8-9 раз [12] .

К травме зачастую приводит совокупность этих факторов, которые нарушают нормальное течение родов, и застраховаться от возможного сбоя биомеханики процесса рождения, к сожалению, невозможно.
Родовые травмы нередко возникают во время родов при тазовом предлежании плода, причём как у малыша (разрывы мозжечкового намёта, кровоизлияния, субдуральные гематомы, повреждение органов брюшной полости, спинного мозга и других), так и у матери (разрывы шейки матки, влагалища и промежности, повреждение костного таза) [3] [11] .
Отдельно стоит сказать о методах стимуляции родов и популярной в последнее время эпидуральной анестезии. Применение различных стимуляций не может не вносить коррективы в родовой процесс. Например, введение окситоцина делает схватки интенсивнее, что сказывается на младенце, который получает тройную нагрузку давления, проходя родовые пути. А эпидуральная анестезия ослабляет мышцы таза, уменьшая опору для головки малыша и заставляя его проделывать ещё более сложный путь к рождению.
Любое вмешательство, любая деталь имеет значение в процессе рождения и пройти незаметно, увы, не может. Тем более грубое или необоснованное вмешательство, например, такое, как кесарево сечение без серьёзных показаний.
Данная операция нарушает естественный, заложенный природой механизм появления ребёнка на свет. Младенец лишается возможности плавно войти в этот мир: его резко вырывают из привычной тёплой водной среды в непривычный воздушный мир, и это, безусловно, приводит к последствиям для дальнейшей жизни.
Классификация и стадии развития родовой травмы
Родовые травмы условно делят на два вида:
- механические — вызванные действиями акушера или внешними факторами;
- гипоксические — связаны с повреждением, вызвавшим гипоксию (кислородное голодание).
По месту локализации различают четыре вида родовых травм:
- Травмы нервной системы (центральной и периферической). К ним относят внутричерепные и спинальные кровоизлияния, причём последние возникают чаще [11] . К внутричерепным родовым травмам относят эпидуральные, субдуральные кровотечения и разрыв намёта мозжечка с кровоизлиянием в заднюю черепную ямку. При присоединении к таким нарушениям соматической и инфекционной патологии прогноз травмы ухудшается. К спинальной родовой травме относят кровоизлияния в спинной мозг и его оболочки, эпидуральную клетчатку при надрыве или повышенной проницаемости сосудов, частичный или полный разрыв спинного мозга.
- Травмы мягких тканей (родовая опухоль и кефалогематома). Родовая опухоль образуется из-за разницы между внутриматочным и атмосферным давлением, в связи с чем участок мягкой ткани отекает и возникают мелкие петехиальные кровоизлияния. Через 1-2 дня такая опухоль рассасывается. Кефалогематома возникает при кровоизлиянии под надкостницу черепа, она ограничена пределами одной кости. Рассасывается медленно. При проникновении инфекции и нагноении может развиться гнойный менингит.
- Травма костной системы (переломы, вывихи). Кости черепа в основном повреждаются в области темени, где можно обнаружить впадины, трещины, и иногда переломы. Частой травмой костей скелета является перелом ключицы.
- Травма внутренних органов (сдавления, разрывы). Чаще всего травмируются печень, селезёнка и надпочечники [4] .
Осложнения родовой травмы
При неблагоприятном течении родов травма плода может привести к серьёзным поражениям головного и спинного мозга, костей и позвоночника. В результате этого возникают тяжёлые неврологические заболевания (ДЦП), отставание в умственном развитии, наступает инвалидность и даже смерть [6] .
В целом все болезни, возникающие в детстве, юности, зрелости и старости, не спонтанны. В 98 % случаев они являются закономерными этапами развития единого патологического процесса, начало которому положено ещё во младенчестве при появлении родовой травмы [5] .
Изначальные деформации укрепляются в организме, приводя к ещё большим проблемам, которые углубляются, усугубляются и со временем становятся необратимыми. Так, первичные нарушения зрения приводят к слепоте, а детское нарушения осанки — к вегетососудистой дистонии, сколиозу, проблемам со зрением и слухом, головным болям и хроническим заболеваниям.
Психологи и психоаналитики говорят также о психологических последствиях родовой травмы, которые сопровождают людей и во взрослой жизни. Отсюда — наши страхи, комплексы, депрессии, тревожность. Рождение само по себе является шоком, стрессом, болью для нового человека, из-за чего оно отпечатывается на подсознательном уровне, оказывая влияние на нашу жизнь, отношения с собой и окружающим миром, заставляя мозг как бы переживать эти ощущения снова и снова, пытаясь освободиться от замкнутого круга.
Поэтому стоит говорить о совокупности последствий, которые отпечатываются на самом глубинном уровне и неизбежно отражаются на физическом здоровье.
Только вовремя распознав и приняв необходимые меры, можно минимизировать или устранить последствия родовых травм, а в идеале — их предупредить. И чем раньше родители обнаружат симптомы родовой травмы и обратятся к специалистам для установления первопричины нарушений у малыша, тем легче будет преодолеть последствия болезни, обеспечить ребёнку, а значит и будущему взрослому, здоровую жизнь.
Диагностика родовой травмы
Для диагностики врач первым делом должен выяснить, поговорив с мамой и проверив лично, руками, не получил ли ребёнок родовой травмы, а если да, то где она локализована и насколько тяжела. При необходимости назначаются дополнительные обследования — УЗИ, ЭЭГ, рентгенографию, офтальмоскопию и другие. Однако они не всегда позволяют обнаружить повреждения. Например, небольшое смещение косточки невозможно увидеть и диагностировать, но эта вроде бы мелочь нарушает целостную работу организма, приносит ребёнку беспокойство и боли. Такие небольшие нарушения редко связывают с проблемами во время родов, а относят к другим факторам или к норме, не обращая должного внимания ("перерастёт"). В связи с этим большинство травм не фиксируется в карточке малыша.
Чаще всего специалисты диагностируют и лечат такие последствия родовой травмы, как кривошея, сколиоз, нарушения речи, сна, аппетита, чрезмерная возбудимость и т. д. Но не устранив истинную, изначальную причину этих симптомов, помочь организму трудно.
Диагностикой и лечением родовой травмы занимаются не только педиатры и неонатологи, но и остеопаты. Они могут обнаружить механические повреждения черепа и головного мозга, в том числе незначительное смещение костей черепа, которое осталось незамеченным при обследованиях, а также снять физические и психосоматические последствия травмы.
Лечение родовой травмы
Помимо хирургических и медикаментозных методов лечения, а также любви и заботы, огромную роль в устранении и минимизации последствий родовой травмы, особенно тяжёлой, играет физическое воздействие на тело — массаж, лечебная физкультура, мануальные техники, работа остеопата. Это процедуры укрепляют мышцы, налаживают обменные процессы и кровообращение, помогают восстановить скоординированность движений и подвижность конечностей, исправляют сколиоз, а также в целом укрепляют тело и организм.

Остеопатия рассматривает организм, как единое целое, систему, малейшее повреждение в которой нарушает работу всего организма, а родовые травмы — как первопричину большинства проблем с самочувствием и развитием детей.
Чем раньше малыш окажется в руках остеопата, тем больше вероятность того, что травма ещё не оказала необратимое влияние на организм и развитие ЦНС и можно устранить или как минимум сгладить её последствия.
С помощью профессиональных манипуляций врач выявляет место смещения косточки, помогает восстановить её положение в черепе и кровообращение мозга. Методы воздействия — немедикаментозные, щадящие, бережные, а действия врача не приносят ребёнку стресса и боли, что также оказывает положительное влияние на процесс восстановления [7] .
Если случай нетяжёлый, то после курса лечения поставленный диагноз снимается, но прежде это нужно подтвердить при помощи инструментального исследования (например, МРТ). При тяжёлой травме или несвоевременном обращении за помощью сеансы помогут значительно улучшить состояние маленького пациента.
Травмы при родах часто получают и роженицы, поэтому им также необходима помощь в устранении последствий.
Прогноз. Профилактика
Прогноз выздоровления после родовой травмы зависит от тяжести повреждений, а также от своевременно оказанной помощи, грамотной диагностики и терапии. Полностью избежать последствий при правильном лечении удаётся у 70-80 % детей. Могут оставаться небольшие проявления — отголоски травмы, отдельно поддающиеся лечению: беспокойство, энурез, головные боли, проблемы с аппетитом и т. п.
Если травмы не поддаются лечению или помощь была оказана поздно или неквалифицированно, то возможны и более страшные последствия: ДЦП, эпилепсия, задержки развития, умственная отсталость и летальный исход.
К мерам профилактики родовых травм можно отнести:
- грамотное ведение беременности;
- оценка и предотвращение возможных проблем, связанных с внутриутробными патологиями плода, анамнезом матери и возможными рисками;
- серьёзное и внимательное отношение будущей матери к беременности, отказ от вредных привычек;
- комфортное ведение родов, заботливое и аккуратное отношение к матери и ребёнку в процессе родоразрешения, недопущение необоснованного акушерского вмешательства и отказ от операций кесарева сечения без веских показаний [12] ;
- внимательность педиатра к симптомам и жалобам в первые дни после родов и его подготовленность в данном вопросе [9] .
Родовая травма новорожденных – различные повреждения плода, возникающие в процессе родового акта. Среди родовых травм новорожденных встречаются повреждения мягких тканей (кожи, подкожной клетчатки, мышц), костной системы, внутренних органов, центральной и периферической нервной системы. Родовая травма новорожденных диагностируется с учетом акушерско-гинекологического анамнеза матери, особенностей течения родов, данных осмотра новорожденного и дополнительных исследований (ЭЭГ, УЗИ, рентгенографии, офтальмоскопии и др.). Лечение родовых травм новорожденных проводится дифференцированно с учетом вида и тяжести повреждения.
- Классификация родовых травм новорожденных
- Причины
- Различные виды травм новорожденных
- Родовые травмы мягких тканей
- Родовые травмы костной системы
- Родовые травмы внутренних органов
- Родовые травмы центральной и периферической нервной системы
- Профилактика
- Цены на лечение
Общие сведения
Под родовой травмой новорожденных понимают нарушение целостности тканей или органов ребенка, обусловленное действующими в процессе родов механическими силами. Родовые травмы диагностируются у 8-11% новорожденных. Родовые травмы новорожденных нередко сочетаются с родовыми травмами матери (разрывами вульвы, влагалища, промежности, матки, мочеполовыми и влагалищно-прямокишечными свищами и др.). Родовые травмы новорожденных могут оказывать серьезное влияние на дальнейшее физическое здоровье и интеллектуальное развитие ребенка. Все это делает родовый травматизм одной из актуальнейших проблем акушерства и гинекологии, неонатологии и педиатрии, детской неврологии и травматологии.

Классификация родовых травм новорожденных
В зависимости от локализации повреждения и преимущественного нарушения функций выделяют следующие виды родовой травмы новорожденных:
1. Родовые травмы мягких тканей (кожи, подкожной клетчатки, мышц, родовая опухоль, кефалогематома).
2. Родовые травмы костно-суставной системы (трещины и переломы ключицы, плечевых и бедренных костей; травматический эпифизеолиз плечевой кости, подвывих суставов С1 и С2, повреждение костей черепа и др.).
3. Родовые травмы внутренних органов (кровоизлияния во внутренние органы: печень, селезенку, надпочечники).
4. Родовые травмы центральной и периферической нервной системы у новорожденных:
- внутричерепная родовая травма (эпидуральные, субдуральные, субарахноидальные, интравентрикулярные кровоизлияния)
- родовая травма спинного мозга (кровоизлияния в спинной мозг и его оболочки)
- родовая травма периферической нервной системы (повреждение плечевого сплетения - парез/паралич Дюшена-Эрба или паралич Дежерин-Клюмпке, тотальный паралич, парез диафрагмы, повреждение лицевого нерва и др.).
Причины
Анализ причин родовой травмы новорожденных позволяет выделить три группы факторов, повышающих вероятность ее возникновения: относящихся к матери, к плоду, а также к течению и ведению родов.
Предрасполагающими «материнскими» факторами могут выступать ранний или поздний репродуктивный возраст, гестозы, узкий таз, гипоплазия или гиперантефлексия матки, заболевания беременной (сердечно-сосудистые, эндокринные, гинекологические и др.), переношенная беременность, профессиональные вредности и т. д.
Наиболее обширную группу причин, приводящих к родовой травме новорожденных, составляют обстоятельства, связанные с плодом. Провоцировать родовую травму может тазовое предлежание плода, маловодие, неправильное (асинклитическое или разгибательное вставление головки), недоношенность, крупные размеры плода, аномалии развития плода, внутриутробная гипоксия и асфиксия и др.
К возникновению родовой травмы новорожденного могут приводить аномалии родовой деятельности: затяжные или быстрые роды, родостимуляция при слабой родовой деятельности, дискоординированная или чрезмерно сильная родовая деятельность. Серьезную группу причин родовых травм новорожденных составляет неправильное или необоснованное применение акушерских пособий (поворота плода на ножку, наложение акушерских щипцов, использование вакуум-экстрактора, проведение кесарева сечения и др.).
Как правило, при возникновении родовых травм новорожденных имеет место сочетание ряда неблагоприятных факторов, нарушающих нормальную биомеханику родов.
Различные виды травм новорожденных
Родовые травмы мягких тканей
Самыми частыми проявлениями родового травматизма новорожденных являются повреждения кожи и подкожной клетчатки. К ним относятся царапины, ссадины, петехии, экхимозы на различных участках тела. Такие повреждения выявляются при визуальном осмотре новорожденного неонатологом; обычно они не опасны и требуют лишь местной антисептической обработки и наложения асептической повязки. Незначительные родовые травмы мягких тканей исчезают к исходу первой недели жизни новорожденного.
Разновидностью родовой травмы новорожденных является родовая опухоль, которая характеризуется локальной припухлостью мягких тканей головы. Родовая опухоль имеет мягкоэластическую консистенцию, синюшный цвет с множественными петехиями и экхимозами. Ее возникновение обычно связано с затяжными родами в головном предлежании или наложением акушерских щипцов. Родовая опухоль лечения не требует, исчезает самостоятельно через 1-3 суток.
Более тяжелым видом родовой травмы новорожденных служит повреждение (кровоизлияние, разрыв) грудино-ключично-сосцевидной мышцы, обычно ее нижней трети. В этом случае в месте повреждения определяется небольшая опухоль умеренно плотной или тестоватой консистенции. Повреждение грудино-ключично-сосцевидной мышцы может быть выявлено не сразу, а примерно через неделю, когда у ребенка развивается кривошея. В лечении родовой травмы грудино-ключично-сосцевидной мышцы у новорожденных используется корригирующее положение головы с помощью валиков, сухое тепло, электрофорез йодистого калия, массаж; при неэффективности – хирургическая коррекция.
Кефалогематома, как разновидность родовой травмы новорожденных, характеризуется кровоизлиянием под надкостницу теменных или затылочной костей черепа. Типичными признаками кефалогематомы служат упругая консистенция, отсутствие пульсации, безболезненность, флюктуация, наличие валика по периферии. В дальнейшем у новорожденных с кефалогематомой может отмечаться желтуха, вызванная повышенным внесосудистым образованием билирубина. Кефалогематома уменьшается в размерах к 2-3 неделе жизни, а полностью рассасывается к исходу 6-8 недели. К осложнениям поднадкостничной родовой травмы новорожденных относится анемия, обызвествление и нагноение кефалогематомы. Дети с большими (более 6 см в диаметре) кефалогематомами нуждаются в проведении рентгенографии черепа для исключения трещин костей. Поскольку у недоношенных детей кефалогематомы часто ассоциированы с внутриутробным микоплазмозом, требуется проведение ПЦР или ИФА диагностики.
В большинстве случаев родовые травмы мягких тканей у новорожденных проходят без последствий.
Родовые травмы костной системы
Среди родовых травм костно-суставной системы у новорожденных чаще встречаются повреждения ключицы и костей конечностей. Они всегда относятся к чисто акушерским видам повреждений. Поднадкостничные переломы ключицы без смещения обычно обнаруживаются через 3-4 дня после родов по наличию веретенообразной плотной припухлости - формирующейся костной мозоли. Перелом ключиц со смещением сопровождается невозможностью выполнения активных движений, болью, плачем при пассивном движении руки, припухлостью и крепитацией над местом перелома.
При переломе плечевой или бедренной кости отсутствуют активные движения в конечностях, возникает болевая реакция на пассивные движения, имеется отек, деформация и укорочение поврежденной конечности. При любых видах переломов новорожденные нуждаются в консультации детского травматолога, проведении рентгенологической диагностики (рентгенографии ключицы, рентгенографии трубчатых костей). При переломе ключицы проводится кратковременная иммобилизация руки путем наложения повязки Дезо или плотного пеленания. При переломах плечевой и бедренной костей выполняется репозиция костей верхней или нижней конечности и наложение гипсовой повязки (при необходимости – вытяжение).
Разновидностью родовой травмы костной системы новорожденных является травматический эпифизеолиз плечевой кости. Его проявлениями служат болезненность, припухлость и крепитация в области плечевого или локтевого суставов, ограничение объема движений в пораженной руке. Исходом подобной травмы может являться парез лучевого нерва, формирование сгибательной контрактуры в суставах. Лечение состоит в иммобилизации конечности, проведении физиотерапевтических процедур, массажа.
Родовые травмы внутренних органов
Повреждения внутренних органов возникают вследствие механического воздействия на плод при аномальном течении родов. Наиболее часто встречаются кровоизлияния в печень, селезенку и надпочечники. Клинические проявления родовой травмы внутренних органов у новорожденных развиваются на 3-5 сутки в связи с внутренним кровотечением. При разрыве гематомы возникает вздутие живота, развивается парез кишечника, мышечная гипотония (или атония), угнетение физиологических рефлексов, артериальная гипотония, упорные срыгивания и рвота.
При подозрении на родовую травму внутренних органов новорожденным производится обзорная рентгенография брюшной полости, УЗИ органов брюшной полости и УЗИ надпочечников. Лечение заключается в проведении гемостатической и симптоматической терапии; при необходимости – лапароскопии или лапаротомии с ревизией внутренних органов.
При кровоизлиянии в надпочечники у ребенка может развиться острая или хроническая надпочечниковая недостаточность. Прогноз при родовой травме внутренних органов у новорожденных определяется объемом и тяжестью поражения, своевременностью выявления повреждения.
Родовые травмы центральной и периферической нервной системы
Повреждения нервной системы у новорожденных составляют наиболее обширную группу родовых травм. В рамках данного обзора остановимся на родовой травме спинного мозга и периферической нервной системы; подробная характеристика внутричерепных родовых травм новорожденных будет дана в соответствующей статье.
Родовые травмы спинного мозга у новорожденных могут включать кровоизлияние, растяжение, сдавление или разрыв спинного мозга на различном уровне, связанные с переломом позвоночника или возникающие без него. Тяжелые повреждения характеризуются клиникой спинального шока: вялостью, мышечной гипотонией, арефлексией, слабым криком, диафрагмальным дыханием. Гибель детей может наступить от дыхательной недостаточности. В более благоприятных случаях происходит постепенный регресс явлений спинального шока; на смену гипотонии приходит спастика; развиваются вегетативные нарушения (вазомоторные реакции, потливость), трофические изменения в мышечной и костной ткани. Родовые травмы легкой степени у новорожденных сопровождаются преходящей неврологической симптоматикой: изменением тонуса мышц, рефлекторных и двигательных реакций.
Постановке диагноза способствует осмотр ребенка детским неврологом, проведение рентгенографии или МРТ позвоночника, электромиографии, люмбальной пункции и исследования цереброспинальной жидкости. Лечение родовой травмы спинного мозга у новорожденных включает иммобилизацию области повреждения, проведение дегидратационной и противогеморрагической терапии, восстановительных мероприятий (ортопедического массажа, ЛФК, электростимуляции, физиотерапии).
Родовые травмы периферической нервной системы у новорожденных объединяют повреждения корешков, сплетений, периферических и черепных нервов.
С учетом локализации парез плечевого сплетения (акушерский парез) может быть верхним (проксимальным), нижним (дистальным) или тотальным. Верхний парез Дюшенна–Эрба связан с повреждением сплетений и корешков, берущих начало в сегментах С5-С6, что сопровождается нарушением функции проксимального отдела верхней конечности. В этом случае ребенок принимает характерное положение с рукой, приведенной к туловищу, разогнутой в локтевом суставе, повернутой внутрь в плече и пронированной в предплечье; согнутой в ладони кистью и головой, наклоненной к больному плечу.
При нижнем акушерском парезе Дежерина-Клюмпке поражаются сплетения или корешки, берущие начало от С7-Т1, следствием чего служит нарушение функции дистального отдела руки. Проявления включают мышечную гипотонию, гипестезии, ограничение движений в лучезапястном и локтевом суставах, пальцах руки, симптом «когтистой лапы». При тотальном типе акушерского пареза рука полностью бездействует, резко выражена мышечная гипотония, рано развивается атрофия мышц.
Диагноз и локализация повреждения уточняется с помощью электромиографии. Лечение родовой травмы плечевого сплетения у новорожденных состоит в иммобилизации руки с помощью лонгеты, проведении массажа, ЛФК, физиопроцедур (аппликаций озокерита, парафина, электростимуляции, электрофореза), лекарственной терапии.
При парезе диафрагмы у новорожденного развивается одышка, парадоксальное дыхание, цианоз, выбухание грудной клети на пораженной стороне. Выявлению пареза способствует рентгеноскопия и рентгенография грудной клетки, при которых определяется высокое стояние и малоподвижность купола диафрагмы. На этом фоне у детей может развиться застойная пневмония. Лечение родовой травмы заключается в чрескожной стимуляции диафрагмального нерва; при необходимости – ИВЛ до восстановления адекватного самостоятельного дыхания.
Парез лицевого нерва связан с повреждение ствола или ветвей лицевого нерва. В этом случае у ребенка отмечается асимметрия лица, лагофтальм, смещение глазного яблока вверх при крике, асимметрия рта, затруднение сосания. Родовая травма у новорожденных диагностируется на основании клинических признаков, электронейрографии, регистрации вызванных потенциалов. Нередко парез лицевого нерва проходит без специального лечения; в других случаях проводится теплолечение, медикаментозная терапия.
К более редким видам родовых травм новорожденных относятся травмы глоточного, срединного, лучевого, седалищного, перонеального нерва, пояснично-крестцового сплетения.
Профилактика
Профилактика родовых травм у новорожденных предполагает оценку степени риска их возникновения еще на этапе ведения беременности, максимально бережное отношение к ребенку в процессе родов, отказ от необоснованного использования пособий по извлечению плода и оперативного родоразрешения.
Читайте также:

