Чем смыть с волос мазь вишневского
Опубликовано: 17.09.2024

У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
- Код по АТХ
- Показания к применению
- Фармакодинамика
- Использование во время беременности
- Противопоказания
- Побочные действия
- Способ применения и дозы
- Условия хранения
- Срок годности
- Фармакологическая группа
- Фармакологическое действие
- Код по МКБ-10
- Аналоги и похожие препараты

Мазь Вишневского от прыщей – это классическое средство для устранения подобной проблемы. У этой мази широкий диапазон действия, высокая эффективность, а помимо этого она совершенно безвредна для здоровья.
Помогает ли мазь Вишневского от прыщей?
Мазь Вишневского включает исключительно натуральные вещества, поэтому она считается безопасной и высокоэффективной. Содержащиеся в ней ксероформ, дёготь, а также касторовое масло позволяют помогать при возникновении прыщей, быстро и качественно устраняя все кожные проблемы.

[1]
Код по АТХ
Фармакологическая группа
Фармакологическое действие
Показания к применению мази Вишневского от прыщей
У мази Вишневского довольно много показаний к использованию. Чаще всего её применяют для устранения угрей, фурункулов, прыщей разных видов, а также ран, рубцов, язв и пр. Помимо этого у неё имеются эффективные лечебно-профилактические свойства.

[2], [3], [4]
Фармакодинамика
Благодаря пропорциональному сочетанию элементов мази Вишневского лекарство приобретает множество лечебных свойств, таких, как: обеззараживающее, антисептическое, противовоспалительное, восстанавливающее, подсушивающее, а также смягчающее и противоотечное.
Препарат действует следующим образом: сначала на кожу начинает воздействовать касторовое масло – размягчает её и способствует расширению пор. Благодаря этому прочие компоненты мази получают возможность проникнуть в более глубокие слои эпидермиса. Далее начинает действовать ксероформ, прошедший вглубь кожи – он ликвилирует воспаление и обеззараживает область поражения. В результате с кожного покрова сходят отёки и краснота – он становится свежим и чистым. Влияние ксероформа может вызвать жжение или пощипывание кожи. Последним начинается действие дегтя, который активно стимулирует рецепторы кожи, вследствие чего она быстрее заживает и восстанавливается.

[5], [6]
Использование мази Вишневского от прыщей во время беременности
Пользоваться мазью Вишневского для лечения прыщей во время беременности можно с разрешения врача, хотя в целом не существует сведений о том, что лекарство оказывало негативный эффект на будущих мам или их малышей.
Противопоказания
Противопоказано использовать мазь при повышенной чувствительности кожного покрова.

[7], [8]
Побочные действия мази Вишневского от прыщей
Использование лекарства может стать причиной таких побочных реакций:
- Если у пациента наблюдается непереносимость какого-либо элемента мази, может начаться зуд – в таком случае следует сразу же отменить применение препарата;
- Касторовое масло может вызывать красноту и отёки, так как под его воздействием кровь приливает к поверхности кожи.
Перед началом лечения рекомендуется провести тест, чтобы проверить себя на аллергическую реакцию. Для этого нужно нанести немного мази на кожу спины и подождать, пока она начнёт действовать.

[9], [10]
Способ применения и дозы
Мазь может устранять любой тип прыщей. Во всех случаях её можно использовать по одинаковому принципу:
Наносить лекарство нужно только на предварительно распаренную чистую кожу, так как при открытых порах его компоненты смогут проникнуть в самые глубокие слои эпидермиса.
Для этого нужно очистить лицо от косметики и выполнить его обезжиривание, используя тоник, в котором не содержится спирт.
После этого нужно обработать лицо мазью (способ зависит от того, какой тип прыщей наблюдается у пациента). Подкожные воспаления лечатся с помощью ватных палочек (точечная обработка), внутренние – с использованием марлевого компресса, а угри – с применением маски.
Выполнять процедуру лучше всего перед сном. За ночь все элементы мази успеют оказать на кожу своё воздействие, в результате чего гной выйдет из пор. Смывать лекарство нужно утром, используя мыло и тёплую проточную воду.
Обработку нужно повторять до момента, когда прыщи или угри полностью исчезнут с кожи.
Мазь Вишневского от подкожных прыщей
С помощью мази Вишневского устранить подкожные прыщи довольно несложно. Её нужно наносить на поражённое место до того, как гной выйдет наружу, а потом продолжать, пока оставшаяся ранка не заживёт. Для ускорения последнего процесса повреждённый участок разрешается обрабатывать, используя перекись водорода.
В случае подкожных прыщей мазь следует применять примерно 2 нед. За это время кожа пройдёт воспаление, и прыщи исчезнут из глубоких подкожных слоев. Помимо этого полноценный курс поможет стабилизировать процесс обмена жиров в коже.
Также для устранения подкожных прыщей рекомендуется обработать места воспаления (каждое по отдельности) ватными палочками, смоченными в мази. Далее подержать средство на коже 40 мин, и смыть.

[11], [12]
Мазь Вишневского от внутренних прыщей
Для устранения внутренних прыщей нужно наносить мазь как минимум дважды в сутки. Благодаря такой частоте гной быстрее выйдет из ранок – потому как главной характеристикой этого средства является его способность «вытягивать гной» из прыща на поверхность кожи. Таким образом, её действие похоже на свойства ихтиоловой мази, но при этом у Вишневского более широкий диапазон влияния.

Маска из мази вишневского от прыщей
Специальная маска из мази Вишневского эффективно справляется с угревыми прыщами. В случаях, когда на лице очень много подкожных прыщей и угрей, рекомендуется сделать марлевую маску, в которой будут прорези для глаз и носа со ртом. Мазь нужно нанести на эту марлю, после чего наложить маску на лицо. Держать её необходимо примерно 2,5 ч.
Условия хранения
Мазь Вишневского разрешается содержать в условиях температуры 8-15 °С в месте, недоступном для детей.

[13], [14]
Срок годности
Мазь Вишневского от прыщей разрешается использовать на протяжении 5-ти лет с момента изготовления.

[15]
Так обычно называют лекарство, в медицинской среде известное как масляно-бальзамический линимент Вишневского. Баночка с ним должна быть в каждой аптечке.
МАЗЬ ВИШНЕВСКОГО — КОПЕЕЧНОЕ УНИВЕРСАЛЬНОЕ СРЕДСТВО, НЕЗАСЛУЖЕННО ПОЗАБЫТОЕ
Удивительно, но за всю историю существования мазь Вишневского не претерпела никаких «модернизаций» и дошла до нашего времени в первоначальном составе. Главные ее компоненты:
- Дёготь берёзовый: раздражая нервные окончания в коже, активизирует кровоснабжение тканей, улучшает их питание.
- Ксероформ: обеззараживает рану, обладает также сильным противомикробным действием.
- Масло касторовое: используется в качестве основы, способствует проникновению мази вглубь кожи, обеспечивает защиту повреждённых участков от попадания внутрь частиц грязи и пыли.
За время, как ее состав был выведен, мазь Вишневского постепенно расширила границы своего влияния, став незаменимой при лечении таких заболеваний, как:
- варикоз: трофические нарушения кожного покрова;
- гинекологические заболевания: эрозия шейки матки, воспаления, спайки;
- геморрой: наружные геморроидальные узлы;
- эндартериит: нарушение кровоснабжения ног;
- обморожения, ожоги.
О полезных свойствах мази рассказывает заведующая поликлиническим отделением медико-санитарной части «Мособлинж- строй» Елена ЕЛИСОВА.
Чудо-мазь названа по имени ее создателя — великого хирурга Александра Васильевича Вишневского. Состоит она из трех компонентов, каждый из которых отлично обеззараживает кожу: дегтя, ксероформа и касторового масла. Но у этих веществ есть и специфические лечебные свойства. Так, деготь, раздражая находящиеся в коже нервные окончания, восстанавливает кровоснабжение тканей. Ксероформ хорошо подсушивает рану. А масло смягчает кожу, способствуя проникновению лекарства вглубь.
В моей практике был такой случай. Пожилому больному после вскрытия гнойника на шее я назначила повязки с мощной антибактериальной мазью. Прошло две недели, больной не появлялся. А когда пришел, показал заживший гнойник и заявил, что вылечился благодаря старому испытанному средству — мази Вишневского. «Даже ее запах, — убежденно воскликнул старик, — убивает любую заразу!»
Действительно, мазь Вишневского прекрасно рассасывает воспаление и заживляет раны. Сейчас хирурги, увлекшись новейшими антибиотиками, назначают ее не так часто. Между тем, в домашних условиях мазь Вишневского по-прежнему незаменима: с одной стороны, она помогает при множестве болезней, а с другой, не способна причинить серьезного вреда.
Вот несколько конкретных советов по применению мази Вишневского
При первых признаках созревания фурункула, карбункула или панариция сделайте повязку с мазью Вишневского.
Сложив в четыре слоя марлю и нанеся на нее мазь, наложите мазевую повязку на место воспаления. Продолжительность процедуры — 10-12 часов. Сняв салфетку, вытрите кожу насухо. Еще раз протрите, только теперь уже спиртом — медицинским или салициловым. И затем снова наложите мазевую повязку. Чтобы мазь подольше не высыхала и лучше впитывалась, можно сделать повязку в виде компресса, накрыв ее сверху целлофаном или компрессной бумагой.
Если гнойник уже образовался, то после его вскрытия лучше все-таки прикладывать повязки с антибактериальными мазями, ферментами или с гипертоническим раствором. А когда гноя станет меньше, снова пригодится мазь Вишневского. Повязки надо менять каждые шесть часов. Хороший результат дает чередование мази Вишневского с антибактериальными мазями.
Мазь Вишневского незаменима при лечении пролежней, от которых страдает большинство лежачих больных. Не дожидайтесь, пока почернеет полспины, начинайте прикладывать мазевые повязки сразу же, как только заметите покраснение.
Плохо заживают и трофические язвы ног. Запах мази Вишневского с детства знаком всем, чьи мамы и бабушки страдают этим недугом. Возбуждая нервные окончания, мазь возвращает коже способность к самовосстановлению, и язвы затягиваются. Лечиться придется долго, но, набравшись терпения, вы обязательно добьетесь успеха.
Варикозно расширенные вены часто воспаляются, что ведет к образованию тромбов. Это заболевание называется тромбофлебитом. Большим куском марли, сложенной в несколько слоев и пропитанной мазью Вишневского, обмотайте больную ногу. Повязку закрепите бинтом. Менять ее надо два раза в сутки. Хороший рассасывающий эффект дает чередование повязок с мазью Вишневского и гепариновой мазью.
Заядлые курильщики обречены страдать заболеваниями сосудов нижних конечностей типа облитерирующего эндартериита. Повязки с мазью Вишневского помогут восстановить кровоснабжение ног. Кроме того, мазь защитит вялую, дряблую кожу от инфекции, которая легко возникает при любых микротравмах.
Ожоги и обморожения лечат мазью Вишневского еще со времен Великой Отечественной войны. Благодаря ей кожа заживает без образования грубого рубца. Накладывают повязки сразу на 4-5 дней.
Маски с мазью Вишневского избавят закомплексованного подростка от юношеских угрей. Вырезают маску из нескольких слоев марли, не забыв сделать прорези для глаз и рта. Пропитав маску мазью, ее накладывают на лицо и оставляют на два-три часа. Чтобы кожа очистилась, такую маску достаточно делать всего два раза в неделю.
Ирина СМИРНОВА
примените, так называемое, сухое мытьё при помощи муки или крахмала. Потом мытьё с шампунем или отваром ржаного хлеба.
Рецепт N1. Сухое мытье волос крахмалом: обычно мы моем голову, используя воду. Но существует и сухой способ. Он идеален для того момента, когда торопишься, а волосы нужно привести в порядок. Посыпать волосы картофельным крахмалом. Через 5 минут протереть сухим полотенцем и расчесать.
Рецепт N2. Мытье волос хлебом: с ржаного хлеба срезать корки, положить в кастрюлю, залить кипятком и накрыть крышкой. Когда хлеб раскиснет, размять его руками в кашицу. Ее, втирая, нанести на волосы, оставить на 5 мин. и смыть водой. Повторно промыть волосы шампунем не нужно. Можно ополоснуть их водой, в которую добавлен уксус или лимонный сок — 1 столовая ложка на литр.
Рецепт N3. Свекольная вода от перхоти: быстро избавиться от перхоти может свекольная вода. В трехлитровую банку налить 1,5 л холодной воды и положить туда нарезаный, очищенный корнеплод свеклы. Дать настояться и использовать для мытья вместо обычной воды. Перед мытьем добавлять в настой немного горячей воды.
Рецепт N4. Домашний яичный шампунь: разбить в посуду 2 яйца, размешать вилкой, добавть чуть кипятка и мыть голову. Если волосы сухие нужно добавить несколько капель растительного масла. Если жирные — камфарное масло.
Рецепт N5. Отвар крапивы и мать-и-мачехи: при выпадении волос и обильной перхоти с зудом кожи головы рекомендуют 3 раза в неделю мыть голову крепким отваром из смеси листьев крапивы и листьев мать-и-мачехи, взятых поровну.
Рецепт N6. Очищающий домашний шампунь для блеска волос: 1 ч. л. питьевой соды добавить в колпачок шампуня, для жирных волос использовать 1 раз в неделю, для сухих — 2 раза в месяц. Нанести массирующими движениями на кожу головы и смыть.
Рецепт N7. Натуральный медовый шампунь: для смягчения и лучшего роста волос можно самим приготовить медовый шампунь. Для этого 30 гр. аптечной ромашки заливают 100 гр. кипятка и настаивают один час. Процеживают и добавляют в настой десертную ложку меда. Предварительно вымытые волосы обильно смачивают настоем. Через 30-40 минут волосы промывают теплой водой без мыла. Такую процедуру проводят один раз в 10-12 дней.
Рецепт N8. Натуральный желатиновый шампунь: 1 ст. л. желатина залить на 40 мин. 3 ст. ложками холодной водой, а через 40 мин. эту смесь поставить на водяную баню, нагревать пока не растворится, затем добавить 1 желток, 1 столовую ложку любого шампуня и нанести на голову на 5-10 мин. , затем смыть теплой водой. Этот состав содержит много протеина, волосы становятся красивыми и густыми. Можно вместо шампуня добавить еще одно яйцо и мыть этим составом волосы.
Рецепт N10. Мытье волос горчицей: 1) применять ее лучше, добавляя к глине, хне, отрубям и др. смесям для мытья волос. Например, взять 50 гр. глины или хны (любой) , добавить 1 чайную ложку порошка горчицы + эфирные масла. Разбавить прохладной водой. От этого горчица меньше дерет. Все нанести равномерно на волосы и голову, втирать так, как шампунем. Оставить на 15 минут и смыть водой или отваром трав.
2) 2-й способ — сухой порошок горчицы развести минеральной водой до состояния сметаны, втирать в кожу и волосы, оставить на 5 мин. , смыть водой или отваром трав.
Рецепт N11. Домашний шампунь для волос: 150 гр. воды, 1 ст. ложка соды, 2 ст. ложки водки + 1 яйцо. Ополаскивать кислой водой.
Так обычно называют лекарство, в медицинской среде известное как масляно-бальзамический линимент Вишневского. Баночка с ним должна быть в каждой аптечке.

Удивительно, но за всю историю существования мазь Вишневского не претерпела никаких «модернизаций» и дошла до нашего времени в первоначальном составе. Главные ее компоненты:
- Дёготь берёзовый: раздражая нервные окончания в коже, активизирует кровоснабжение тканей, улучшает их питание.
- Ксероформ: обеззараживает рану, обладает также сильным противомикробным действием.
- Масло касторовое: используется в качестве основы, способствует проникновению мази вглубь кожи, обеспечивает защиту повреждённых участков от попадания внутрь частиц грязи и пыли.
За время, как ее состав был выведен, мазь Вишневского постепенно расширила границы своего влияния, став незаменимой при лечении таких заболеваний, как:
- варикоз: трофические нарушения кожного покрова;
- гинекологические заболевания: эрозия шейки матки, воспаления, спайки;
- геморрой: наружные геморроидальные узлы;
- эндартериит: нарушение кровоснабжения ног;
- обморожения, ожоги.
О полезных свойствах мази рассказывает заведующая поликлиническим отделением медико-санитарной части "Мособлинжстрой" Елена ЕЛИСОВА.
Чудо-мазь названа по имени ее создателя — великого хирурга Александра Васильевича Вишневского. Состоит она из трех компонентов, каждый из которых отлично обеззараживает кожу: дегтя, ксероформа и касторового масла. Но у этих веществ есть и специфические лечебные свойства. Так, деготь, раздражая находящиеся в коже нервные окончания, восстанавливает кровоснабжение тканей. Ксероформ хорошо подсушивает рану. А масло смягчает кожу, способствуя проникновению лекарства вглубь.
В моей практике был такой случай. Пожилому больному после вскрытия гнойника на шее я назначила повязки с мощной антибактериальной мазью. Прошло две недели, больной не появлялся. А когда пришел, показал заживший гнойник и заявил, что вылечился благодаря старому испытанному средству — мази Вишневского. "Даже ее запах, — убежденно воскликнул старик, — убивает любую заразу!"
Действительно, мазь Вишневского прекрасно рассасывает воспаление и заживляет раны. Сейчас хирурги, увлекшись новейшими антибиотиками, назначают ее не так часто. Между тем, в домашних условиях мазь Вишневского по-прежнему незаменима: с одной стороны, она помогает при множестве болезней, а с другой, не способна причинить серьезного вреда.
Вот несколько конкретных советов по применению мази Вишневского
При первых признаках созревания фурункула, карбункула или панариция сделайте повязку с мазью Вишневского.
Сложив в четыре слоя марлю и нанеся на нее мазь, наложите мазевую повязку на место воспаления. Продолжительность процедуры — 10-12 часов. Сняв салфетку, вытрите кожу насухо. Еще раз протрите, только теперь уже спиртом — медицинским или салициловым. И затем снова наложите мазевую повязку. Чтобы мазь подольше не высыхала и лучше впитывалась, можно сделать повязку в виде компресса, накрыв ее сверху целлофаном или компрессной бумагой.
Если гнойник уже образовался, то после его вскрытия лучше все-таки прикладывать повязки с антибактериальными мазями, ферментами или с гипертоническим раствором. А когда гноя станет меньше, снова пригодится мазь Вишневского. Повязки надо менять каждые шесть часов. Хороший результат дает чередование мази Вишневского с антибактериальными мазями.
Мазь Вишневского незаменима при лечении пролежней, от которых страдает большинство лежачих больных. Не дожидайтесь, пока почернеет полспины, начинайте прикладывать мазевые повязки сразу же, как только заметите покраснение.
Плохо заживают и трофические язвы ног. Запах мази Вишневского с детства знаком всем, чьи мамы и бабушки страдают этим недугом. Возбуждая нервные окончания, мазь возвращает коже способность к самовосстановлению, и язвы затягиваются. Лечиться придется долго, но, набравшись терпения, вы обязательно добьетесь успеха.
Варикозно расширенные вены часто воспаляются, что ведет к образованию тромбов. Это заболевание называется тромбофлебитом. Большим куском марли, сложенной в несколько слоев и пропитанной мазью Вишневского, обмотайте больную ногу. Повязку закрепите бинтом. Менять ее надо два раза в сутки. Хороший рассасывающий эффект дает чередование повязок с мазью Вишневского и гепариновой мазью.
Заядлые курильщики обречены страдать заболеваниями сосудов нижних конечностей типа облитерирующего эндартериита. Повязки с мазью Вишневского помогут восстановить кровоснабжение ног. Кроме того, мазь защитит вялую, дряблую кожу от инфекции, которая легко возникает при любых микротравмах.
Ожоги и обморожения лечат мазью Вишневского еще со времен Великой Отечественной войны. Благодаря ей кожа заживает без образования грубого рубца. Накладывают повязки сразу на 4-5 дней.
Маски с мазью Вишневского избавят закомплексованного подростка от юношеских угрей. Вырезают маску из нескольких слоев марли, не забыв сделать прорези для глаз и рта. Пропитав маску мазью, ее накладывают на лицо и оставляют на два-три часа. Чтобы кожа очистилась, такую маску достаточно делать всего два раза в неделю.
Ирина СМИРНОВА
Быстрые новости в Telegram-канале Правды.Ру. Не забудьте подписаться, чтоб быть в курсе событий.
Левомеколь – антибактериальное комбинированное средство наружного применения с выраженным иммуностимулирующим и противовоспалительным действием. Мазь Левомеколь не дает разрастаться болезнетворной микрофлоре, подавляет воспалительные процессы, выводит гнойные выделения и, одновременно с этим, оказывает ранозаживляющий эффект и запускает регенерационные процессы эпидермиса.
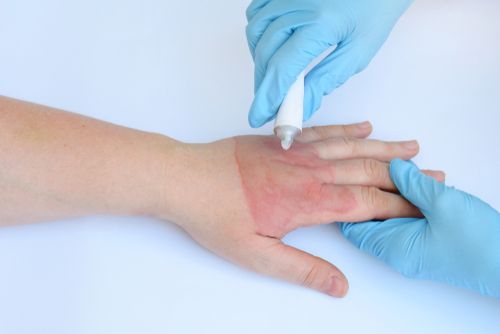
Рисунок 1 - Левомеколь при ожогах
Подобный тандем обеспечивают два активных компонента в составе мази – Хлорамфеникол (он же Левомицетин) и Метилурацил. Хлорамфеникол – натуральный антибиотик, который активно блокирует кишечную, синегнойную и стафилококковую палочку. А метилурацил ускоряет регенерацию эпидермиса. Особенность метилурацила заключается в способности беспрепятственно и быстро проникать в дерму, причем не затрагивая мембранную оболочку клеток. Данный процесс сопряжен с отводом из межклеточного пространства избыточной жидкости, которая обычно является причиной отеков и синяков.
Для чего применяется Левомеколь?
Левомеколь оказывает многоплановое лечебное воздействие:
- быстро уменьшает воспалительный процесс, предупреждает его распространение на здоровые ткани;
- препятствует росту и размножению бактериальных инфекционных агентов;
- быстро устраняет отечность за счет нормализации микроциркуляции;
- обеспечивает доставку к пораженным тканям питательных и биологически активных веществ, а также молекулярного кислорода;
- стимулирует регенерацию пораженных воспалением клеток всех слоев эпидермиса;
- повышает иммунитет на местном уровне.

Рисунок 2 - Мазь быстро убирает все восполительные процессы на коже
Стоит отметить, что наличие гнойных выделений и некротических тканей не мешает выполнять мази Левомеколь свою функцию. Препарат можно применять для обеззараживания и ускорения регенерации тканей.
Показания к применению мази Левомеколь
Так как мазь Левомеколь обладает антибактериальным эффектом, и при этом стимулирует восстановление структуры тканей, то препарат показан при следующих заболеваниях:
- заражение ран патогенной микрофлорой, язвы и гнойные абсцессы на эпидермисе;
- ожоги (преимущественно 2 и 3 степени);
- нарушение целостности тканей при травмах;
- некротические процессы;
- мокнущая и сухая экзема;
- мозоли;
- трофические язвы;
- обморожения конечностей (поверхностные слои кожи);
- прыщи, угревая сыпь, карбункулы, фурункулы;
- отит и гайморит (в том числе и с гнойными выделениями);
- обработка швов после оперативного вмешательства
- пролежни;
- геморрой.

Рисунок 3 - Левомеколь мазь можно использовать детям
Левомеколь можно использовать для детей без каких-либо ограничений. Но перед этим необходимо обязательно проконсультироваться с педиатром. Мазь подходит новорожденным: с ее помощью обрабатывают пупочную ранку, чтобы ускорить ее заживление, лечат гнойнички, обрабатывают места укусов насекомых.
Противопоказания
Так как Левомеколь в любом случае лекарственный препарат, то существуют противопоказания.
- индивидуальная непереносимость компонентов медикамента;
- гиперчувствительность организма;
- грибковые поражения эпидермиса;
- склонность к аллергическим реакциям;
- псориаз.
Побочные эффекты
Левомеколь считается универсальным/малореактогенным лекарством, переносимость которого почти абсолютна. Даже если у пациента есть хронические патологии, Левомеколь принимать можно. Побочные эффекты могут присутствовать, но спектр их ограничивается аллергическими кожными проявлениями:
- гиперемия;
- жжение;
- зуд;
- крапивниц;
- дерматиты в месте нанесения;
- локальный отек;
- при использовании влагалищных тампонов, может проявиться кандидоз.
Если вы используете Левомеколь, то не следует одновременно применять и другие наружные мази, бальзамы и прочее. Следите, чтобы мазь не попала в глаза, на слизистые оболочки и внутрь. При попадании в глаза и на слизистые оболочки следует немедленно промыть их проточной водой. При проглатывании необходимо промыть желудок.
Во время беременности и грудного вскармливания
Так как Левомеколь принимается локально, не попадает в кровоток и не оказывает системного действия, то противопоказаний, кроме общих, для беременных женщин и мам, которые кормят малыша грудью, нет.

Рисунок 4 - Перед использованием мази необходимо проконсультироваться с врачом
Но в любом случае сначала лучше проконсультироваться с лечащим врачом.
Левомеколь при лечении ожогов
При ожогах Левомеколь нужен, чтобы не допустить заражения раневой поверхности болезнетворными инфекциями, а также для ускорения заживления тканей. Левомеколь справляется и с воспалениями, которые могут повлечь нагноение раны. Мазь хорошо очищает место поражения как от гнойного отделяемого, так и от некротических клеток.
Система обработки ожога небольшой площади 1-2 степени следующая:
- перед нанесением мази рану промывают под проточной водой;
- мазь наносится на стерильную марлевую салфетку, которая накладывается на раневую поверхность;
- повязка накладывается на сутки;
- перевязки делают каждый день – до 5 раз в сутки.
Ожог обрабатывают до полного заживления тканей. Общая продолжительность курса при небольших бытовых ожогах составляет 5 – 14 дней.
Левомеколь при лечении прыщей
На вопрос пациентов, можно ли мазать прыщи мазью Левомеколь, можно ответить утвердительно. Левомеколь применяется для избавления от угревой сыпи и гнойных прыщей, так как помогает остановить патологический процесс на коже. Система лечения будет отличаться в зависимости от степени выраженности заболевания и количества высыпаний на коже. Причем терапевтическая эффективность мази не снижается при наличии в кожных порах гноя и некротических масс. Левомеколь не назначается только при инфицировании сальных желез грибками.
Мелкие прыщики лечат, нанеся на область поражения тонкий слой мази. Это делается вечером на несколько часов, а перед сном Левомеколь смывается. В течение двух недель прыщики исчезают, кожа лица выравнивается, заживают небольшие рубчики.
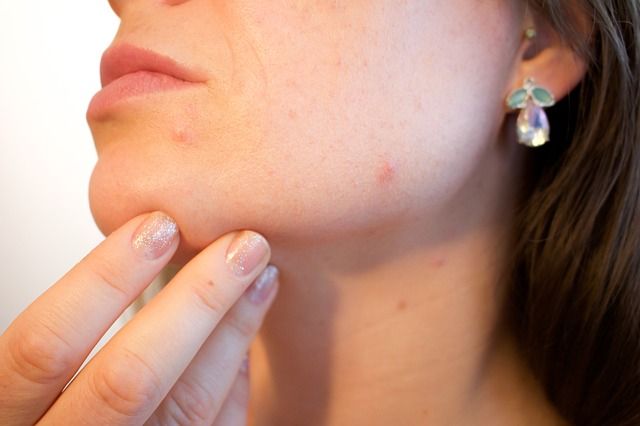
Рисунок 5 - Лечение прыщей с помощью мази
На единичные воспаленные прыщи Левомеколь наносят точечно тонким слоем, а сверху закрывают небольшим кусочком ваты и оставляют на 2-3 часа. Терапия составляет 2-3 дня.
Что касается вскрытых прыщей, то лекарство закладывают непосредственно в образовавшиеся отверстия.
Для лечения угревой сыпи Левомеколь наносят на область поражения на всю ночь. Утром мазь необходимо смыть. Обычно курс лечения занимает 2 недели, в течение которых воспаление спадает, угри прорываются или рассасываются.
Для устранения подкожных прыщей необходимо сделать следующее:
- после умывания с мылом кожу очищают любым тоником или лосьоном;
- наносят мазь тонким слоем на стерильную салфетку и прикладывают к участку кожи с угрями;
- повязку фиксируют с помощью лейкопластыря.
Продолжительность лечебной процедуры составляет 3-5 часов. Если на коже возникли глубокие болезненные гнойники, то повязку держат на теле всю ночь.
Продолжительность терапии составляет около 7-10 дней, в зависимости от степени поражения дермы.
Левомеколь при лечении геморроя
Мазь Левомеколь можно использовать в качестве дополнения к комплексной терапии при геморрое в периоды обострения. Применять мазь рекомендуется в случаях, когда из геморроидальных узлов выделяется кровь. Так как препарат оказывает антибактериальное действие (ранки могут быть инфицированы каловыми массами), помогает снять воспаление и нейтрализовать патогенные бактерии, Левомеколь назначают для регенерации тканей анального отверстия.
необходимо обмыть промежность и анальное отверстие водой с мылом, и обсушить мягким полотенцем;

Рисунок 6 - Левомеколь при геморрое
Продолжительность терапии - 10 дней. Поскольку Левомеколь не специализированный препарат антигеморроидального типа, после снятия воспаления решение о продолжении терапии и назначении препаратов принимает только лечащий врач.
Левомеколь при лечении ран
Левомеколь помогает заживлять пораженные ткани и предотвращает инфицирование раневой поверхности. Причем не так важно, нагноилась рана или нет.
Если рана не гнойная, то сначала пораженный участок обрабатывается антисептиком. Мазь наносится тонким слоем на ночь, затем ее необходимо прикрыть стерильной марлевой салфеткой и зафиксировать бинтом. Чаще всего обработка раны требуется один раз в день.
Если же рана гноится, то при помощи смоченных антисептиком ватно-марлевых тампонов убирается гной и выделяемый секрет. Затем в рану закладывается мазь Левомеколь - она должна быть заполнена вся, но не слишком плотно. Сверху пораженный участок покрывается марлевой салфеткой, также пропитанной мазью. Что касается частоты смены повязки, то все зависит от количества выделяемого гноя. Обычно достаточно двукратной перевязки.
А если рана глубокая и сопровождается инфекционным поражением, то Левомеколь предварительно разогревают до 35 градусов Цельсия, затем пропитывают мазью стерильную салфетку (можно использовать несколько, если пораженная область обширная) и вводят в очаг поражения. Если область поражения обширная, используют несколько салфеток с Левомеколью. Важно, чтобы рана была заполнена полностью, но не слишком плотно.
Отметим, что для введения медикамента в колотые и глубокие раны лучше использовать дренажную резиновую трубку, а саму разогретую мазь вводить при помощи шприца.
Продолжительность курса терапии обычно длится от 5 до 10 дней.
Применение мази Левомеколь в гинекологии
Левомеколь успешно применяется в гинекологии и урологии.
В гинекологии терапия проводится с помощью тампонов, с нанесенной на них мазью. Подобный метод показан для лечения следующих состояний:
- воспалительная эрозия шейки матки;
- воспаление придатков матки (яичников, фаллопиевых труб);
- расхождение влагалищных швов после разрывов при родах или операций.
Система лечения представляет собой следующую последовательность действий:
- перед применением женщине необходимо тщательно подмыться и высушить кожу места обработки и промежности;
- если терапия применяется после расхождения влагалищных швов или после операций, то швы необходимо обработать слабым раствором марганцовки или фурацилина;
- необходимо сделать небольшой тампон из ваты, сверху наложить на него мазь размером 15 мм х 15 мм, и высотой 5 мм;
- ввести во влагалище на ночь, а утром извлечь;
- если терапия применяется после расхождения влагалищных швов или после операций, то мазь наносится на марлевую повязку и прикладывается к швам. Затем надевается чистое бельё (если есть необходимость, дополнительно можно использовать прокладку). Повязка остается от 2 до 6 часов.
Описанным выше способом активное вещество мази доставляется к пораженной области и всасывается в окружающие ткани влагалища.
В урологии Левомеколь используют при лечении баланита и баланопостита у мужчин, поскольку оказывает противовоспалительное и противомикробное действие. Система лечения представляет собой следующую последовательность действий:
- перед нанесением мази головку полового члена промывают слабым раствором марганцовки или фурацилина, удаляя гной и отмершие ткани;
- на пораженное место плотным слоем накладывают Левомеколь.
Средство накладывают 1-2 раза в сутки до полного выздоровления. После снятия воспаления Левомеколь накладывают еще в течение недели по 1 разу в день – вечером, перед сном.
Левомеколь и мазь Вишневского. Что лучше?
Начнем с того, что мазь Вишневского и Левомеколь хоть и применяются в похожих случаях, но все-таки имеют разнонаправленный спектр действия. Так, мазь Вишневского эффективна, когда рана находится в процессе регенерации. Поэтому она не может быть использована при нагноении раны или ее сильном воспалении. Да, препарат содержит в составе антисептик, но его концентрации недостаточно, чтобы обеспечить бактерицидный эффект. Тем более дёготь и касторовое масло стимулируют кровообращение в пораженной области, чем усугубляют ситуацию.
Именно поэтому мазь Вишневского не такая эффективная, так как Левомеколь имеет более высокую антибактериальную активность за счёт наличия в нём антибиотика и ускоряет процесс оттока гноя из раны. Также важными являются следующие отличительные черты, которые определяют превосходство мази Левомеколь:
- отсутствие неприятного запаха;
- более высокие репарационные характеристики;
- не провоцирует раздражения в зоне обработки;
- при лечении фурункулов Левомеколь быстрее инициирует нарыв и вскрытие гнойника с последующим заживлением раны.
Но если пациенту помогает мазь Вишневского, то менять ее нет особого смысла.
Аналоги
Аналоги мази Левомеколь обладают бактерицидным и заживляющим эффектом. Но разница заключается в действующем веществе препарата. Так, среди аналогов можно назвать Фугентин, Левосин (дополнительно обладает обезболивающим эффектом), Протэгентин, Фастин-1, Салицилово-цинковая паста.
Синонимами, то есть лекарствами с тем же самым веществом (но в большей концентрации), что и у мази Левомеколь, можно считать Нетран и Левометил. Лекарства-заменители может назначить только лечащий врач.
Видео 1 - Левомеколь: лечение ногтей, угрей, баланопостита и опрелостей. Длительность применения мази
Что такое себорея (себорейный дерматит)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Кулик А. В., дерматолога со стажем в 13 лет.

Определение болезни. Причины заболевания
Себорейный дерматит (себорейная экзема, дерматит себорейных мест) — распространённый хронический дерматоз, который проявляется покраснением, высыпаниями с бело-жёлтыми чешуйками и незначительным зудом. Заболевание поражает кожу лица, верхнюю треть груди, спину и волосистую часть головы [6] . Впервые оно было описано в 1887 г. немецким врачом Полем Унна и получило название "себорейная экзема".
Себорейный дерматит очень распространён как среди взрослых, так и среди детей. Заболеванием страдают от 1 до 3 % населения. Заболеваемость имеет три пика: в период новорождённости, полового созревания и в возрасте 40-60 лет. Мужчины болеют себореей чаще, чем женщины [15] .
Причины себорейного дерматита:
- снижение иммунитета;
- стрессы;
- наследственная предрасположенность;
- изменение гормонального фона.
Себорейный дерматит — одно из самых частых осложнений ВИЧ-инфекции и СПИДа, наблюдается у 40 – 80 % пациентов и может быть первым проявлением иммунодефицита [16] .
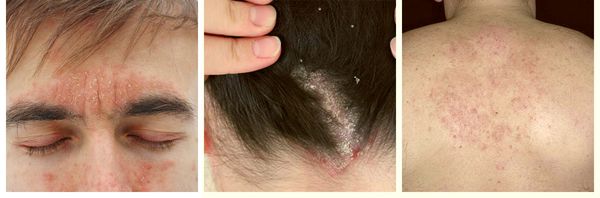
Симптомы cебореи
Симптомы себорейного дерматита:
- высыпания различного размера, неправильной округлой формы;
- покраснения от насыщенно-красного до бледно-розового;
- сухость или шелушение;
- умеренно выраженный зуд [13] .
При локализации дерматита на коже волосистой части головы возможно поредение волос, которое носит вторичный характер. При дерматите кожи лица поражение развивается в медиальной области бровей (ближе к центру лица), переносице, носощёчных и носогубных складках. Высыпания на лице сопровождаются поражением волосистой части головы. Поражение представлено покраснениями с шелушением или бляшками, образованными в результате слияния мелких папул желтовато-розового цвета, покрытых серо-белыми или жёлтыми жирными чешуйками [5] .
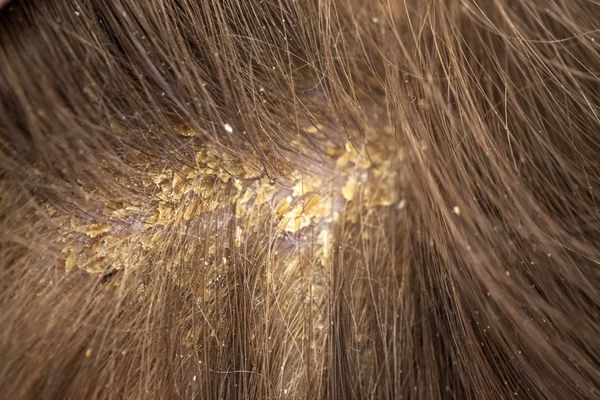
Патогенез cебореи
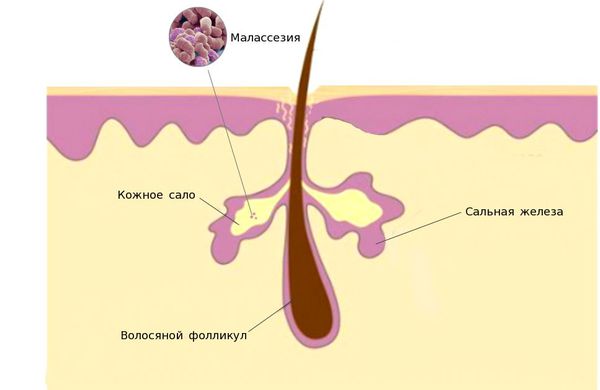
Единого мнения относительно патогенеза себорейного дерматита нет. Распространённость заболевания среди новорождённых связывают с увеличением размеров и секреционной активности сальных желёз. Известно, что у новорождённых относительно крупные сальные железы с высокой, аналогичной взрослым, секреторной активностью. В детском возрасте активность сальных желёз и частота появления себорейного дерматита взаимосвязаны. При выраженной активности сальные железы выделяют чрезмерное количество кожного сала, что создаёт благоприятные условия для размножения грибов рода Malassezia.
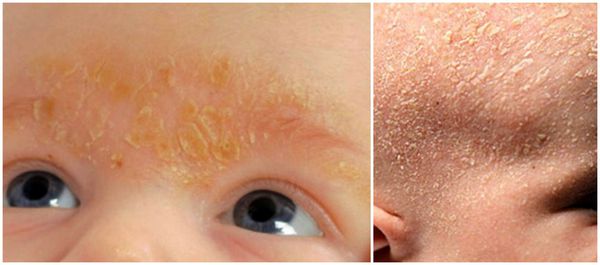
У взрослых такая взаимосвязь не наблюдается. Дерматит локализуется в местах с большим скоплением сальных желёз — на лице, на волосистой части головы, в области ушных раковин и в верхней трети туловища. У пациентов с себореей при гистологическом исследовании кожи выявляют значительное увеличение размеров сальных желёз.
Также для больных характерно наличие следующих факторов, которые определяют развитие заболевания:
1. Дрожжеподобные липофильные грибы малассезия (лат. Malassezia). Липофильность является особенностью грибов этого рода, выражается в их потребности в жирной питательной среде. По этой причине микроорганизмы паразитируют в верхних слоях кожи человека, где наиболее представлены сальные железы. Анализ геномов M. globosa и M. restricta привёл к открытию генов, кодирующих липазы и фосфолипазы. Эти вещества влияют на расщепление триглицеридов кожного сала на свободные жирные кислоты, которые повреждают роговой слой, вызывают шелушение, гиперемию и воспаление.
2. Грибы Candida albicans. У новорождённых их выявляют на участках, поражённых себорейным дерматитом, и в содержимом кишечника.
3. Иммунные и эндокринные нарушения, к которым относится ВИЧ-инфекция. Это один из первых и значимых симптомов ВИЧ-инфекции. Выраженный себорейный дерматит свидетельствует о развитии у этих пациентов иммуносупрессии (угнетении иммунитета).
4. Заболевания желудочно-кишечного тракта.
5. Психоэмоциональные перегрузки.
6. Постэнцефалопатический паркинсонизм, парез лицевого нерва, эпилепсия, алкогольный панкреатит, ожирение [14] .
Классификация и стадии развития cебореи
Выделяют две формы заболевания:
- врождённая — развивается в раннем детском возрасте из-за генетической предрасположенности сальных желёз вырабатывать большое количество кожного сала;
- приобретённая — краевой блефарит, себорейный дерматит наружного слухового прохода, пятнистый дерматит, асбестовидный лихен (шелушение кожи волосистой части головы).
По локализации:
- волосистая часть головы;
- лицо;
- распространённый (волосистая часть головы, лицо и верхняя треть груди и спины).
Стадии развития заболевания:
- острая;
- хроническая.
Выделяют такие клинические варианты данного заболевания:
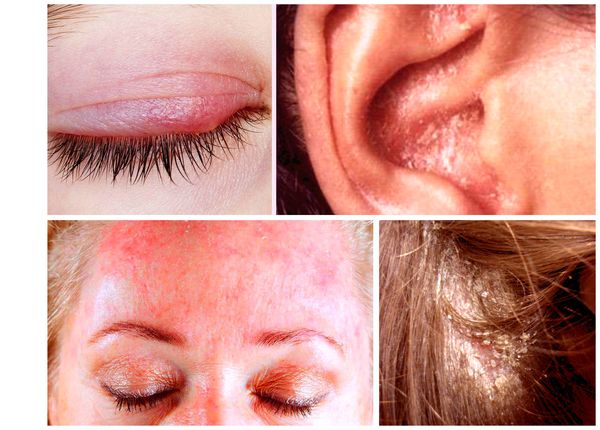
- Краевой блефарит — дерматит, при котором поражаются веки, появляется желтовато-розовая окраска кожи и отрубевидные беловатые чешуйки. Пациентов беспокоит умеренный зуд, ощущение рези в глазах, незначительная отёчность и гиперемия конъюнктивы, слезотечение и светобоязнь.
- Себорейный дерматит наружного слухового прохода схож с наружным отитом. Проявляется эритемой (покраснения), шелушением, зудом. Также отмечается отёк и трещины в заушных областях и на коже под ушными раковинами.
- Пятнистый себорейный дерматит — распространённая форма с хроническим рецидивирующим течением. Поражение локализуется в средней трети лба, в области бровей и волосистой части головы [4] .
- Асбестовидный лихен (кератоз фолликулярный асбестовидный, себорея псориазиформная) — наслоение на кожу волосистой части головы сплошных белых чешуек и корок, которые склеивают волосы. При выраженном воспалении под корками (при их снятии) обнажается нормальная или эритематозная и отёчная кожа.
Осложнения cебореи
Несвоевременно начатое лечение может привести к возникновению ряда осложнений, а именно:
- Себорейное облысение (алопеция).
- Стрептодермия при присоединении вторичной инфекции, если имеются трещины и расчёсы. Проявляется в виде гнойных корок на слегка гиперемированном фоне, местами сливающихся в очаги неправильной формы с участками мокнутия.
- Себорейная эритродермия образуется при слиянии очагов себорейного дерматита. Носит распространённый характер, очаги покраснения с шелушением сливаются в участки неправильной формы, возможно повышение температуры до субфебрильной (37,1—38,0 °C).
- Себорейная экзема — присоединются изменения кожи, клинически напоминающие экзему , трещины, мокнутие.
- Десквамативная эритродермия Лейнера — может развиться у новорождённых при себорейном дерматите на фоне диареи и задержки в прибавке массы тела. В процесс вовлекается весь кожный покров, кожа ребёнка становится ярко-красной, высыпания шелушатся, чешуйки крупные, желтовато-серого окраса, жирные на ощупь. Общее состояние тяжёлое, ребёнок отказывается от еды, обильно срыгивает, появляется рвота и жидкий стул [5] .

Диагностика cебореи
Диагностика основана на данных клинической картины, при необходимости проводят гистологическое исследование — изучение образца поражённой ткани под микроскопом.
Дифференциальный диагноз зависит от расположения себорейного дерматита:
- на коже лица заболевание нужно дифференцировать с розацеа, дискоидной красной волчанкой, псориазом, в исключительных случаях с эритематозной пузырчаткой;
- на волосистой части головы — с псориазом;
- на коже спины и груди — с псориазом, разноцветным и розовым лишаём.
Дискоидная красная волчанка проявляется типичной для данного заболевания триадой признаков: эритемой (покраснением), гиперкератозом (утолщением кожи) и рубцовой атрофией кожи. Зоны поражения расположены в области лица (крылья носа и щёки) и визуально напоминают бабочку. Очаги поражения также встречаются на ушных раковинах, волосистой части головы, в верхней части груди и спины, на пальцах кистей. Положительный симптом Бенье — Мещерского (поскабливание беловатых чешуек, плотно сидящих в центральной части розовых пятен, причиняет боль) и обострение дерматоза в весенне-летний период отличают волчанку от себорейного дерматита [3] . Однако в тех случаях, когда рубцовая атрофия ещё не сформировалась или выражена незначительно, целесообразно проводить гистологическое исследование.
Псориаз волосистой части головы проявляется бляшками, зудом и серебристыми чешуйками на коже. При псориазе не выпадают волосы, что отличает это заболевание от дерматита. Локализация высыпаний по краю роста волос в дерматологии называется "псориатическая корона" [9] . При некоторых видах псориаза бляшки имеют красноватый или даже фиолетовый оттенок. Присутствие участков спонгиоза ( межклеточного отёка эпидермиса ) также отличает себорейный дерматит от псориаза [10] .
Розацеа проявляется покраснением с жалящими и жгучими ощущениями. Кровеносные сосуды отчётливо видны под поверхностью кожи, на коже появляются папулы или папуло-пустулы, которые очень похожи по внешнему виду на угри.
Лечение cебореи
Заболевание носит хронический характер и склонно к рецидивам, поэтому цель терапии состоит не столько в излечении, сколько в удлинении ремиссии.
В основе патологического процесса лежит нарушение работы сальных желёз, поэтому важно устранить факторы, влияющие на их деятельность. Важную роль в этом играет питание и состояние желудочно-кишечного тракта. Поэтому больным с себореей рекомендуется сократить употребление сладких, жирных, копчёных и острых блюд и принимать ферментные препараты, облегчающие пищеварение. Также пациентам необходимо проходить профилактическое обследование у гастроэнтеролога и лечить хронические заболевания ЖКТ.

Лечение себорейного дерматита начинается с выявления возможных патогенетических факторов дерматоза и дальнейшей их коррекции, зачастую в виде длительной систематической терапии. В большинстве случаев себорейный дерматит успешно поддаётся лечению, однако при этом обычно достигается лишь клиническая ремиссия, а не полное выздоровление.
Себорейный дерматит лечат противовоспалительными, антимикробными и противогрибковыми средствами [1] . Высокой эффективностью обладают комбинированные препараты, содержащих глюкокортикостероиды, антибиотики и фунгицидные средства. Такой состав позволяет одновременно влиять на несколько звеньев патогенеза заболевания:
- кортикостероиды оказывают противовоспалительное, противоаллергическое, антиэкссудативное (уменьшают выделения) и противозудное действие;
- фунгицидное средство обладает противогрибковой активностью в отношении Malassezia;
- антибиотик борется с болезнетворными бактериями.
К таким наружным средствам относятся "Пимафукорт", "Тридерм", "Тетрадерм", "Акридерм". Однако кортикостероиды нельзя длительно наносить на лицо, поскольку это может привести к развитию розацеаподобного дерматита.
Себорейный дерматит также лечат следующими препаратами: азелаиновой кислотой, перитионом цинка и топическими ингибиторами кальциневрина (пимекролимус, такролимус).
Азелоиновая кислота. Действие азелаиновой кислоты связано со следующими свойствами: антимикробными, противовоспалительными и нормализующими кератинизацию (плотность и эластичность кожи) [2] . При лёгкой и средне-тяжёлой форме себорейного дерматита кожи лица эффективен препарат "Скинорен" [8] .
Пиритион цинка. Эффективность активированного пиритиона цинка при себорейном дерматите обусловлена сочетанием противоспалительного действия с противогрибковой активностью в отношении дрожжеподобных грибков Malassezia furfur. Пиритион цинк входит в состав "Циновита" — шампуня от перхоти и геля для душа. Средства помогают убрать перхоть, раздражение и зуд. Также можно использовать лечебный шампунь "Себипрокс" с 1 % циклопироксоламином.
Сульсена форте. Выпускается в виде шампуня и пасты. Шампунь "Сульсена" подходит для частого регулярного применения. Пасту "Сульсена" (2 %) применяют регулярно два раза в неделю в течение одного месяца. Для профилактики используют пасту "Сульсену" (1 %) два раза в неделю в течение одного месяца. Периодичность профилактического применения — один раз в полгода.

Для снятия наслоений чешуек и корок при асбестовидном лихене используют серно-салициловую мазь (2 %), которую накладывают на 4-6 часов, а затем смывают антифунгальным шампунем (например "Низоралом"). Серно-салициловая мазь обладает отшелушивающим, антибактериальным и противопаразитарным действием [7] . В некоторых случаях эффективны кортикостероиды в форме мазей или растворов ("Белосалик" или гидрокортизон). Мази можно применять под повязку.
Удаление корок на волосистой части головы у новорождённых проводят с помощью 2 % раствора салициловой кислоты в оливковом масле. Также применяют "Mustela" — пенку-шампунь для новорождённых с салициловой кислотой и гель-масло от "молочных корок".
При лёгкой форме себорейного дерматита достаточно наружного лечения дезинфицирующими кератопластическими ( восстанавливающими роговой слой эпидермиса ) средствами: нафталановой (3 %) и ихтиоловой (2 %) мазью. В местах мацерации ( пропитывание кожи жидкостью и набухания ) поражённые участки предварительно смазывают 1 % водным раствором метиленового синего и подсушивающими средствами — спреем и лосьоном "Неотанин" цинковой мазью, цинковой болтушкой.
Для устранения диспептического синдрома — тошноты, тяжести в животе, чувство переполнения, боли и жжения в эпигастрии — назначают ферменты для пищеварения (панкреатин, "Мезим", "Креон").
При контроле за питанием ребёнка с себорейным дерматитом необходимо учитывать тип вскармливания. При искусственном вскармливании важен подбор адаптированной молочной смеси, при грудном — необходима полноценная и сбалансированная по белкам, жирам и микроэлементам диета для матери.
Прогноз. Профилактика
Заболевание носит хронический характер, но при своевременном лечении возможно удлинении ремиссии. Детский себорейный дерматит можно излечить полностью [12] .
Читайте также:

