Нужно ли брить колено перед артроскопией
Опубликовано: 30.04.2024
Иногда рентгена или МРТ оказывается недостаточно, чтобы поставить диагноз. Ортопед направляет на артроскопию. С помощью этого лечебно-диагностического метода исследуют внутреннее состояние сустава и при необходимости выполняют терапевтические манипуляции, в том числе при остеоартрозе. Что нужно знать пациенту, чтобы правильно подготовиться к этой процедуре?
Что такое артроскопия
Для проведения манипуляции используют артроскоп – трубку диаметром 4-5 мм, которая оснащена увеличивающими линзами и светопроводящим волокном. Она вводится внутрь суставной полости вместе со специальными инструментами под наркозом. Во время процедуры врач осматривает суставные поверхности, а при необходимости выполняет оперативное вмешательство через дополнительные разрезы. Иногда артроскопия ограничивается только диагностикой.

Преимущества артроскопии
- Метод малотравматичный и дает минимум осложнений.
- Он позволяет максимально точно поставить диагноз.
- Не вызывает боли или дискомфорта, так как проводится с обезболиванием.
- Не требует длительного восстановительного периода (послеоперационная госпитализация в большинстве случаев не превышает двух дней).
- Подвижность сустава после артроскопии не ограничена, а боли – менее выражены, чем после других хирургических вмешательств.
- На коже остается маленький шов.

Артроскопия – небольшая операция с коротким восстановительным периодом
Как проходит подготовка к артроскопии
Подготовка к процедуре стандартная, независимо от клинической картины, будь то артроз плечевого сустава, коленного или локтевого. Пациент должен сдать набор анализов – как правило, это общий анализ крови и мочи, а также сделать ЭКГ. На предварительной консультации врач отвечает на вопросы и дает рекомендации на подготовительный период.
- Принимать пищу нельзя за 12 часов до процедуры.
- Накануне необходимо сделать очистительную клизму.
- Желательно иметь на восстановительный период костыли.
При каких заболеваниях показана артроскопия
- Артроз разных суставов.
- Артрит.
- Травмы и гемартрозы.
- Хроническое воспаление суставов.
- Разрыв коленных связок.
- Повреждение мениска.
- Киста мениска.
- Вывих и подвывих надколенника.
- Удаление наростов, спаек в суставе, инородных тел и лишней жидкости.
Артроскопия не проводится при наличии в проблемном суставе инфекции, при костном или фиброзном анкилозе, при гнойном воспалении вокруг сустава. Есть и относительные противопоказания, на усмотрение врача, например массивное кровоизлияние в сустава или обширные повреждения также могут помешать проведению манипуляции.

Тяжелое общее состояние пациента – повод отложить артроскопию
Как проводится артроскопия
Манипуляцию проводят под общим наркозом. Местное обкалывание анестетиком всего сустава применяется сегодня редко, поскольку оно создает эффект обезболивания на достаточно короткий срок и не приносит пациенту полного облегчения. Иногда практикуют спинномозговую анестезию.
Для артроскопии используют артроскоп, троакар, металлические канюли, зонд, нужный для лечебных манипуляций набор эндоскопических инструментов. Артроскопия коленного сустава проходит по такой схеме:
- Пациент занимает лежащее положение на столе и получает наркоз.
- На бедро и голень накладывают сначала эластичный бинт, а затем жгут.
- В полость сустава вводят артроскоп.
- Врач делает два дополнительных прокола, чтобы ввести канюли и инструменты (в области сустава есть 8 точек, которые можно прокалывать при необходимости).
- Выполняются нужные терапевтические манипуляции, например удаление из сустава лишней жидкости или нароста.

Диагностическая артроскопия дает точную информацию о состоянии сустава
Как проходит артроскопия коленного сустава? Рассказ и подробные комментарии практикующего хирурга-ортопеда-травматолога:
Как проходит реабилитация
После артроскопии пациент некоторое время проводит в стационаре. Восстановительный период зависит от того, насколько обширным было хирургическое вмешательство. В большинстве случаев выписка наступает на 2-3-и сутки. После этого в течение 1-3 месяцев необходимо придерживаться рекомендаций специалиста, чтобы в полном объеме восстановить работу коленного сустава.
Если артроскопия носила лечебный характер, пациенту назначают антибиотики, при необходимости анальгетики и легкий массаж. Понадобится специальная лечебная гимнастика, чтобы восстановить кровоток и жизнедеятельность сустава.
Какой бы малоинвазивной ни была артроскопия, она все равно остается хирургическим вмешательством, а значит, несет риски инфицирования и воспаления, как и полноценное эндопротезирование суставов. Если другого варианта уточнить диагноз нет, соглашаться на процедуру имеет смысл. Также она не имеет альтернативы, если нужно удалить наросты, жидкость из сустава. Для лечения остеоартроза стоит выбрать другой, менее травматичный метод – внутрисуставные инъекции протеза синовиальной жидкости. Если диагноз гонартроз не вызывает сомнения, эта методика становится выбором номер один.
а) Показания:
- Разрывы и другие поражения менисков
- Повреждения связок
- Хондромаляция или очаговые поражения хряща
- Свободные внутрисуставные тела
- Патология надколеннико-бедренного сустава
- Локальный или диффузный синовит
- Опухолеподобные состояния (например, пигментный виллонодулярный синовит, древовидная липома)
- Периартикулярные переломы
- Септический артрит
б) Обследование:
- Тщательный сбор анамнеза и исчерпывающее физикальное исследование являются обязательными этапами диагностики внутрисуставной патологии коленного сустава, для лечения которой планируется минимально инвазивное вмешательство
- Стандартная рентгенография в положении стоя в четырех проекциях (в прямой, боковой, проекциях по Rosenberg и Merchant) и сопоставление жалоб пациента с данными клинического обследования, дифференциальный диагноз
- В отдельных случаях может быть показана рентгенография в специальных проекциях или стресс-рентгенография
- Магнитно-резонансная томография нередко рассматривается как метод, позволяющий более полно оценить характер внутрисуставной патологии, в частности патологии связок, суставного хряща и/или менисков.
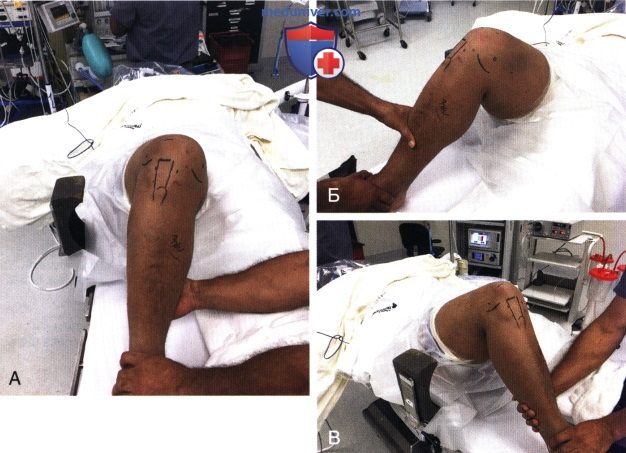
РИСУНОК 1. Поверхностные и костные анатомические ориентиры, используемые при артроскопии коленного сустава: вид спереди (А), вид изнутри (Б) и вид снаружи (В).
в) Хирургическая анатомия:
Поверхностная анатомия:
- Хирургическая анатомия переднего (рис. 2, А), медиального (рис. 2. Б), латерального (рис. 2. В) и заднего (рис. 2. Г) отделов коленного сустава представлена на рис. 2.
Перед формированием портов необходимо убедиться в доступности следующих анатомических структур в области коленного сустава (рис. 1):
• Границы надколенника
• Сухожилие надколенника
• Бугристость большеберцовой кости
• Медиальная и латеральная суставная щель коленного сустава
• Бугорок Жерди
• Прикрепление сухожилий гусиной лапки
• Медиальный и латеральный мыщелки бедра
• Медиальный и латеральный надмыщелки
• Медиальная коллатеральная связка (МКС)
• Латеральная коллатеральная связка (ЛКС)
• Медиальная надколеннико-бедренная связка
• Подколенная мышца
• Головка и шейка малоберцовой кости
• Сухожилие двуглавой мышцы бедра
• Подвздошно-большеберцовый тракт
• Общий малоберцовый нерв
• Поднадколенниковая ветвь подкожного нерва
• Подколенная артерия.
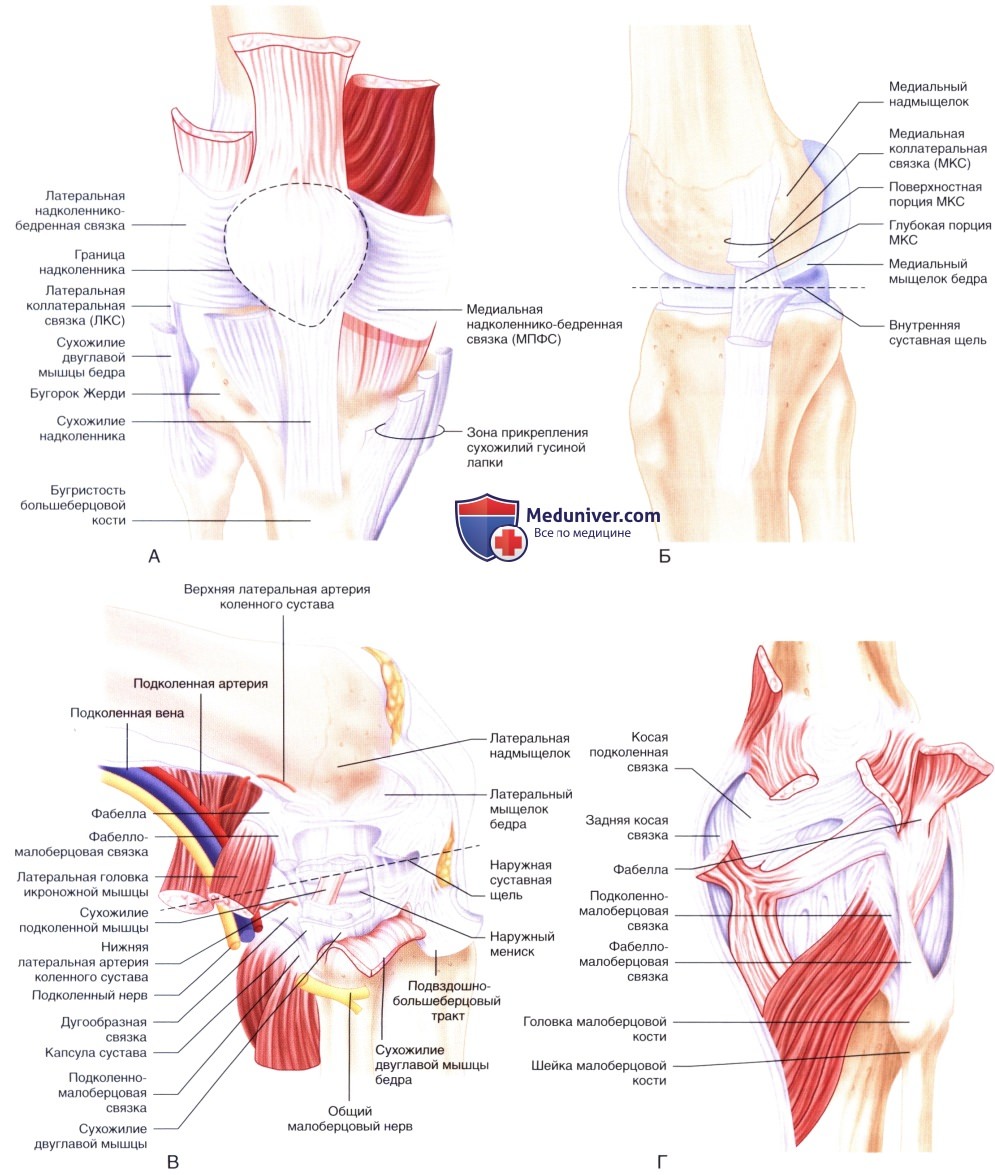
РИСУНОК 2. Анатомические ориентиры переднего (А), медиального (Б), латерального (В) и заднего (Г) отделов коленного сустава.
в) Положение пациента:
- Пациент укладывается на спину, используется стандартный операционный стол
- В области всех костных выступов для предупреждения сдавления тканей подкладываются мягкие подушки. Под здоровую ногу в области малоберцового нерва и пяточной кости также подкладываются мягкие подушки
- Под ягодицу на стороне операции для нейтрализации наружной ротации бедра подкладывается валик
- На оперируемую конечность как можно выше накладывается турникет (рис. 3, А). Им можно воспользоваться во время операции при недостаточной визуализации внутрисуставных структур
- Боковой упор устанавливается на уровне по меньшей мере ширины ладони выше верхнего полюса надколенника или на уровне середины бедра и используется в качестве точки опоры при вальгусном отклонении коленного сустава (см. рис. 3, А)
- Упор для стопы устанавливается и фиксируется к операционному столу таким образом, чтобы коленный сустав сгибался до 70-90° (рис. 3, Б), и в то же время была возможность свободно свесить голень за край операционного стола (рис. 3, В) после завершения укладки (рис. 3, Г).
- В зависимости от предпочтений пациента операция выполняется в условиях общей или регионарной анестезии
- Альтернативный вариант:
• Противоположная нога сгибается в коленном и тазобедренном суставе и укладывается в положении отведения на подставку (рис. 4, А)
• Боковой упор (рис. 4, Б) или артроскопический ногодержатель устанавливаются на уровне середины бедра, а голень свободно свисает за край операционного стола (рис. 4, В).
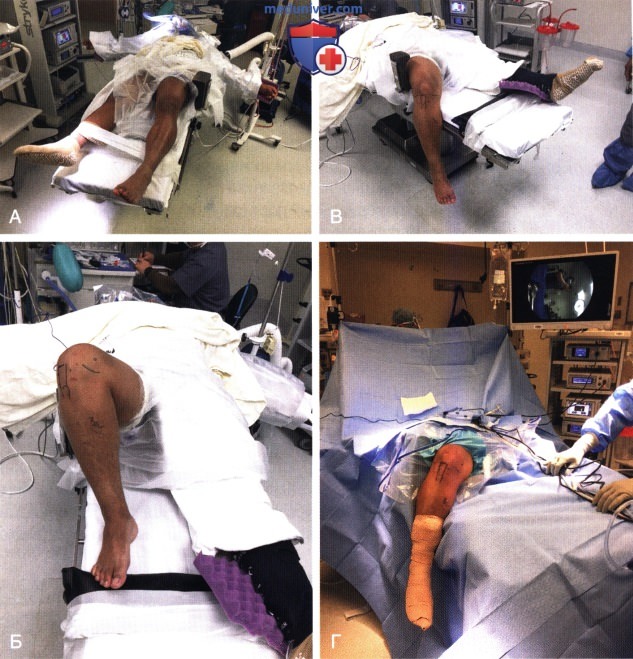
РИСУНОК 3. Укладка пациента с использованием бокового упора (А), турникета и упора для стопы (Б); сгибание коленного сустава за счет свешивания голени за край операционного стола (В); окончательная укладка (Г). 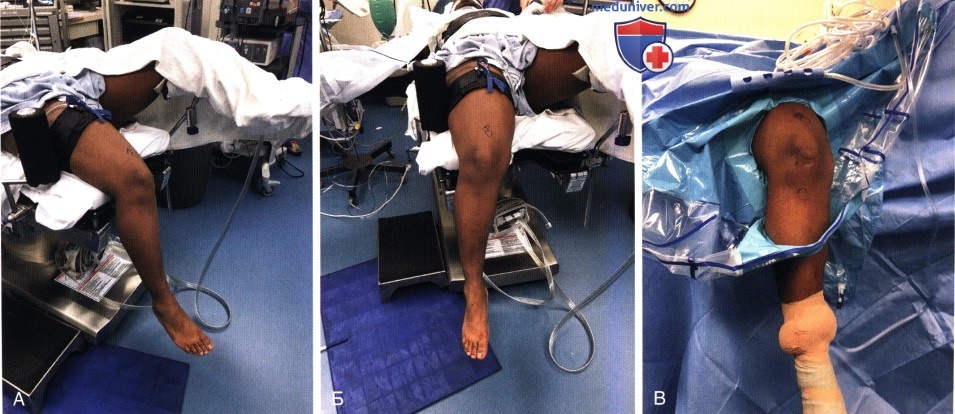
РИСУНОК 4. Альтернативный вариант укладки с использованием отвода для здоровой ноги (А) и бокового упора (Б) или артроскопического ногодержателя (здесь не представлен). Окончательная укладка (В).
г) Нюансы укладки пациента:
• Использование упора для стопы и боковых упоров обеспечивает большую степень свободы при необходимости формирования добавочных портов и более значительное сгибание коленного сустава, чем использование ногодержателя
д) Ошибки укладки пациента:
• При использовании ногодержателя не следует перетягивать его, поскольку в таком случае он может работать как турникет. Этот момент может быть особенно важен при длительных операциях!
• Слишком низкое расположение артроскопического ногодержателя, турникета или операционного белья может помешать формированию добавочных задних портов
е) Оснащение:
• В качестве упора для стопы можно воспользоваться мешком с песком весом 2,5-5 кг, гелевой подушкой или валиком
• Мягкий боковой упор
• Подушки из пенистого материала, гелевые подушки, мягкие подушки с хлопчатобумажным наполнителем
• Турникет
• Валик под тазобедренный сустав
ж) Спорные вопросы:
• Использование турникета в ряде случаев позволяет оптимизировать артроскопическую визуализацию коленного сустава, однако большой необходимости в его использовании в большинстве случаев нет. Кроме того, турникет может работать как венозный жгут, что нежелательно, и его применение может быть связано с увеличением частоты болевого синдрома в области бедра в послеоперационном периоде
Редактор: Искандер Милевски. Дата публикации: 13.3.2020
Артроскопия коленного сустава – эндоскопическая операция, применяемая с целью развернутой диагностики и хирургического лечения различных суставных повреждений. Высокоинформативная визуальная методика позволяет высококачественно обследовать и лечить сустав закрытым способом, используя пункционные порталы, что существенно уменьшает степень операционной травмы, минимизирует болезненные ощущения и в значительной мере сокращает сроки восстановительного периода.
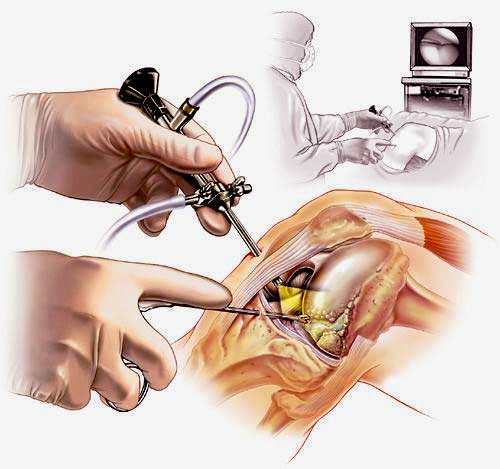
Наглядная схема проведения операции.
Как операцию, стали применять еще на рассвете 20 столетия. Но до нашего времени процедура прошла еще множество этапов совершенствования. И сейчас она стала по-настоящему незаменимым направлением в ортопедии, благодаря минимальной травматичности, стопроцентной диагностической достоверности и высокой эффективности.
Понятие и преимущества процедуры
Хирургия проводится с использованием специализированной волоконной оптики современного поколения, встроенной в инновационный прибор под названием артроскоп. Благодаря уникальному прибору процедура и получила свое название. В процессе производится внутреннее изучение костных и хрящевых тканей, менисков, сухожилий, мышц, связок, соединительнотканных элементов, синовиальной жидкости.
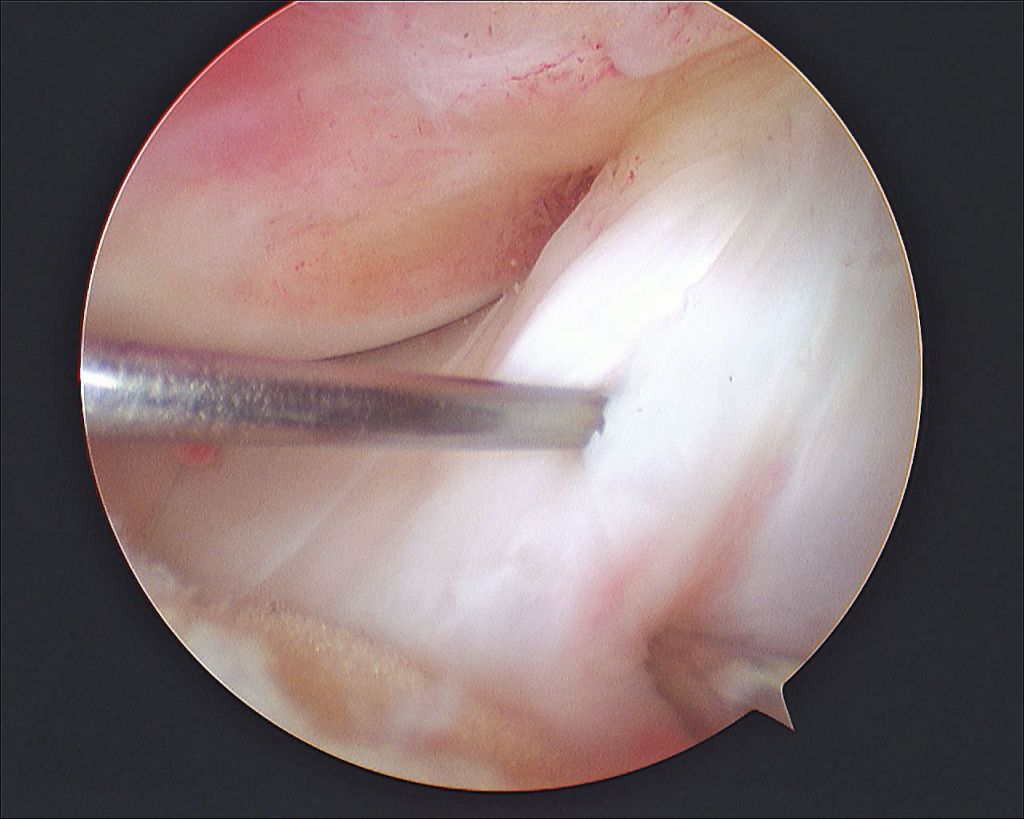
Изображение полости сустава.
В целях высокоинформативной диагностики специалист через микропортал вводит рабочую трубку устройства внутрь сустава, в которую вмонтированы система ультрасильных линз, мощный световой источник и видеозаписывающая цифровая техника. Все структуры, что «видит» артроскоп, визуализируются на экране в «живом» виде, причем изображение поступает в многократно увеличенном формате. Врач может найти точное расположение травмы или дегенеративных изменений, установить характер патологии, степень тяжести и принять меры.
Доказано, что артроскопия превосходит любые существующие способы диагностики. Она четко показывает изнутри все структурные единицы костного соединения в самых мельчайших подробностях, позволяет определить даже мелкие скрытые повреждения, которые нельзя выявить при помощи стандартной рентгеноскопии или артрографии, ультразвука, МРТ, КТ и прочих популярных методов визуализации.
Метод используется не только как средство диагностики, но и в качестве лечебно-восстановительной тактики. Обнаружив те или иные нарушения хрящевой поверхности, доктор может сразу же их ликвидировать. Оперативные манипуляции он выполнит через дополнительный разрез (размер около 6 мм) с использованием микрохирургических инструментов, при этом весь процесс он будет совершать, глядя на монитор.
Показания и противопоказания
Сразу отметим, что к негативным последствиям лечение приводит крайне редко. Однако такое не исключается, если ее стали делать вопреки противопоказаниям. Но сначала осветим рекомендации, а уже после ограничения.

Частичный надрыв боковой связки коленного сустава.
Процедура может быть назначена при:
- неясной причине патологических симптомов, когда другие способы бессильны ее установить;
- разрывах связок, поврежденных сухожилиях;
- подозрении на вывих чашечки (надколенника);
- наличии свободных тел в полости;
- воспалении синовиальной оболочки неопределенного генеза;
- асептическом некрозе головки суставной кости;
- травмах, дегенеративно-дистрофических заболеваниях мениска;
- артритной болезни и гонартрозе;
- внутрисуставных переломах и пр.
Она противопоказана при наличии таких недугов, как:
- гипертония;
- сахарный диабет в стадии декомпенсации;
- нарушенный баланс свертываемости крови;
- тяжелая дисфункция легочной или сердечной систем;
- локальные кожные воспаления.
С осторожностью выполняется лечебно-диагностическая артроскопия, последствия могут носить непредсказуемый характер, при аллергии на местный/общий анестетик. Поэтому обязательно сообщите специалисту, если у вас имеется склонность к аллергическим реакциям на любые медикаменты.
Подготовка пациента к операции
Подготовка заключается в тщательном осмотре пациента, сборе анамнеза, проведении основных инструментальных и лабораторных тестов. Пока врач не убедится, что это безопасная операция, не взвесит все за и против, операция невозможна. Поэтому вначале всегда назначают обход некоторых специалистов узкого профиля, например, кроме ортопеда или травматолога, в зависимости от ситуации, еще кардиолога, эндокринолога, пульмонолога, аллерголога и пр.
Предельно важно учесть абсолютно все результаты предварительной диагностики. Они будут влиять на выбор наркоза, особенная роль отводится подбору оптимально подходящего вида анестетика, который не причинит вреда организму.
Кроме врачебного обхода, пациенту выдают направления на ЭКГ и флюорографию, на прохождение лабораторных анализов крови и мочи. Удостоверившись, что за эту операцию браться целесообразно, проводят консультацию по подготовке. На консультации предупреждают, что за 12 часов до начала процедуры потребуется остановить прием пищи, за пару недель до нее прекратить прием антикоагулянтов (аспирина, гепарина и лекарств на их основе).
Пациенты, оставившие отзывы, сообщают о предостерегающих рекомендациях врачей по поводу курения и приема алкоголя. С вредными привычками придется расстаться за 10-14 суток до вмешательства и, конечно, постараться к ним после вообще не возвращаться или хотя бы свести к минимуму дозу. При намерении прибегнуть только к диагностике предоперационная подготовка осуществляется аналогичным правилам.
Описание микрохирургического процесса
В отзывах пациенты рассказывают, как быстро и безболезненно перенесли процедуру, при этом без общего наркоза. Это вполне вероятно, но не забывайте, что клинические случаи не у всех одинаковы, да и физиологический статус у каждого пациента свой. Поэтому было бы правильнее сказать, что боль, благодаря сильной местной анестезии практически невозможна. Однако постоперационные неприятные ощущения в области прооперированного участка немного беспокоить какое-то время, скорее всего, будут.
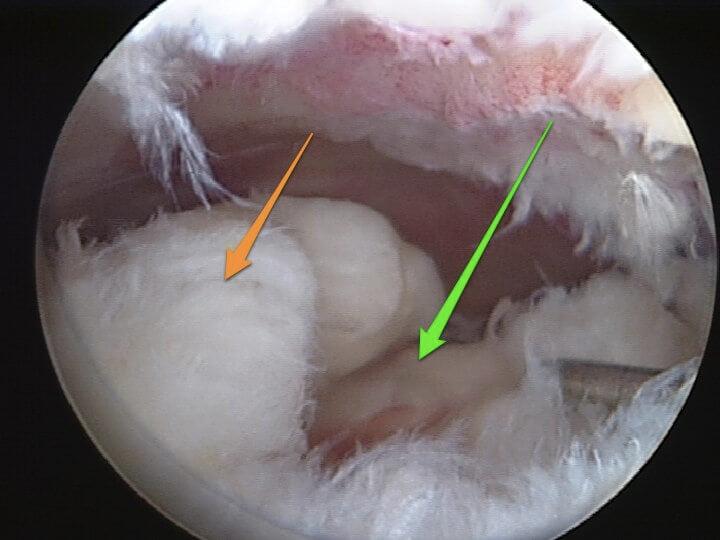
Разволокнение связок при их разрыве.
Видео позволяет разобраться во всех тонкостях процесса. Их предостаточно на просторах интернета. Но ввиду того, что специфические сюжеты не каждый сможет досмотреть до конца, мы предлагаем о важных моментах просто и спокойно почитать.
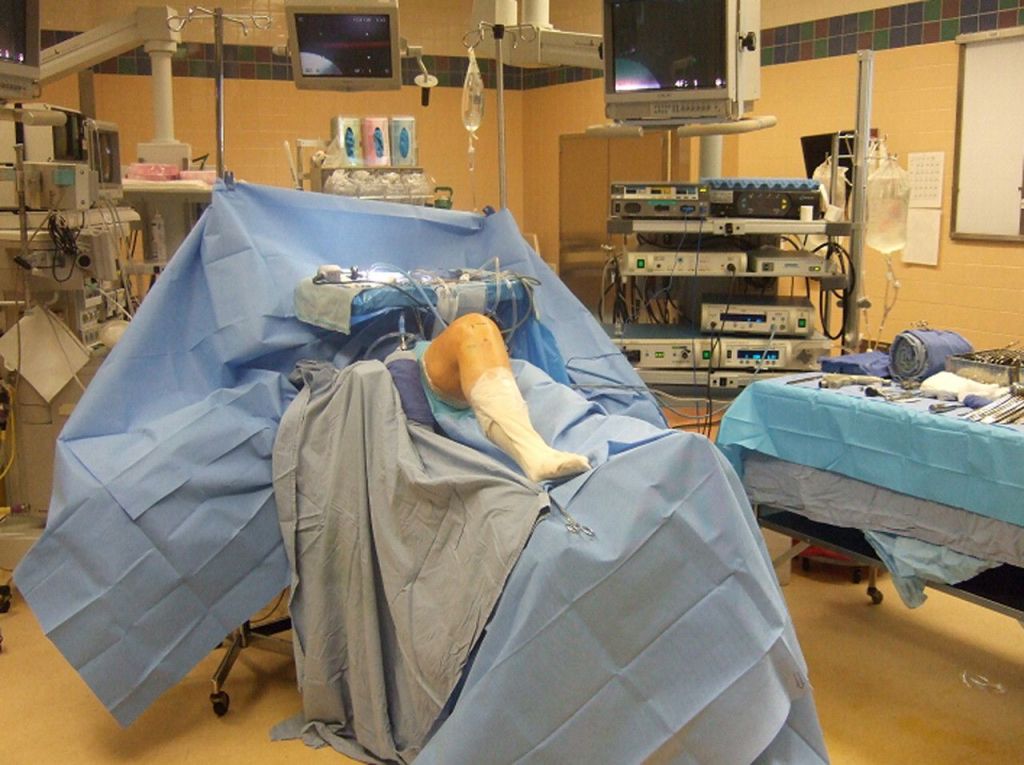
Расположение пациента на операционном столе.
Исходя из этиологии и степени патологических изменений, состояния больного и сопутствующих заболеваний, анестезиологическое средство подбирается индивидуально. Чаще всего применяется местный наркоз, то есть анестезия регионарного типа (эпидуральная или проводниковая). Регионарный анестетик содержит лидокаин, ропивакаин или бупивакаин. К основному раствору для усиления анестезирующего эффекта могут добавить в мини-дозе лекарство из категории опиатов. В некоторых ситуациях, все же, уместен общий внутривенный наркоз.
Сначала, вне зависимости от планов хирурга, будет осуществлена диагностическая артроскопия. Она предусматривает введение эндоскопического зонда в виде стержня в полость костного соединения. Когда наркоз вступит в силу, тогда начинается диагност-хирургия. Для этого полусогнутую в колене конечность ближе к бедру жгутируют для уменьшения кровотока, после чего делают прокол (6 мм), через который подается контраст-вещество, чтобы усилить видимость суставных и околосуставных структур. Далее через этот операционный порт вводится трубка. Специалист досконально осматривает каждый миллиметр проблемного органа.
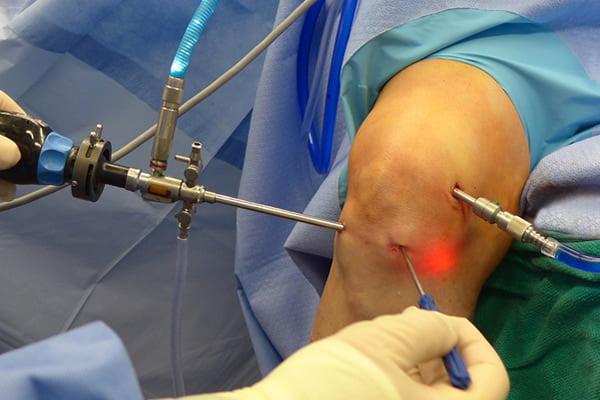
Операционное поле, можно видеть свечение внутри.
Видео в реальном времени транслируется на экране, выявляет любые существующие дефекты в больном сочленении. Если врач посчитает нужным выполнить регенерацию патологических элементов, он создаст дополнительный разрез (6-8 мм), через который нужным инструментом из микрохирургического набора устранит обнаруженный дефект. Он может сделать частичную резекцию костно-хрящевых тканей, пластику связок и сухожилий, сшивание или удаление (частичное, полное) мениска, экспроприировать хондромные тела, извлечь выпот и гной, ввести противовоспалительные лекарства, взять фрагмент тканей или синовии для изучения их состава и др.
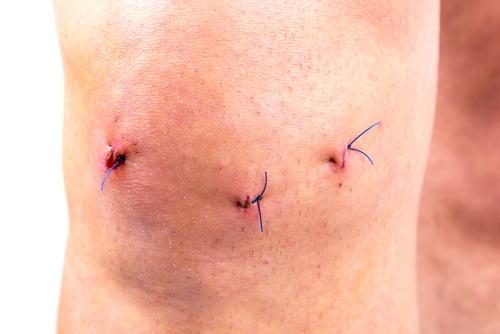
По окончании хирургии операционное поле промывается, а весь инструментарий извлекается. Доктор производит обработку дезинфицирующими составами рану, ставит дренаж и делает маленький шов, который закрывает стерильным лейкопластырем. На прооперированное колено, чтобы придать ему максимальную обездвиженность, накладывается плотная фиксирующая повязка от стопы до середины бедра.
На весь сеанс уходит в среднем 1 час, в отдельных случаях – до 3 часов. Восстановительные меры несложные, но их нужно строго соблюдать, чтобы не спровоцировать опасные осложнения. О негативных явлениях, которые способны развиться, речь пойдет дальше.
Осложнения после артроскопии коленного сустава
Как любой хирургический способ, данный метод, даже при всей своей миниинвазивности, может иметь неблагоприятный исход. К осложнениям приводят несоблюдение реабилитационных норм, нарушение принципов асептики и антисептики, врачебные ошибки. Неблагополучная картина возникает нечасто, поэтому паниковать не стоит. Нужно изначально со всей долей ответственности отнестись к выбору клиники.

Отзывы пациентов после артроскопии коленного сустава вместе с данными официальной статистики позволили нам сформировать список самых частых эксцессов. В него входят следующие негативные явления, возникающие в ранний или отдаленный послеоперационный период:
- повышение общей температуры тела;
- ярко выраженный перманентный или периодический болевой синдром в области сустава, нередко иррадирующий в голень, тазобедренный сегмент;
- локальная гиперемия, отечность, гипертермия;
- местные инфекции, абсцессы;
- тромбоэмболия сосудов;
- внутрисуставное кровоизлияние;
- артрит на фоне воспаления, бурсит;
- кровотечение из раны;
- боль и онемения из-за повреждения нервных образований;
- нарушение целостности связок, как следствие некорректных манипуляций хирурга.
Особенности восстановления
Для предупреждения отекания мягких тканей покрывающих колено к ране прикладывают холод. Сухие компрессы со льдом положены каждые 60-90 минут на начальных этапах реабилитации. Человеку необходимо оставаться в стационаре под наблюдением специалистов минимум двое суток. Ему прописываются хорошие болеутоляющие препараты, а также средство из серии антибиотиков для профилактики инфекционного патогенеза. Вставать разрешается уже на 3 день, но ходить позволяется исключительно с ходунками или костылями. Оберегать ногу от полной нагрузки надо не менее одной недели.

Успех артроскопической операции на коленном суставе всецело завит от качества постоперационного ухода. Полное восстановление наступает примерно через 1-1,5 месяца, все это время нужно выполнять в строгом порядке все пункты реабилитационной программы, индивидуально составленной высококомпетентным реабилитологом.
Интенсивными темпами восстановиться помогают массаж, комплекс ЛФК, физиотерапия, упорный труд и терпение. Приблизительно через 7-10 дней возможна отмена поддерживающих средств для передвижения, человеку разрешается передвигаться так, как этого требует природа, а именно, без поддержки на двух ногах с равнозначной нагрузкой, движения при этом плавные и медленные, шаг мелкий. Лечебная гимнастика и ходьба определенный промежуток времени осуществляются в специальном функциональном ортезе, надетом на проблемную ногу.
Занятия лечебной физкультурой на ранних сроках щадящие. В первую неделю занимаются, как правило, в положении лежа. Основу комплекса составляют напряжение/сокращение тазобедренных мышц, поднятие прямой конечности на 45 градусов с 5-секундным удержанием, разминка голеностопа. К лимфодренажному массажу прибегают с целью снятия послеоперационного отека. Он выполняется профессионально обученным массажистом вручную или посредством микротокового аппарата. В поздний период прописываются велотренировки, плаванье, ходьба и бег в воде.
Заключение
Выявить причину дисфункции суставов зачастую проблематично привычными приемами диагностики, вроде компьютерной или магниторезонансной томографии, рентгена, УЗИ. В этом случае на помощь приходит визуальный «исследователь» суставной полости – артроскоп, применяемый в ортопедической практике с целью получения полных и достоверных сведений о состоянии сочленения.
Процедура очень высоко ценится специалистами, ведь помимо такого высокоинформативного обследования, она позволяет параллельно исправлять обнаруженные недостатки, причем делать это высокотехнологично, без травматического рассечения надсуставных мягких тканей и без обнажения костного соединения.
Предпочтительнее будет обследовать, а если потребуется, прооперировать колено, в одной из высокоспециализированных клиник Европы. Там данной методикой владеют на высшем уровне. Замечательные хирурги-ортопеды по этой части работают в Чехии, об этом значится в европейских научно-медицинских источниках. Да и, как показывают отзывы, артроскопия голеностопного сустава, коленного сочленения в Чехии, пациентов привлекает цена.
Как подготовиться к эндоскопии коленного сустава (артроскопии колена)? Эндоскопия колена, в любом случае, это хирургическое вмешательство, поэтому и готовиться к артроскопии следует серьезно, проконсультировавшись с анестезиологом, хирургом и ортопедом. Перед артроскопией надо сдать определенные анализы и пройти основное обследование (обычно это анализ крови, анализ мочи, ЭКГ, рентген сустава или магнитно-резонанснаяартрография).
Правила подготовки к артроскопии коленного сустава:
- Сдать необходимые анализы (назначает врач).
- За 1-2 недели прекратить прием сильнодействующих препаратов (после консультации с врачом)
- По меньшей мере, за один день до операции врач должен провести разъяснительную беседу, конечно, если это не экстренный случай.
- За 12 часов до операции нельзя есть и пить, то есть артроскопия делается натощак, то есть и в день артроскопии необходимо быть трезвым и не курить.
- Важно, чтобы в области пораженного сустава не было никаких ссадин. Удаление волос в области сустава хирург проводит сам непосредственно на месте.
- Если пациент ранее замечает признаки какой-либо инфекции, например, простуды, он должен непременно поставить врача в известность.
- Обезболивающие препараты, рекомендованные врачом и выписанные, должны быть уже приобретены.
- Также по возможности пациент должен принести с собой вспомогательные приспособления для ходьбы и привести сопровождающих лиц. Пациент должен уметь пользоваться костылями или другими приспособлениями, то есть перед операцией он должен в них разобраться и понять методику их действия.
Сколько длится артроскопия коленного сустава?
Длительность артроскопии коленного сустава зависит от цели эндоскопии и составляет, в среднем, 60 минут.
Анестезия (наркоз) при артроскопии коленного сустава
Для уменьшения болевых ощущений врач применяет либо общий наркоз, либо местную анестезию (обычно при диагностической артроскопии).
Виды анестезии при артроскопии коленного сустава:
- местная анестезия при артроскопии (используется редко, так как срок ее действия небольшой);
- эпидуральная анестезия (используется чаще всего, так как можно контактировать с пациентом и при необходимости продлить срок действия);
- проводниковая анестезия (заключается в введении лидокаина, блокирующего нервы и длится приблизительно 1,5 часа);
- общий наркоз врач назначает в тяжелых случаях при серьезных операциях на суставах.
Как проходит артроскопия коленного сустава?
Эндоскопическое исследование сустава производится амбулаторно или в стационарных условиях в больнице. Фактически существует тенденция ко все более частой артроскопии в амбулаторных условиях. В стационаре больной остается при необходимости - максимум на 2-3 дня, но обычно может идти домой через 10-30 часов
Подготовка непосредственно перед артроскопией.
Иногда бывает необходимо при кровотечении в суставе остановить кровоток с помощью манжеты над суставом. Обычно врач накладывает манжету заранее, однако накачивает ее лишь тогда, когда кровотечение действительно мешает обзору во время артроскопии.
Помимо этого, с целью недопущения образования тромбов врач вводит подавляющие свертывание крови лекарственные средства (гепарин).
Затем выполняется само эндоскопическое вмешательство на суставе.
Алгоритм выполнения эндоскопии коленного сустава:
- Сначала врач открывает сустав с помощью примерно 5-миллиметрового разреза кожи ("прокол-надрез"). Минимальные разрезы достаточны для того, чтобы доставить хирургические инструменты к месту травмы.
- Далее он заполняет полость сустава стерильной жидкостью или углекислым газом и вводит эндоскоп (артроскоп). Эндоскоп имеет миниатюрную камеру, которая в режиме реального времени передает изображения внутри сустава на экран монитора. Таким образом, врач может оценить структуры сустава - такие, как хрящ, мениск и связки.
- В случае, если хирург встречается с состоянием, требующим лечения, врач может с помощью камеры контролировать необходимые этапы лечения.
- Для лечения хирург вводит в полость сустава через другие небольшие разрезы необходимые инструменты - такие, как ножницы, ножи, крючки и фрезы.
- В конце вмешательства инструменты извлекаются, жидкость отсасывается.
- Если необходимо, врач вводит в сустав антибиотики, анестетики или противовоспалительные препараты.
- Иногда в конце врач вставляет дренаж. Это пластиковая трубка, которая направляет жидкость из сустава кнаружи, чтобы уменьшить суставной выпот после вмешательства.
- На область разрезов накладываются стерильные повязки, а на область сустава – давящая повязка.
Эндоскопия коленного сустава в Германии настолько отработанная операция, что проходит без каких-либо осложнений. Полноценная жизнь возможна уже через 2-3 месяца, когда больные могут себя ни в чем не ограничивать. Но продолжительность этого периода зависит от грамотных реабилитационных мероприятий.


На Ваши вопросы ответит
Татьяна Везирова,
главный координатор по работе с пациентами
![]()
![]()
![]()
![]()
Эндоскопия - полезные статьи
- Kолоноскопия кишечника – показания и противопоказания
- Артроскопия коленного сустава - последствия и осложнения
- Артроскопия коленного сустава - реабилитация после операции резекции мениска
- Бронхоскопия - показания, противопоказания
- Видеокапсульная эндоскопия
- Виды эндоскопических методов исследований в хирургии
- Виртуальная колоноскопия
- Гастроскопия во сне – под наркозом
- Диета перед гастроскопией желудка - можно ли пить воду
- Как делают гастроскопию желудка и что это такое
- Как проводится бронхоскопия легких - подготовка
- Как проводится эндоскопия органов
- Колоноскопия кишечника - подготовка к процедуре
- Лапароскопия - послеоперационный период и восстановление
- Лапароскопия диагностическая - как проходит
- Лечебно диагностическая артроскопия коленного сустава – что это такое
- Подготовка к артроскопии - эндоскопии коленного сустава
- Подготовка к колоноскопии кишечника | Бесшлаковая диета
- Подготовка к колоноскопии фортрансом если процедура утром – как пить
- Подготовка к операции лапароскопии
- Подготовка кишечника к колоноскопии лаваколом если процедура утром
- Подготовка пациента к эндоскопическому исследованию
- Показания к эндоскопии
- После гастроскопии болит горло и желудок - что делать
- Правильная подготовка пациента к процедуре гастроскопии желудка
- Цистоскопия – как проводится
- Цистоскопия мочевого пузыря у женщин - как делают и больно ли это
- Что показывает гастроскопия желудка
- Что такое колоноскопия и как ее делают
- Эндоскопия и биопсия желудка – что это такое
Бесплатный телефон по территории России:
8 (800) 555-82-71
Москва:+7 (495) 961-12-20
Ростов-на-Дону: +7 863 303-29-58
Новосибирск: +7 383 383-02-10
Полезные разделы сайта:
Офисы нашей компании:
Россия, г. Москва, 3-й проезд Mарьиной рощи, дом 40, строение 1, корпус 11, этаж 14, офис 142
Германия, г. Франкфурт-на-Майне, Hausener Weg 29
Данный веб сайт применяет технологию "бисквитки" для отслеживания посещений и сбора другой информации. Продолжая посещать наш интернет ресурс, Вы соглашаетесь с использованием данной технологии.
Copyright © 2015 - 2020 WP German Med CARE®. Организация лечения в Германии.. Hausener Weg 29, 60489 Frankfurt am Main, Deutschland. Tel. +49 69 788088060
- Помогаем в самых
сложных случаях - Делимся знаниями
на конференциях - Члены европейской ассоциации травмотологов

Артроскопия коленного сустава
Однако сейчас, в век победившего технического прогресса, существует такое медицинское вмешательство, как артроскопия коленного сустава, делающая обследование гораздо более простым и нетравматичным.
У артроскопии есть свои плюсы:
- Она сохраняет здоровые ткани целыми и не мешает их нормальному развитию.
- Она не требует последующей долгой реабилитации со строгими ограничениями.
- Она позволяет не только исследовать сустав изнутри, но и проводить на нем операции.
- Она позволяет поставить стопроцентно правильный диагноз и осмотреть сустав досконально.
- Она позволяет выписать пациента в течение нескольких дней.
- Если прикладывать усилия, быстро пройдет восстановление, артроскопия коленного сустава забудется, и нога будет функционировать в полном объеме.
Артроскопия коленного сустава – лучшее решение, известное современной медицине.
Диагностика
При повреждениях коленного сустава клиническая картина может быть очень нечеткой – часто это просто боль, возникающая при попытке согнуть ногу. Если рентген и пальпация не способны дать стопроцентно точный результат, применяется артроскопия коленного сустава. С её помощью обычно диагностируют:
- Повреждения менисков.
- Факт разрыва сухожилий и связок.
- Артрит и артроз.
- Вывих надколенника.
- Перелом сустава.
Все эти заболевания крайне серьезны. Во многих случаях лечение может быть начато прямо после постановки диагноза – при артроскопии нужные инструменты под рукой.Все эти заболевания крайне серьезны. Во многих случаях лечение может быть начато прямо после постановки диагноза – при артроскопии нужные инструменты под рукой.
Лечение
Артроскопия коленного сустава, отзывы на которую большей частью положительны, как операция применяется в следующих случаях:
- Если повреждены мениски или хрящи.
- Если разорваны связки.
- Если внутри сустава протекает хронический воспалительный процесс.
- Если колено было раздроблено и требуется удалить костяные или хрящевые фрагменты.
Лечение проводится в двух вариантах: введением лекарств или операцией.
Операция
Если вбить в поисковую систему «операция артроскопия коленного сустава», можно убедиться, что операция протекает в несколько этапов и, не смотря на низкую травматичность, требует тщательной подготовки.
- Сбор информации. Перед операцией пациент должен:
- Сдать кровь.
- Пройти ЭКГ.
- Сделать рентген.
- Также ему следует посетить ортопеда и анестезиолога. Последний определит, насколько пациент готов к анестезии и какой способ будет для него оптимальным. Как правило, при артроскопии применяется местная анестезия.
- Непосредственная подготовка. Когда все анализы сданы и врачи установили, что пациенту операция не повредит, он должен подготовиться: обзавестись костылями, которые потребуются на время восстановления ноги; купить обезболивающие, которые будут использованы в ходе лечения; воздержаться от питья и принятия пищи за двенадцать часов до операции.
- Операция. Артроскопия коленного сустава делается в тот же день, в который пациент прибывает в больницу. Его помещают в стерильный кабинет, перетягивают ногу на уровне бедра жгутом – так, чтобы кровь поступала в суставную полость не в полном объеме. После этого проводится анестезия и делаются три надреза, по семь миллиметров каждый. Через них в сустав вводятся:
- Источник света и камера, которые позволяют врачу, проводящему операцию, видеть собственные действия.
- Полая трубка для введения жидкости – стерильный раствор позволяет промыть сустав и наполнить его, обеспечивая лучшую видимость и больший простор для инструментов.
- Артроскоп, с помощью которого и производятся все необходимые процедуры.
Когда разрывы зашиты, перелом вправлен, суставу больше ничего не угрожает и операция, артроскопия коленного сустава, закончена, инструменты вынимают, стерильную жидкость откачивают. Полость, при необходимости, заполняют лекарствами: антибиотиками, которые сражаются с возможным заражением, и противовоспалительными, которые помешают лихорадке. Разрезы накрываются стерильной тканью и колено перебинтовывают так, чтобы получилась давящая повязка. После этого пациента сопровождают в палату, где:
- Бинт по истечении промежутка времени заменяют на эластичный, который снижает боль и предотвращает возникновение отека.
- К колену прикладывают пакет со льдом, который также снижает боль и мешает отеку.
Выписывают пациента, как только он может самостоятельно передвигаться на костылях – обычно это происходит в день операции, но иногда требуется задержаться на пару дней для того, чтобы врачи могли пронаблюдать динамику.
Реабилитация
Несмотря на то, что артроскопия коленного сустава, отзывы на которую это подтвердят, является простой операцией без серьезной нагрузки на организм, после неё все равно необходимо приложить усилия для восстановления подвижности колена в полном объеме.
Не рекомендуется:
- Чрезмерно нагружать ногу – бегать, далеко ходить, подниматься по лестнице на несколько этажей.
- Сгибать ногу – садиться на корточки, подбирать ноги под себя по-турецки, садиться на колени.
Рекомендуется, чтобы ускорить восстановление, артроскопия коленного сустава не привела к осложнениям, и выздоровление заняло как можно меньше времени:
- Правильно питаться: кальций и витамины пойдут на пользу.
- Передвигаться, не опираясь на выздоравливающую ногу.
- Садясь, поднимать ногу так, чтобы от неё отлила кровь.
- Выполнять простейшие упражнения утром и вечером:
- Подъем ноги лежа. Лечь на спину, здоровую ногу согнуть, больную вытянуть и начать её поднимать под углом не меньшим, чем сорок пять градусов.
- Подъем ноги стоя. Опереться на спину, выпрямиться, поднимать больную ногу под углом не меньшим, чем сорок пять градусов.
- Сокращение мышц. Лечь на живот, подложить под ступню больной ноги валик (можно скатать его из полотенца). Начать напрягать мышцы больной ноги так, чтобы она выпрямлялась с опорой на валик.
- Массаж позволит разогнать кровь и вернуть мышцам тонус.
Если пренебрегать советами врача и не тратить время на восстановление, артроскопия коленного сустава может привести к неприятным последствиям, а подвижность оперированной ноги так и не восстановится до конца.
Читайте также:

