Депиляция сердца что такое
Опубликовано: 14.05.2024
Хотелось бы сразу ответить однозначно – «нет», однако этот диагноз не только очень распространен, но и является собирательным понятием.
Кроме того, существует несколько степеней тяжести или, другими словами, выраженности симптомов.
Интересно, что в процессе лечения сердечного недуга иногда используются препараты, которые могут повлиять на процесс эпиляции.
Чтобы докопаться до сути и ответить грамотно на вопрос, разберемся в основах этого заболевания, причинах, симптомах. После чего в очередной раз вспомним, как работает электрический метод, и, по традиции, совместим полученные знания.

Фото с сайта stock.adobe.com
Электроэпиляция и ИБС
Сердце – это уникальный орган, который как государство в государстве обладает полной автономией функционирования.
Скажем, мы можем по своему желанию двигать руками и ногами. Это пример так называемой скелетной мускулатуры, которая полностью подчинена нашим желаниям.
Есть более независимый тип мускулатуры – гладкая (стенки мочевого пузыря, бронхов, матки, сосудов). Здесь власть принадлежит уже не нам, а вегетативной системе.
Так природа защитила организм, переложив бразды правления в руки независимой (от наших намерений) системе регулирования.
То есть, чем важнее орган, тем больше у него самоуправления.
Учитывая жизненную важность «человеческого моторчика», его мышечная структура работает сама по себе, подчиняясь собственному ритму.
Именно это позволяет нам заниматься своими делами, работать или отдыхать, а этот «чудо-орган» продолжает стучать на протяжении всей жизни.
Кратко об ишемической болезни сердца
Что же происходит? Почему столь защищаемый природой орган дает сбой? Виновником является препятствие на пути питания сердечного материала.
К сожалению, отделить сосуды, как это удалось с нервной регуляцией, у природы не получилось.
По самым разнообразным причинам, в основе которых генетика и образ жизни, внутренняя стенка коронарных веточек повреждается, теряет гладкость, и на ней начинают оседать разные «гадости».
Таким образом, просвет этого «тоннеля» начинает сужаться. Клетки сердца не получают положенного питания в виде кислорода, голодают и выражают свое недовольство в виде болевого синдрома, общей слабости, потливости, одышки.
К слову сказать, если человек получает подобную обратную связь, то ему очень повезло. Потому что так ему дается понять, что есть неполадки, которые неплохо бы устранить.
В отличие от такого типа, есть еще и «молчаливая» разновидность ишемии, когда симптомы отсутствуют. А когда они появляются, то это уже инфаркт миокарда с «вот таким рубцом».
Инфаркт происходит в момент полного прекращения поступления крови и отмирании ткани.
Иными словами, ИБС (ишемическая болезнь сердца) – это вынужденная и суровая диета, на которую наследственность и вредные привычки подсаживают нашу жизненно важную структуру.
Как нетрудно догадаться, расчистить просвет сосудов не так уж и просто. В основном, применяется хирургический метод, где создается «объездной путь» для поступления кислорода к сердцу (шунтирование).
Другие способы направлены на снижение артериального давления и расширения диаметра артерий, нормализацию холестеринового обмена, уровня сахара.
Но основной упор делается на стиль жизни. Тут вам и стресс менеджмент, и прекращение курения, и здоровый вес вместе со здоровым питанием.
Немаловажное значение играет прием аспирина для профилактики образования тромбов, о чем мы поговорим чуть позднее.
Как работает специалист по эпиляции
Кажется, разобрались. Настало время плавно перейти к удалению растительности током. В задачу специалиста входит погружение зонда в глубину фолликула с последующей подачей строго выверенного высокочастотного импульса (термолиз), гальванический ток (электролиз) или обеих разновидностей вместе (бленд).
В случае термолиза электричество преобразуется в интенсивное тепло, которое выжигает структуры, ответственные за рост волоса.
В случае электролиза образуется агрессивная щелочь, которая затекает в самые потайные уголки, уничтожая не только основные элементы волосяного вместилища, но и находящиеся в некотором удалении стволовых клеток.
Бленд совмещает в себе особенности вышеуказанных техник. Процедура эта высокоэффективна, обладает пожизненным результатом и достаточно хорошо изучена на протяжении 145 лет (с 1875 года).
Подводим итоги
Итак, может ли косметическая манипуляция ухудшить состояние пациента с ИБС?
Как мы успели выяснить, импульсы работают локально в месте воздействия, то есть до сердца и его артерий им никак не добраться.
Следовательно, напрямую электроэпиляция не в состоянии повлиять на течение недуга. Тем не менее, есть опосредованное воздействие, на котором стоит остановиться.
- Плохое кровоснабжение с затрудненным процессом регенерации. Естественно, что атеросклероз затрагивает не только сосуды интересующего нас органа, но и всего организма. Это означает, что мы будем иметь дело со сниженной скоростью заживления.
- Стресс при электротерапии неизбежен. Труднее всего клиенту перед самым первым сеансом, где он не знает, чего ожидать и насколько больно ему будет. При интенсивном волнении повышается кровеносное давление, что может дополнительно сузить просвет артерий. Это способно спровоцировать усиление боли и других симптомов.
- Аспирин и кровоточивость. Этот медикамент широко используется для профилактики тромбоза за счет его способности разжижать кровь. Однако, этот момент может стать причиной синяков и кровоизлияний, что также следует иметь в виду.
Противопоказана ли эта дисфункция для борьбы с нежелательным покровом?
В нашем центре это состояние является противопоказанием для всех видов эпиляции.
Даже если ваше состояние стабильно, и вы хорошо себя чувствуете, и в каком-то салоне вам предлагают выполнить услугу, помните, что, во-первых, необходима предварительная консультация кардиолога с получением разрешения на подобную манипуляцию.
Ни при каких обстоятельствах нельзя идти на процедуру с интенсивной болью в сердце, так как это может вызвать серьезные осложнения.
При возникновении дискомфорта в груди во время эпиляции следует немедленно прекратить сеанс.
Важно уделить особое внимание предварительной консультации с максимальным снижением тревожности и беспокойства.
Не пренебрегайте ассортиментом обезболивающих препаратов и помните, что сеанс должен быть кратким с минимально возможными параметрами.

Фибрилляция предсердий (ФП), или мерцательная аритмия (многие врачи до сих пор называют ее так), – одно из самых частых нарушений ритма. У пожилых людей встречается чаще, чем у молодых. Давайте вместе разберемся, почему она возникает – причины мерцательной аритмии – и чем может быть опасна для человека.
Что такое фибрилляция предсердий?
Формы
Мерцательная аритмия (фибрилляция предсердий) может быть приступообразной или хронической. Если приступы аритмии (пароксизмы) длятся недолго (от нескольких минут до 7 дней) и нормальный ритм восстанавливается самопроизвольно, такая форма фибрилляции предсердий называется пароксизмальной.
Может ли фибрилляция предсердий быть опасной для здоровья?
Симптомы фибрилляции предсердий (мерцательной аритмии)
Причины мерцательной аритмии (фибрилляции предсердий)
Причины, которые приводят к фибрилляции предсердий (мерцательной аритмии), могут быть разные. Фибрилляция предсердий может быть самостоятельным заболеванием (идиопатическая форма), однако гораздо чаще мерцательная аритмия ритма появляется у людей, страдающих сердечно-сосудистыми заболеваниями: пороки клапанов сердца, ишемическая болезнь сердца, гипертония, кардиомиопатии, перикардит и миокардит, операции на сердце. Также в группу риска заполучить мерцательную аритмию входят люди, страдающие патологией щитовидной железы (гиперфункция щитовидной железы – тиреотоксикоз, или «токсический зоб»). Иногда нарушение ритма – первое проявление заболевания щитовидной железы, поэтому при первом пароксизме фибрилляции предсердий врачи всегда проводят ее обследование.
Очень подробно и наглядно о фибрилляции предсердий рассказывает следующий ролик (на английском языке):
Также частой причиной фибриляции предсердий является злоупотребление алкоголем. Частый прием алкоголя нарушает уровень и баланс электролитов в крови (ионы калия, натрия и магния очень важны при работе любых мышц, но в первую очередь – сердечной) и оказывает прямое токсическое действие на сердце, приводя к расширению предсердий и желудочков, снижению сократительной функции. Возможно появление мерцательной аритмии у пациентов с хроническими заболеваниями легких, на фоне общих тяжелых заболеваний, патологии желудочно-кишечного тракта (рефлюкс-эзофагит, грыжа пищеводного отверстия диафрагмы) – это тоже одна из причин фибрилляции предсердий, или мерцательной аритмии.
Фибрилляция предсердий: что делать, как лечить?
Диагностика мерцательной аритмии (фибрилляции предсердий) основывается на записи электрокардиограммы (ЭКГ). Иногда фибрилляция предсердий протекает бессимптомно и выявляется случайно, например, когда ЭКГ записывают при проф. осмотре или во время стационарного лечения по поводу другого заболевания. Однако чаще всего пациент обращается к врачу с жалобами на перебои в работе сердца, приступы учащенного неровного сердцебиения, которые могут сопровождаться слабостью, одышкой, потливостью, головокружением, чувством «внутренней дрожи», болями в области сердца и снижением артериального давления. Когда приступ случается внезапно, следует обязательно обратиться к врачу или вызвать бригаду «скорой помощи». Очень важно, чтобы запись ЭКГ была сделана именно в время приступа – врач сможет точно определить характер аритмии, поставить диагноз и назначить правильное лечение.
Если приступы случаются достаточно часто, но их не удается «поймать» на обычной ЭКГ, пациента направляют на суточное мониторирование ЭКГ (холтер, холтеровское мониторирование). В течение 24 часов (и более, в зависимости от аппарата) регистрируется ЭКГ больного и в электронном виде записывается специальным прибором размером с ладонь, который пациент носит с собой. Запись обрабатывается на компьютере, и если за время проведения обследования у пациента случались приступы аритмии, они будут зафиксированы и документально подтверждены. Врач получит всю необходимую информацию.
Может случиться, что во время проведения холтеровского мониторирования приступ не возникнет. Потребуется повторное исследование, и так до тех пор, пока аритмию не «поймают». Если приступы случаются редко, это сделать очень сложно. В таких случаях врач может рекомендовать исследование, позволяющее спровоцировать появление приступа – чреспищеводную стимуляцию предсердий (ЧПСП). При проведении ЧПСП через нос пациента в пищевод вводится тонкий электрод, который устанавливается на уровне предсердий и с помощью специального прибора позволяет наносить на сердце электрические импульсы. При возникновении пароксизма ФП проводится запись ЭКГ, затем синусовый ритм восстанавливается. ЧПСП проводится только в стационаре, в специальных отделениях, специализирующихся на лечении нарушений сердечного ритма.
Пароксизм фибрилляции предсердий – что делать?
Если приступ неровного учащенного сердцебиения возник у вас впервые, необходимо сразу же обратиться к врачу или вызвать бригаду «скорой помощи». Даже если вы хорошо себя чувствуете. Помните – очень важно зафиксировать приступ на ЭКГ. Приступ может закончиться самостоятельно через некоторое время, но восстанавливать правильный ритм необходимо в течение первых двух суток. Чем больше времени пройдет от начала пароксизма, тем сложнее сердцу восстановить нормальную работу и выше риск образования тромбов в камерах сердца. Если от начала приступа прошло больше двух суток или вы точно не знаете время его возникновения, восстанавливать сердечный ритм необходимо только под наблюдением врача после обследования камер сердца на эхокардиографии, ЭхоКГ (для исключения уже сформировавшихся тромбов) и специальной подготовки препаратами, разжижающими кровь (для предотвращения тромбообразования).
Если пароксизмы мерцательной аритмии (фибрилляции предсердий) возникают часто, необходимо вместе с врачом разработать план ваших действий во время приступа. При хорошей переносимости аритмии и при коротких (не более 24 часов) приступах аритмии, которые часто заканчиваются самостоятельно, можно не предпринимать специальных действий. Необходимо продолжать прием препаратов, рекомендованных врачом, не изменяя дозы. Ваш врач может рекомендовать при возникновении приступа разовый прием антиаритмического препарата в дополнение к базовой терапии или временное увеличение дозы уже принимаемых медикаментов. Если во время пароксизма фибрилляции предсердий самочувствие значительно ухудшается, или аритмия продолжается больше суток, обращение к врачу обязательно.
Что «лучше» – приступы или постоянная мерцательная аритмия (фибрилляция предсердий)?
Долгое время врачи считали, что единственным оптимальным результатом лечения является восстановление правильного, синусового ритма. И сейчас в большинстве случаев врач посоветует вам всеми способами восстанавливать и удерживать синусовый ритм. Однако не во всех случаях. Исследования показали, что в случае невозможности эффективного сохранения восстановленного синусового ритма (когда сердце постоянно «срывается» в фибрилляцию предсердий), постоянная фибрилляция предсердий (мерцательная аритмия) с медикаментозным контролем частоты сердечных сокращений около 60 ударов в минуту – безопаснее, чем частые пароксизмы мерцательной аритмии (особенно затяжные, требующие введения высоких доз антиаритмических препаратов или проведения электроимпульсной терапии).
Решение о целесообразности восстановления синусового ритма или сохранения постоянной формы фибрилляции предсердий принимает врач. В каждом случае такое решение индивидуально и зависит от причины развития аритмии, заболевания, на фоне которого она возникла, от ее переносимости и эффективности проводимого для удержания правильного ритма лечения мерцательной аритмии.
Затянувшийся более двух суток приступ необходимо лечить только под наблюдением врача, после специальной подготовки. В случае удачного восстановления синусового ритма врач проведет коррекцию постоянной антиаритмической терапии и посоветует прием препаратов, разжижающих кровь, как минимум в течение месяца после кардиоверсии.
Лечение фибрилляции предсердий (мерцательной аритмии)
Существует несколько способов лечения фибрилляции предсердий (мерцательной аритмии) – восстановления синусового ритма. Это прием антиаритмических препаратов внутрь, введение антиаритмических препаратов внутривенно и кардиоверсия (электроимпульсная терапия, ЭИТ). Если восстановление ритма врач проводит в поликлинике или на дому у пациента, чаще всего начинают с внутривенных препаратов, затем – прием таблеток. Процедура проводится под контролем ЭКГ, врач наблюдает пациента 1-2 часа. Если восстановления синусового ритма не произошло, пациента госпитализируют в стационар. В стационаре также могут вводить препараты внутривенно, но если время ограничено (длительность приступа приближается к концу вторых суток) или пациент плохо переносит пароксизм (наблюдается снижение АД, т.д.), чаще применяется ЭИТ.
Кардиоверсия проводится под внутривенным наркозом, поэтому электрический разряд безболезненный для пациента. Успешность восстановления ритма зависит от многих факторов: длительность приступа, размеры полостей сердца (в частности, левого предсердия), достаточное насыщение организма антиаритмическим препаратом), и т.д. Эффективность ЭИТ приближается к 90-95%.
Если пароксизм фибрилляции предсердий длится более двух суток, восстанавливать ритм возможно только после специальной подготовки. Основные этапы – это прием препаратов, разжижающих кровь, под контролем специального анализа (МНО) и проведение чреспищеводной эхокардиографии (ЧПЭхоКГ) перед ЭИТ для исключения тромбов в полостях сердца.
Приступы мерцательной аритмии – как предотвратить?
Для того чтобы пароксизмы мерцательной аритмии не возобновлялись, пациент должен постоянно принимать антиаритмический препарат. С целью профилактики. На сегодняшний день существует немало антиаритмиков, выбор препарата должен сделать врач. Пациенту с мерцательной аритмией необходимо наблюдение кардиолога, при котором проводится регулярное обследование (например, ЭхоКГ раз в год, или суточное холтеровское мониторирование при необходимости, для оценки эффективности лечения), коррекция лечения. Подбор медикаментозной терапии всегда, при любом заболевании, очень кропотливое занятие, которое требует грамотности и упорства со стороны врача и понимания и исполнительности со стороны пациента. Индивидуальной может быть не только эффективность, но и переносимость лечения.
Неэффективность медикаментозной терапии фибрилляции предсердий может быть показанием к хирургическому лечению. В левом предсердии (около впадения легочных вен) располагаются зоны, в которых формируются электрические импульсы, способные запускать фибрилляцию предсердий. Повышенная электрическая активность этих зон может быть выявлена с помощью специального электрофизиологического обследования (ЭФИ). Специальный катетер вводится в полость сердца, полученная информация позволяет составить электрическую «карту» и определить триггерные («пусковые») участки. Исследование проводится под местной анестезией и достаточно безопасно для больного. После определения «пусковых» участков проводится операция – радиочастотная аблация триггерных зон (РЧА). Катетер с помощью высокочастотного тока разрушает эти участки и нарушает запуск аритмии. В четырех случаях из пяти мерцательная аритмия больше не возобновляется. В анимированном виде процесс РЧА триггерных зон при фибрилляции предсердий представлен в ролике.
Фибрилляция предсердий стала постоянной
У определенной части пациентов, страдающих приступами фибрилляции предсердий, рано или поздно наступает время, когда восстановить синусовый ритм уже не удается. Мерцательная аритмия переходит в постоянную форму. Как правило, это случается у больных со значительно увеличенными размерами левого предсердия (4,5 см и более). Такое расширенное предсердие просто не в состоянии удерживать синусовый ритм. При постоянной форме пациенту также необходимо наблюдение врача.
Цели лечения – удержание частоты сердечных сокращений в пределах 60-70 ударов в минуту в состоянии покоя, профилактика образования тромбов в полостях сердца и снижение риска тромбоэмболических осложнений.
Контроль частоты сердечных сокращений проводят бета-блокаторами, дигоксином или антагонистами кальция (группа верапамила), подбирая индивидуальную дозу препарата по принципу «чем выше доза, тем реже ЧСС». На оптимальной дозе титрование заканчивают, и пациент получает ее ежедневно. Оценить эффективность контроля над ЧСС можно с помощью суточного холтеровского мониторирования ЭКГ. Если снижения частоты ритма не удается достичь таблетками, врачи прибегают к хирургическим методам. Хирург-аритмолог изолирует предсердия от желудочков и имплантирует электрокардиостимулятор, который программируется на определенное число сердечных сокращений в покое и адаптируется к нагрузкам.
Для предотвращения тромбообразования применяют препараты, «разжижающие» кровь, то есть замедляющие процессы свертывания крови. С этой целью используют аспирин и антикоагулянты (чаще всего варфарин). На сегодняшний день подход к тактике антикоагулянтной терапии определен на основании оценки риска тромбоэмболических осложнений и риска кровотечений на фоне приема этих препаратов, и утвержден в Национальных Российских рекомендациях ВНОК.
Многие пациенты боятся начать прием препаратов, так как в инструкции указаны такие осложнения, как кровотечение. Вы должны знать, что перед назначением антикоагулянтов врач всегда взвешивает пользу и риск лечения препаратом, и назначает только тогда, когда полностью уверен, что польза значительно превышает риск. Четкое соблюдение рекомендаций и регулярный контроль анализов крови (международное нормализованное отношение (МНО) для пациентов, получающих варфарин) плюс Ваша информированность об основных механизмах действия препарата и тактике Ваших действий при первых признаках кровоточивости делают такое лечение полностью предсказуемым и максимально безопасным.
Относительно недавно в России для профилактики развития ОНМК у пациентов с хронической формой фибрилляции предсердий стали выполнять эндоваскулярную окклюзию ушка левого предсердия. Операция является альтернативой применению антикоагулянтов у пациентов, которым эти препараты противопоказаны, либо тем кому показано применение варфарина, но по тем или иным причинам они его не получают. Свыше 90% тромбов, являющихся причиной кардиоэмболических инсультов при неклапанной форме фибрилляции предсердий, образуются в «ушке» (естественном придатке) левого предсердия, в связи со снижением скорости кровотока. Эта операция выполняется в рентгеноперационной под двойным контролем - чреспищеводной эхокардиографии и рентгеноскопии.
Предварительно анализируются данные компьютерной томографии. Для доступа производится пункция и катетеризация бедренной вены. По проводнику инструменты проводят в правое предсердие, после выполнения позиционирования производится пункция межпредсердной перегородки и через этот прокол проводник попадает в левое предсердие. Затем производится выбор места имплантации и подбор размера окклюдера. Окклюдер устанавливается в устье ушка левого предсердия, прекращая кровоток в нем и, таким образом, исключается появление тромбов в этом анатомическом образовании. В Красноярске такие операции выполняются в Краевой клинической больнице.
Кардиологи «Центра Современной Кардиологии» обладают не только всеми современными функциональными и лабораторными методами диагностики заболеваний, вызывающих фибрилляцию предсердий, но и огромным опытом диагностики и лечения различных форм мерцательной аритмии.

О фибрилляции предсердий - читайте также AFIB Matters (на русском языке)

Сердце и сосуды образуют кровеносную систему организма. Основная цель работы этой системы – снабжение всех тканей кислородом. Повреждения крупных сосудов опасны для здоровья, а иногда и для жизни. Эпизодические травмы мелких сосудов не столь угрожающие, однако хроническая ломкость может приводить к серьезным заболеваниям в будущем. Мы поясним, почему капилляры, а точнее стенки капилляров, становятся слабыми или проницаемыми и разберем, какими способами их можно укрепить.
Какие сосуды есть в теле человека
Система кровообращения состоит из сердца и нескольких типов сосудов. Они отличаются строением и присущими функциями, а повреждения несут неодинаковые последствия.
Вены и артерии повредить непросто. Для этого нужно сильное механическое воздействие, приводящее к наружному или внутреннему кровотечению. Травмы капилляров мы не всегда замечаем, поскольку они вызывают лишь подкожное кровоизлияние. Проявляется это через гематомы (проще говоря – синяки).
Как понять, что у человека слабые сосуды
В данном случае мы будем говорить не об эффективности или недостаточности кровообращения. Хотя, когда органы не получают кислорода, тоже говорят о слабости системы. Мы остановимся на ломкости капилляров – склонности к повреждению их стенок.
Синяки и подкожные кровоподтеки периодически появляются у всех. Но у отдельных людей это происходит слишком часто. Им необязательно ударяться – достаточно прикосновения с приложением небольшой силы. Это не индивидуальная особенность организма, а патологическое состояние, с которым нужно бороться.
Для диагностики проводят простой тест. На среднюю часть плеча накладывают жгут или манжету для создания давления (как при заборе крови на анализ). Если через 5-10 минут появились мелкая геморрагическая сыпь – на это необходимо обратить внимание и постараться улучшить состояние сосудистых стенок. При выполнении этого теста важно не оставлять жгут надолго во избежание нарушения кровообращения.
Почему сосуды становятся ломкими
Причины такого явления можно разделить на две группы. Первая – это наследственные или аутоиммунные заболевания, в результате которых появляются кровоизлияния и гематомы. При их диагностировании требуется лечение. Вторая группа – неблагоприятные условия, ослабляющие организм в целом. Для восстановления прочности и эластичности элементов системы кровообращения в этом случае может быть достаточно народных средств.

Болезни, из-за которых сосуды становятся слабыми
Непосредственно к ломкости капилляров приводит болезнь Шенлейн-Геноха (другие названия – геморрагический васкулит, пурпура). Кровоподтеки локализуются чаще на ногах, иногда поднимаются на живот и спину, а также руки. Заболевание является аутоиммунным и связано с чрезмерным накоплением иммунных комплексов IgA.
Укреплять сосудистые стенки необходимо и пациентам с нарушениями свертываемости крови. Например, дети, больные гемофилией, постоянно ходят в синяках. С возрастом последствия усугубляются, поскольку страдают все элементы системы кровообращения. Присутствует риск угрожающих жизни кровотечений и кровоизлияний в головной мозг.
Также ослабляют сосуды перенесенные вирусные заболевания. Появление геморрагической сыпи через неделю после гриппа – распространенное явление. В некоторых случаях оно становится реакцией не на сам вирус, а на препараты для борьбы с ним.
Сердечно-сосудистые заболевания: причины или последствия?
В большинстве случаев правильнее говорить о взаимной зависимости. Хотя большая часть сердечно-сосудистых заболеваний связана с патологиями артерий, от некоторых страдают и капилляры. Снижение тонуса сосудистой стенки или сужение просвета капилляров, препятствует нормальному кровообращению и снабжению головного мозга питательными веществами и кислородом.
Среди болезней следует отметить:
- гипертонию;
- цереброваскулярные патологии;
- системную склеродермию;
- системную красную волчанку.
Есть и случаи, когда нарушение эластичности и проницаемости стенки капилляров приводит к развитию сердечно-сосудистых заболеваний, включая гипертонию и инсульт. В частности, такое наблюдается в клинической картине сахарного диабета. Под токсическим действием избытка глюкозы, активируются механизмы вызывающие повреждение стенки сосудов, увеличение ее проницаемости. Поэтому у диабетиков очень высокий риск кровоизлияний в головной мозг и инфарктов миокарда
Факторы, ослабляющие сосуды
Кровеносная система напрямую связана со всеми органами человеческого тела. Она помогает питаться каждой клеточке и в то же время отводить отходы жизнедеятельности. Поэтому общее состояние здоровья тоже способно повлиять на степень ломкости.
Ослабить сосуды могут:
- недостаток витаминов;
- затяжные стрессы;
- вредные привычки;
- физическое истощение;
- колебания гормонального фона;
- отравления.
Улучшить ситуацию и укреплять стенки своими силами в таких случаях проще. Здоровый образ жизни, витамины, народные средства способствуют решению проблемы, причем не локально, а комплексно. Но предварительно стоит пройти обследование и убедиться, что за нарушением прочности оболочек не скрывается серьезное заболевание.
Какими способами можно укрепить сосуды
Флебологи утверждают, что укреплять их нужно систематически, а не время от времени. Не стоит дожидаться, пока на ногах начнут проступать варикозные звездочки или появятся первые признаки нарушения кровообращения.
Кровеносный сосуд не отдыхает ни минуты, поэтому дополнительная поддержка никогда не мешает. Лучше не экспериментировать и сначала проконсультироваться с врачом. Он уточнит, подходит ли вам то или иное средство.
Как укрепить сосуды с помощью диеты
Главный враг сердечно-сосудистой системы – холестерин. Это вещество провоцирует уплотнение стенок сосудов. Так что в умеренной концентрации оно даже полезно.
Есть комплекс продуктов, обладающих капилляропротекторным эффектом. Сюда входят:
- овощи и фрукты, богатые витамином C;
- бобовые;
- гречка;
- зелень (особенно щавель);
- рыба;
- молоко;
- морепродукты.
Очень полезны отвары различных ягод, особенно шиповника и черноплодной рябины.
Здоровая еда – не значит безвкусная. Оливковое масло, кайенский перец и куркума способны и улучшить кровообращение, и придать блюду колорит.
Рацион стоит скорректировать, если в нем присутствуют вредные продукты. Укрепить сосуды не получится, если постоянное есть фаст-фуд, пить кофе, употреблять алкоголь, курить. Они дают прямо противоположный эффект.
Витамины, помогающие укрепить капилляры
Существует много полезных веществ, благотворно влияющих на здоровье кровеносной системы. Лучше всего сосудистый эпителий укрепляют витамины групп:
- A (содержится в моркови, говяжьей печени, рыбе, брокколи, сыре, абрикосах, дыне);
- B (можно найти в молоке, почках, яйцах, сельди, зерновых);
- C (им богаты цитрусовые, зелень, шиповник, облепиха, капуста, томаты);
- K (потребляется из чернослива, огурцов, оливкового масла, спаржи, кайенского перца).
Улучшить состояние сосудов в целом помогают также витамины E и PP. Их действие направлено преимущественно на нормализацию липидного обмена. Если из продуктов питания получить нужное количество полезных веществ не удается, их можно добрать из препаратов.
Как здоровый образ жизни помогает укрепить сосуды
Отказ от вредных привычек и ведение здорового образа жизни позволяют укрепить не только капиллярные стенки, но и сердечно-сосудистую систему в целом. Кроме отказа от курения, алкоголя и жирной пищи, врачи рекомендуют:
- давать телу умеренные нагрузки (особенно ногам во избежание варикоза);
- воздерживаться от подъема непосильных тяжестей;
- не перегревать организм (под солнечными лучами, в бане);
- носить удобную обувь;
- избегать давящей одежды (особенно с резинками).
На состояние сосудов благотворно влияет и массаж. При этом речь идет об обычном ручном воздействии. Оно улучшает общее состояние, стимулирует кровообращение, однако при тромбофлебите противопоказано. Лимфодренажный и вибромассаж, напротив, вредны для сосудистого эпителия.
Еще один полезный компонент здорового образа жизни – контрастный душ. Он тренирует всю кровеносную систему (не только капилляры, но также вены и артерии).
Как улучшить состояние сосудов народными средствами
Народные средства могут стать мерой профилактики ломкости и оказывать укрепляющее воздействие. Распространенными являются отвары и настойки:
- из плодов шиповника, трав пустырника, сушеницы и лабазника;
- из головок чеснока и лимона;
- из барбариса (можно брать и ветви, и корни);
- из цветков гречихи;
- из шиповника и боярышника;
- из клюквы и чеснока.
Вариантов их приготовления существует много (они преимущественно отличаются пропорциями). Главное – ингредиенты.
Если нет желания готовить настой, достаточно натуральных чаев. Зеленый, анисовый или любой другой листовой помогает не только укрепить, но и почистить сосуды. Полезны и компрессы капустного листа. Его нужно прикладывать локально – на места, где капилляры уже повреждены.
Медикаментозное укрепление сосудов головного мозга
Когда описанные методы перепробованы, но желаемого эффекта нет, пора обращаться к врачу. Он подберет подходящее лекарство. Самолечением заниматься нельзя, ведь нужно точно понимать, из-за чего возникла проблема и каким действием должен обладать препарат, чтобы ее решить.
Капилляропротекторное действие оказывают:
- троксерутин и другие производные рутина;
- пирикарбат;
- эсцин;
- трибенозид
С их помощью можно укрепить сосуды, ускорить метаболизм в их клетках, повысить проницаемость стенок. Однако, они имеют ряд противопоказаний и перед их приемом необходимо проконсультироваться с врачом. В целом в результате их приема улучшается кровообращение. А вот ноотропы в этом случае бесполезны. Хотя они улучшают мозговое кровообращение, сосудистый эпителий укрепить они не способны.

Мы назвали пять методов, позволяющих укрепить капиллярные стенки при отсутствии серьезных заболеваний. Пользоваться ими под силу всем. Поэтому поддерживать здоровье сердечно-сосудистой системы не так сложно, как кажется.
22 августа 2018 года исполняется 98 лет со дня рождения Дентона Кули, человека, впервые пересадившего пациенту искусственное сердце, и 49 лет со дня самой операции. Что изменилось в кардиотрансплантологии за последние полвека?
Что такое «искусственное сердце»
Искусственным сердцем сегодня называют два довольно разных типа аппаратов. Оба они, разумеется, выполняют насосную функцию, «качая» кровь по человеческому телу. Однако аппараты первого типа — так называемые АИКи (аппарат искусственного кровообращения) — это большие машины, используемые во время операций на сердце. Фактически они представляют собой комплекс «сердце-легкие», так как состоят из собственно насоса, качающего кровь, и оксигенатора, снабжающего эту кровь кислородом.
Второй тип — это кардиопротез, т. е. такое устройство, которое может выполнять функции сердца после имплантации в организм человека. Именно такой аппарат был впервые пересажен больному в 1969 году Дентоном Кули — как временная мера, пока пациент дожидается подходящего донорского сердца. Тогда пациент прожил после операции 65 часов — и это уже был успех.
Главные проблемы
Сложностей в таком деле, как конструирование искусственного органа, конечно, немало. Но среди них можно выделить две основных проблемы. Первая — это источники энергии: сердце-то внутри, а батарейки должны быть снаружи, чтобы их можно было менять без привлечения хирургической бригады.
Провод, соединяющий батарею и механизм, служит отличной «дорогой» для патогенных микроорганизмов, вызывающих разного рода инфекции. Кроме того, сами батарейки очень крупные — целый рюкзак на спине больного, с которым приходится быть неразлучным.
Вторая — это тромбообразование. Даже пациентам, у которых всего один синтетический клапан в родном биологическом сердце, приходится пожизненно принимать лекарства, снижающие свертываемость (варфарин, ривароксабан). Когда же всё сердце синтетическое, вероятность тромботических осложнений возрастает в десятки раз.
Полностью эта проблема сейчас не решена, но существует компромиссное решение: искусственные сердца выбрасывают кровь не толчками, как «природные», а сплошным непрерывным потоком. В таком потоке отсутствуют турбулентные завихрения, и тромбы образуются заметно реже.
Сам себе батарейка

От проводов, идущих снаружи внутрь, пока избавиться не удается, хотя идеи на этот счет имеются очень интересные. Например, была попытка организации подзарядки непосредственно через кожу пациента. Однако разность потенциалов приводит к развитию сильных дерматитов. Для решения этой проблемы сейчас разрабатывают специальные защитные гели (которые одновременно могут улучшать проводниковые свойства кожи).
А вот для того, чтобы избавиться от тяжелого рюкзака с аккумуляторами, изобретатели предложили весьма изящное решение. Пациент надевает на ногу специальный экзопротез (внешне он похож на ортезы, которые носят люди с травмированным коленом), в который вмонтирован генератор.
Во время ходьбы механическая энергия трансформируется в электричество, которое и обеспечивает работу механического сердца. Можно сказать, что Жванецкий в своей старой миниатюре предсказал появление этого устройства — когда предлагал прицепить к балерине динамо-машину для выработки электричества.
Из материала заказчика

Не отстают и биотехнологии — в частности, выращивание органов из стволовых клеток пациента. У сердца есть одно преимущество перед многими другими органами: в нем не так много различных типов клеток. Но, с другой стороны, сложность в том, что основная масса клеток сердца — сократительные кардиомиоциты — должна быть расположена в одном направлении. Ведь, синхронно сокращаясь, они должны вызывать одно мощное движение, а не картину «лебедь, рак и щука».
Ученые Университета Торонто заняты созданием каркаса такой формы, которая позволит верно «сориентировать» кардиомиоциты еще в процессе роста. Одна из последних разработок — каркас в виде сот. Изобретателям удалось вырастить в «сотах» три соединенных вместе слоя сердечных мышечных клеток, которые под воздействием электрического импульса начали синхронно биться — как настоящее сердце. Предполагается, что сам каркас будет биодеградируемым — т. е. через некоторое время после пересадки распадется внутри организма на естественные для него метаболиты.
Пока еще искусственные сердца пересаживают людям только в качестве временной меры — в ожидании подходящего донорского. Но, судя по развитию технологий, в будущем нас ожидает возможность вырастить каждому человеку «запасное» сердце по индивидуальному проекту.
Товары по теме : [product strict=" Варфарин"]( Варфарин), [product strict=" Ксарелто"]( Ривароксабан)
Брадикардией называют частоту сердечных сокращений (ЧСС) менее 60 ударов/мин. Такое явление встречается крайне редко. Физиологическая брадикардия характерна для профессиональных спортсменов. Они регулярно тренируются и привыкли к высоким нагрузкам, что накладывает отпечаток на вегетативную регуляцию. Частота сердечных сокращений естественным образом замедляется во сне, когда тело находится в состоянии покоя. После пробуждения ЧСС приходит в норму.
У большинства людей замедление сердечного ритма при бодрствовании сопряжено с патологией сердечно-сосудистой, пищеварительной, нервной или эндокринной системы, интоксикацией, травмой. Заболеванию подвержены взрослые и дети.
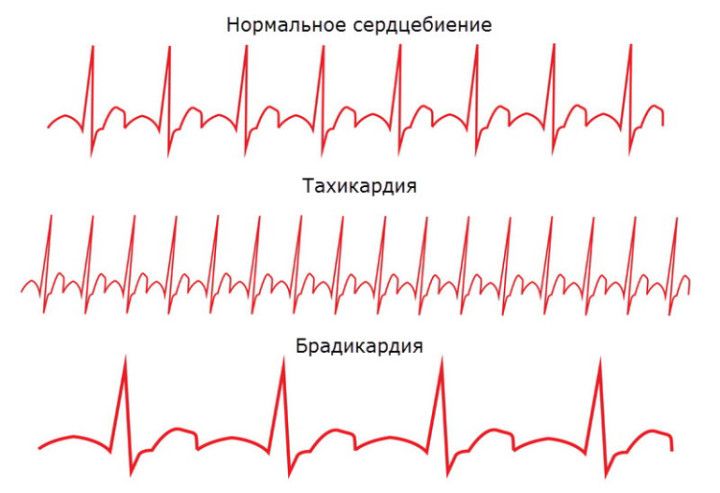
Патофизиология
Брадикардия развивается из-за дисфункции синусового узла. По разным причинам он перестает вырабатывать электроимпульсы с физиологической частотой. При сердечных блокадах происходит неправильное распространение сигналов по проводящим путям. В данном случае нарушается проведение импульсов между синусовым узлом и предсердиями или предсердиями и желудочками.
При умеренной брадикардии пациент не испытывает серьезного ухудшения самочувствия. По мере замедления частоты сердечных сокращений нарастают негативные симптомы. Они связаны с расстройством кровообращения. Кровь переносит питательные вещества и кислород, необходимые для нормальной работы органов и тканей. Из-за брадикардии этот процесс нарушается. У пациента развивается кислородное голодание, которое проявляется слабостью, другими признаками ухудшения самочувствия.
При частоте пульса менее 40 ударов врач определяет выраженную брадикардию. Она приводит к тяжелому нарушению гемодинамики. Медикаментозного лечения может оказаться недостаточно, и пациенту потребуется хирургическое вмешательство по установке кардиостимулятора.
Типы заболевания
Брадикардия подразделяется на физиологическую (функциональную) и патологическую. Патологическая форма заболевания может быть острой и хронической. В зависимости от причины заболевания брадикардия делится на четыре группы:
- нейрогенная;
- органическая;
- лекарственная
- токсическая
При отсутствии причин, которые могли бы привести к замедлению сердечного ритма, специалисты говорят об идиопатической брадикардии, то есть патологии неизвестного генеза. Как правило, она выявляется у людей зрелого возраста. Это позволяет предположить связь заболевания с процессами, которыми сопровождается старение организма.
Причины брадикардии
Существует ряд заболеваний, которые оказывают влияние на работу сердца и могут приводить к нарушению ритма. К ним относятся:
- Болезни сердца. Частая причина снижения количества сердечных сокращений - различные патологии сердца. Брадикардия сопровождает инфаркт миокарда, миокардит, кардиосклероз и многие другие заболевания. Они приводят к негативным изменениям в тканях синусового узла и миокарда, что в свою очередь нарушает генерацию импульсов и проводимость тканей. При серьезных поражениях синусового узла возникает дисфункция автоматизма. В этом состоянии электрические импульсы перестают вырабатываться. При поражении миокарда импульсы вырабатываются, но не могут дойти до желудочков. Их достигает только часть сигналов, и это приводит к замедлению сердечного ритма.
- Болезни нервной системы. У пациентов с вегетососудистой дистонией, внутричерепной гипертензией, опухолями и ушибами головного мозга может развиться хроническая нейрогенная брадикардия. Ее причиной также может стать невроз с вегетативной дисфункцией, одежда с тугим воротом или галстук, который сдавливает каротидный синус.
- Язвы, нарушения в работе щитовидной железы, диабет. С замедлением сердечного ритма сталкиваются пациенты с язвой желудка и 12-перстной кишки. При гипотиреозе - снижении функции щитовидной железы - все обменные процессы замедляются. Недостаток тиреоидных гормонов оказывает влияние на весь организм, в том числе и работу сердца. На фоне микседемы, которая характеризуется острым дефицитом гормонов щитовидной железы, у пациента развивается выраженная брадикардия. Пульс может становиться реже при диабетическом кетоацидозе, дисфункции надпочечников.
- Передозировка лекарств. Неправильно подобранная дозировка, длительный прием или повышенная чувствительность к компонентам средства может вызвать лекарственную брадикардию. Она развивается у пациентов, которые принимают сердечные гликозиды, антиаритмические средства, адреноблокаторы, препараты на основе морфина.
- Интоксикация. С замедлением сердечного ритма сталкиваются пациенты с интоксикациями, вызванными нарушением электролитного баланса, обострением тяжелых заболеваний, инфекционными поражениями. Патология может развиться при обострении гепатита, развитии тяжелой печеночной недостаточности, сепсисе, брюшном тифе. К брадикардии приводит острый избыток кальция и калия, отравление фосфорорганическими соединениями.
Причины брадикардии у детей
Около 3.5% детей страдают данной патологией. Она обусловлена врожденными пороками сердца или слабостью синусового узла. В раннем возрасте брадикардия может развиться при воздействии бактериальной или вирусной инфекции. Продукты жизнедеятельности патогенов оказывают негативное влияние на работу сердца.
Генетические факторы также могут повлиять на данный процесс. В отдельную группу специалисты включают конституционально-семейную брадикардию. Склонность к снижению частоты пульса передается по наследству. Для брадикардии характерно аутосомно-доминантное наследование. Это означает, что ребенок наследует от родителей "хорошую" и "плохую" копии гена, то есть вероятность проявления заболевания составляет 50%.
К причинам брадикардии у детей и подростков специалисты относят неблагоприятную психологическую обстановку в семье, конфликты со сверстниками, чрезмерные психоэмоциональные нагрузки. Эти факторы могут усугубить развитие патологического процесса.
Симптоматика
При небольшом снижении частоты пульса брадикардия протекает бессимптомно. Ее можно выявить только при врачебном осмотре. Если болезнь прогрессирует, она проявляет себя признаками нарушения кровообращения:
- слабость;
- головокружение;
- бледность, синюшность кожи;
- отставание в интеллектуальном и физическом развитии (у детей);
- утомляемость, раздражительность;
- потливость;
- обморок;
- снижение артериального давления;
- боли в области сердца.
В тяжелых случаях нарушения ритма становятся критическими, что требует неотложной медицинской помощи.
Диагностика
При симптомах брадикардии необходимо обратиться к кардиологу. Врач собирает анамнез, назначает комплексное обследование. Оно включает:
- лабораторные анализы, в том числе кровь на гормоны, электролиты;
- ЭКГ для оценки частоты сердечной деятельности;
- суточный мониторинг работы сердца, позволяющий проследить изменения пульса и определить краткосрочные эпизоды брадикардии;
- УЗИ сердца для выявления врожденных и приобретенных органических поражений, оценки кровотока;
- нагрузочные тесты (велоэргометрия и другие).
Лечение
Для устранения брадикардии необходимо воздействовать на ее причину. Если заболевание вызвано эндокринной патологией или нарушением баланса электролитов, терапия направлена на коррекцию данных состояний, что приводит к нормализации сердечного ритма.
Если болезнь связана с передозировкой лекарств, их отменяют или корректируют дозы. При брадикардии на фоне интоксикации также требуется воздействовать на основное заболевание.
Если снижение частоты пульса связано с сердечной патологией, врач подбирает лечение в зависимости от клинического случая и выраженности симптомов. Люди с бессимптомным течением заболевания должны наблюдаться у кардиолога, регулярно проходить обследование. Это позволит своевременно обнаружить прогрессирование болезни и приступить к активному лечению.
При выраженной брадикардии показано курсовое лечение препаратами. В их числе:
- кардиопротекторы;
- стимуляторы энергетического обмена в тканях миокарда;
- антиоксиданты;
- препараты с анаболическим эффектом.
Курс приема при поддерживающем лечении составляет от трех до шести месяцев. Комбинация лекарств, их дозировка подбирается врачом, который контролирует ход терапии. Пациентам может быть рекомендован прием растительных препаратов с тонизирующим эффектом. К ним относят средства на основе женьшеня и элеутерококка, красавки.
При тяжелых состояниях, которые сопровождаются выраженной сердечной недостаточностью, пациенту требуется срочная помощь. Для нормализации сердечного ритма используют холинолитики для парентерального введения, адреномиметики, которые стимулируют работу миокарда.
Хирургическое лечение
При тяжелой брадикардии, вызванной врожденными сердечными пороками или приобретенными заболеваниями, лечащий врач принимает решение о хирургическом лечении. Его проводят детям и взрослым при наличии показаний. В раннем детском возрасте могут устанавливаться эпикардиальные стимуляторы, эндокардиальные электроды.
Взрослым показана операция по имплантации электрокардиостимулятора. Это устройство вырабатывает электрические импульсы с нормальной частотой, что позволяет компенсировать негативные последствия замедления пульса, сохранять нормальное кровообращение.
Читайте также:

