От переизбытка йода могут выпадать волосы
Опубликовано: 17.09.2024
Каждый этап жизни волоса контролируют гормоны. Неудивительно, что после заболеваний и потрясений, провоцирующий гормональный сбой, состояние локонов резко ухудшается. В частности, выпадение волос излечить очень сложно, если не учитывать гормональный фактор. Мы решили рассказать о нем подробнее.
Что такое гормоны?
Гормоны — это специфические сигнальные молекулы, своего рода нашего тела. Они разносятся с током крови и несут в себе биологическую информацию, которая активирует либо тормозит реакции в клетках и тканях. Благодаря гормонам регулируются все процессы в организме: происходит его рост, половое созревание, возрастные изменения. этих биоактивных веществ мы испытываем чувство голода и насыщения, сексуальное влечение, гнев или радость. От работы гормональной системы зависит и качество нашего иммунитета.
Гормоны бывают:
- стероидные (липидные) — растворяются в жире (именно поэтому их называют липидными, жировыми); они не могут самостоятельно перемешаться, пользуются помощью ;
- белковые — растворяются в воде, двигаются к самостоятельно.
Выработку гормонов регулирует центральная нервная система, а непосредственно в их производстве задействована эндокринная. Нервный импульс от тканей и органов поступает в мозг, там обрабатывается и передается в гипоталамус. Эта структура вырабатывает статины (замедлители) или тропины (стимуляторы). Данные вещества воздействуют на гипофиз, и уже он координирует работу надпочечников, щитовидной, паращитовидной и половых желез, которые и вырабатывают гормоны.
Важно! Хотя нет специальных гормонов, отвечающих за выпадение волос, именно гормональный баланс или дисбаланс определяет густоту и красоту нашей шевелюры. Интересно, что липидные гормоны умеют контролировать даже процесс считывания генетической информации: они могут запускать или блокировать работу отдельных генов.
Какие гормоны влияют на выпадение волос?
Равновесие — это ключ к здоровью прядей, если мы говорим о гормонах. Однако естественные колебания гормонального фона сопровождают нас всю жизнь, и соответственно этому меняется наша шевелюра. Вот мы понервничали, и через время видим клочья волос на расческе. А за время беременности локоны отрастают, становятся гуще, укрепляются.
Гормональный баланс может меняться целого ряда причин:
- возраста;
- стресса;
- эндокринных патологий и нарушений;
- приема гормональных лекарственных средств и др.;
- приема противозачаточных таблеток;
- перестройки организма (беременность, климакс).
При этом среди всех причин потери волос влияние гормонов остается доминирующим (в группе повышенного риска — люди с наследственной предрасположенностью). Попытаемся разобраться, какие гормоны влияют на выпадение волос и каким образом.
Влияние андрогенов на рост волос
Андрогены — это мужские половые стероидные гормоны. Хотя их называют мужскими, они есть в организме как мужчин, так и женщин, однако в разных пропорциях и с разной «целью».
Процесс гормональной настройки начинается еще в материнской утробе: в зависимости от генов, у эмбриона становятся активными разные типы рецепторов. У девочек они будут реагировать на эстроген, у мальчиков — на тестостерон (подвид андрогенов) матери. Эта генетическая восприимчивость к разным гормонам полностью определит дальнейшее развитие человека.
От количества маскулинных (мужских) биоактивных веществ в крови и восприимчивости к ним зависит размер половых органов, высота голоса (чем больше андрогенов, тем он ниже), оволосение лица и тела. Если уровень таких гормонов высок, омужествление тела (гирсутизм) может начаться у женщин любого возраста.
В организме и мужчин, и женщин андрогены:
- стимулируют обмен веществ;
- запускают обновление клеток;
- вызывают рост мышечной ткани;
- укрепляют кости кальцием и специальными структурными компонентами.
Как андрогены влияют на рост волос? Андрогены — главные дирижеры роста волос человека. Именно они запускают процесс превращения тонких пушковых волос в зрелые, взрослые. Однако они же могут вызывать и деградацию волосков на некоторых участках головы.
Интересно, что разные волосяные фолликулы реагируют на андрогены. Так, эти биоактивные вещества:
- могут приводить к ослаблению роста волос на темени, макушке и висках;
- активизируют рост усов, бороды, бакенбардов и волос на теле;
- не оказывают практически никакого воздействия на затылочные волосяные фолликулы.
Эта особенность учитывается при трансплантации волосков — для устранения андрогенной алопеции в зоны облысения пересаживают фолликулы, «нечувствительные» к мужским половым гормонам.
Когда возникает выпадение волос? Алопеция у женщин и мужчин андрогенов бывает в нескольких случаях:
- генетической предрасположенности;
- по причине заболеваний, влияющих на увеличение производства мужских гормонов.
Наследственность может сделать ваши рецепторы чрезмерно чувствительными к ДГТ, активной форме андрогенов — дигидротестостерону. Именно эта форма, накапливаясь в фолликулах, приводит к тому, что волоски истончаются все больше и больше, пока не прекращают свой рост полностью. Отмершие луковицы со временем замещаются соединительной тканью, и в этих случаях восстановить рост волос практически невозможно.
От генетических особенностей зависит и количество производимых андрогенов — так, нарушенный синтез кортизола, гормона надпочечников, может вызывать избыток производства андрогенов, и следовательно — переизбыток ДГТ.
Превышение норм андрогенов возникает в результате множества болезней:
- поликистоза и новообразований в яичниках;
- гиперплазии либо очагового разрастания клеток надпочечников;
- синдрома гиперкортицизма;
- новообразований молочной железы, гипофиза
Важно! Ученые выяснили, что и у мужчин, и у женщин так называемый сосочковый слой кожи и сами волосяные фолликулы вырабатывают тестостерон и трансформируют его в ДГТ. Так что даже если в сыворотке крови определен недостаток андрогенов, выпадение волос все равно может вызываться этими гормонами, но только местно.
Эстроген и состояние волос
Эстрогены — это гормоны, которые преимущественно вырабатываются придатками яичников, поэтому их называют женскими гормонами. Также их производят надпочечники. Именно благодаря настроенности рецепторов на эстроген, женское тело отличается от мужского.
В организме эстрогены:
- влияют на рост волосяного фолликула и цикличность его работы;
- делают кожу гладкой, увлажненной, упругой;
- дают ощущение бодрости, энергичности;
- стабилизируют настроение;
- повышают либидо.
Как женские половые гормоны влияют на рост волос? Повышение эстрогена в совокупности с прогестероном удерживает волосы в фазе активного и длительного роста (стадия анагена). Именно этим объясняется то, что во время беременности, когда количество эстрогенов в крови повышается, локоны женщин становятся максимально густыми и пышными. Во время климакса шевелюра наоборот редеет и слабеет, уровень эстрогенов снижается.
Почему возникает выпадение волос? На сегодняшний день ученые предполагают, что процесс алопеции в связи с женскими половыми гормонами может запускать:
- генетика;
- менопауза;
- отдельные заболевания яичников, почек, эндокринной системы;
- отмена приема ОК (оральных контрацептивов);
- воздействие эндокринных разрушителей (источники: косметика с фталатами, пластик, нефильтрованная вода и проч).
Причем негативные последствия, включающие облысение, наступают не просто уменьшения или увеличения количества женского гормона, а нарушения процентного соотношения эстрогенов к андрогенам, а также прогестерону. Уровень эстрогена и прогестерона должен быть одинаков, иначе локоны станут слабыми, хрупкими, существенно поредеют.
Важно! Часто в послеродовый период женщины переживают: «Что делать? Катастрофически выпадают волосы!» На самом деле волосяные фолликулы просто возвращаются к своему привычному ритму работы, без подстегивания избытком эстрогенов. через три месяца это «стихийное» поредение шевелюры прекратится.
Йодсодержащие пептиды и их влияние на локоны
Гормоны щитовидной железы иначе называют тиреотропными, а также йодсодержащими пептидами. Они воздействуют на:
- развитие и работу ЦНС;
- рост тканей организма;
- функционирование системы;
- метаболизм;
- моторику кишечника;
- менструальный цикл и репродуктивную сферу в целом;
- состояние органов слуха и зрения.
Какое влияние оказывают эти гормоны на локоны? Для наших прядей значение биоактивных веществ, которые производит щитовидная железа, огромно — с их помощью волоски формируются в фолликулах и растут.
- Указанные гормоны регулируют кислородный баланс в клетках;
- управляют синтезом белка;
- отвечают за здоровое деление клеток.
Если показатели гормонов щитовидной железы в норме, это обеспечивает волосяным фолликулам достаточную продолжительность периода интенсивного роста.
В каких случаях начинается выпадение волос? При заболеваниях щитовидной железы йодсодержащих гормонов вырабатывается много либо недостаточно. Любое из отклонений может повлечь за собой алопецию.
- Гипертиреоз — характеризуется избытком циркулирующих в крови тиреотропинов. В 25–50% случаев вызывает поредение прядей по всей голове. Локоны становятся слабыми, очень мягкими, прямыми — настолько, что не поддаются никакой завивке, даже перманентной. Отличительной чертой гипертиреоза является также потеря волос подмышками.
- Гипотиреоз — состояние, возникающее от недостатка гормонов щитовидной железы. У женщин заболевание возникает в 10 раз чаще, чем у мужчин, особенно после менопаузы. болезни волосы становятся тонкими, тусклыми, слабыми, интенсивно выпадают. Характерная особенность — редеет не только шевелюра, но и брови. Стадия анагена волосяных фолликулов существенно сокращается, увеличивается количество луковиц в стадии телогена (отмирания). Кроме того, при гипотериозе резко возрастают показатели андрогенов в сыворотке крови, что усугубляет течение алопеции.
- Гипопаратиреоз — развивается по причине иссечения паращитовидных желез в случае оперативного вмешательства на щитовидной железе. Волосы истончаются вплоть до полного облысения.
- Причиной поредения волос и алопеции бывают медпрепараты для терапии болезней щитовидки: йод, левотироксин, карбимазол, тиамазол, литий, амиодарон, метилтиоурацил, пропилтиоурацил.
Важно! Начинать восстановление прядей нужно с поиска причины их поредения. Импульсивные покупки шампуней, бальзамов, биодобавок, а тем более стремление пропить тот или иной гормональный препарат «против выпадения волос» могут существенно усугубить проблемы с шевелюрой и здоровьем в целом.
Лечение выпадения волос и его предупреждение
Чтобы вернуть волосам здоровье, нужно восстановить баланс гормонов в организме. Это можно сделать путем приема соответствующих гормональных препаратов. Либо проблема решается после выздоровления, если гормональное нарушение было вызвано заболеванием.
Для начала необходимо пройти комплексное обследование:
- сдать анализы крови — общий, биохимический, на содержание глюкозы, железа и на гормоны;
- сделать УЗИ репродуктивных и эндокринных органов;
- сделать рентген мозга;
- пройти консультацию у эндокринолога;
- посетить других специалистов (в зависимости от анамнеза).
Какие конкретно гормоны нужно сдать при выпадении волос?
- репродуктивной системы (женщинам — на 5–9 день менструального цикла) — эстрогены, андрогены;
- прогестерон (женщинам — на 21 день цикла);
- кортизол;
- адреналин;
- тиреотропные гормоны (ТТГ, Т3, Т4, тиреоглобулин).
После всестороннего обследования доктор определит, какой гормон отвечает за выпадение волос в вашей ситуации. Но обычно гормональный дисбаланс, осложненный облысением — комплексная проблема, которая требует такого же решения. Больному назначают:
- процедуры, направленные на оздоровление всего организма;
- лечебное питание;
- медикаменты и процедуры для лечения определенных органов или систем;
- индивидуально подобранные гормональные препараты;
- местно действующие средства (чаще всего, шампуни и бальзамы с миноксидилом);
- поливитамины;
- физиотерапевтические процедуры (дарсанваль, крио- и лазеротерапию и др.).
Врач также посоветует, как изменить режим, чтобы снизить действие вредных внутренних и внешних факторов на волосы.
Лечение гормональной алопеции — процесс длительный. Первые результаты будут заметны лишь спустя три месяца, в случае скрупулезного соблюдения всех рекомендаций специалиста.
И все же иногда этого оказывается мало. Современная медицина предлагает оперативный метод лечения алопеции — трансплантацию волос. Сегодня распространен щадящий метод HFE, который считается малоинвазивным. Во время процедуры почти не используется анестезия, а после пациент может отправляться домой, а не оставаться в условиях стационара.
Важно! Гормональные препараты, устраняющие проблему, необходимо пить долгое время, иногда всю жизнь. Если вам назначены медикаменты, не забывайте раз в три месяца посещать врача для коррекции дозировки, иначе все симптомы дисбаланса гормонов, включая алопецию, могут вернуться.
Если есть хоть малейший риск гормонального выпадения волос, необходимо особое внимание уделять профилактике. Ежегодно проходите полный медицинский осмотр, следя, чтобы гормоны были в норме. А ежедневный качественный уход за волосами, сбалансированное питание, налаженный режим труда и отдыха помогут вашим локонам всегда оставаться густыми и здоровыми.

Проблемы с щитовидной железой начинаются с необычных симптомов, которые не всегда связаны с дефицитом йода. Если вам всегда холодно и сонливо, волосы стали выпадать, а характер изменился не в самую лучшую сторону — возможно, стоит проверить щитовидную железу. Как понять, что с ней не все в порядке? Что делать для профилактики тиреотоксикоза (гипертериоза) и гипотериоза? Опасны ли узлы и токсические зобы? Мы решили узнать ответы на эти вопросы у нашего ведущего эндокринолога Либеранской Натальи Сергеевны!
1. Профилактика заболеваний щитовидной железы йодом
Дефицит йода действительно характерен для жителей России, особенно это касается маленьких детей, подростков и беременных женщин. Щитовидная железа страдает в первую очередь, а когда это происходит, артериальное давление падает, кожа сохнет, волосы выпадают, человек испытывает сильную слабость и апатию, сонливость и озноб.
Картина следующая — дефицит йода приводит к тому, что тиреоидная пероксидаза выходит из тиреоцита. Организм начинает активно продуцировать антитела, которые атакуют щитовидную железу, и она начинает работать как попало — нарушается синтез важных гормонов: тироксина (Т4) и трийодтиронина (Т3).
Распространенность йододефицитных заболеваний щитовидной железы крайне велика. По примерным подсчетам ВОЗ, свыше 650 миллионов людей на планете живут с увеличенной щитовидной железой, а 43 млн страдают когнитивными расстройствами из-за нехватки йода. В профилактических целях имеет смысл покупать в магазинах только йодированную соль и включить морепродукты в дневной рацион. Чего делать точно не стоит, так это пить йод. Его избыток не лучше дефицита.

Проверить, нет ли у вас дефицита йода, можно в домашних условиях — нанесите йод на кожу. Если полоска исчезла ранее чем через 24 часа, то у вас скорее всего не хватает этого микроэлемента.
В клиническом анализе мочи содержание йода должно быть не менее 150 мкг/л. Дозировки определяются индивидуально от 150-1000 мкг считаются безопасными, иногда требуется прием более высоких доз. Йод лучше всего усваивается вместе с селеном. И это далеко не все микроэлементы, которые нужны щитовидке.
2. Микроэлементы для щитовидной железы
Селен
Помогает йоду усваиваться правильно, является отличным антиоксидантом. Рекомендованная суточная норма для взрослого человека — 200-400 мкг селен метионина или хелата. Доказано, что селен снижает уровень антител при аутоиммунном тиреоидите.
Железо
Является основополагающим компонентом. Его дефицит приводит к нарушению работы щитовидной железы и наоборот, нарушение функции ЩЖ, а именно, гипотиреоз, приводит к развитию дефицита железа. В группе риска — все менструирущие и беременные женщины, вегетарианцы, пациенты с пониженной секрецией соляной кислоты в желудке. Дефицит железа снижает уровень Т3 на 43% и Т4 на 67% и приводит к самому распространенному заболеванию — гипотериозу. Целевые показатели — 80-100 мкг/л.
Витамин D
D-гормон необходим для иммунной системы и правильной работы вообще всех эндокринных желез. Низкий уровень витамина D в разы повышает риск аутоиммунного тиреоидита. Целевые показатели витамина D — 65-100 нг/мл, но если у вас уже диагностировали АТ, то не менее 100.
Какие еще микроэлементы и витамины важны для щитовидной железы?
Магний, цинк, витамины А, В1, 12, тирозин — их дефицит необходимо восполнить.

3. Препараты, которые нарушают работу щитовидной железы
Отказаться от этих медикаментов не всегда представляется возможным, но если вы их принимаете, то нужно иметь в виду, что они влияют и на щитовидную железу:
Некоторые антиаритмические препараты могут содержать слишком высокие дозы йода, что повышает вероятность гипер- или гипотериоза.
Препараты, содержащие литий — чаще всего используются для лечения депрессии и биполярных расстройств. Накапливаются в щитовидной железе и блокируют синтез тиреоидных гормонов.
Фторсодержащие препараты — снижают функцию щитовидной железы. К ним относятся некоторые антидепрессанты, антибиотики, статины, противогрибковые и медикаменты для лечения артрита. Избыточное количество фтора мы можем получать и с зубной пастой.
Препараты для снижения кислотности желудка.
Бета-блокаторы — замедляют конверсию Т4 в Т3
Ботокс — в меньшей степени, однако не рекомендован при аутоиммунном тиреоидите.
4. Как понять, что с щитовидной железой не все в порядке?
Симптомы заболеваний щитовидной железы, которые должны насторожить:
- Вам всегда холодно, приходится кутаться в свитера, пледы, шерстяные носки, даже при нормальной комнатной температуре.
- Постоянно слегка повышенная или пониженная температура тела.
- Утром тяжело проснуться — нет ощущения отдыха за ночь, лицо отекшее, а голос сиплый. Лучше становится только к вечеру.
- Волосы выпадают, секутся. Ногти ломкие, тонкие. Наружная часть бровей поредела или совсем исчезла. Кожа сухая — косметика не помогает.
- Необъяснимые странности с весом: вы не можете похудеть, прилагая усилия, или наоборот стремительно худеете.
- Мышечная слабость и боль после тренировок, хотя раньше при тех же нагрузках все было в порядке.
- Нарушение менструального цикла, бесплодие, снижение либидо.
- Железодефицитная анемия, высокий холетирин.
- Запоры, проблемы с желчным пузырем, язык увеличен в объеме — с отпечатками зубов.
- Глаза «навыкате».
- Депрессия и апатия.
- Тревожность.
- Всё забываете, сложно сконцентрироваться, «туман в голове».
5. Как проверяем щитовидную железу?
Шаг 1 — делаем температурный тест
Измеряйте утром, не вставая с постели, температуру под языком в течение 5 дней. Для женщин измерение лучше проводить в 1 фазе менструального цикла ( с 1 по 5 день). Если средняя базальная температура ниже 36.6 - вероятен гипотиреоз.
Норма : 36,6-36,7.
Шаг 2 — сдаем анализы на гормоны щитовидной железы, делаем УЗИ
Ориентируемся на следующие показатели лабораторных анализов:
- 1) Тиреотропный гормон ( ТТГ) ниже 2 мкМЕ/мл , оптимально 1-1,5,
- 2) свободный Т3, свободный Т4 – ближе к верхней границе нормы.
- 3) Соотношение св. Т3/св. Т4 выше 0,33
- 4) Соотношение свободный Т3 / реверсивный Т3 – выше 6.
- 5) Антитела к ТПО и ТГ – оптимально полное отсутствие антител! Выше перечисленные симптомы могут быть и у тех, кто уже принимает тироксин и имеет нормальный уровень гормонов, это означает, что нарушена конверсия ( переход) Т4 в Т3.
6. Что делать, если на УЗИ обнаружены узлы щитовидной железы?
1. Не паниковать. Хорошо, что вы вообще о них узнали. Большинство узлов не опасны. По статистике, у каждой 2 женщины они есть.
2. Если размер узла превышает 1 см, то нужно сделать пункционную биопсию. Только после лабораторного исследования образца ткани врач сможет определить, состоит ли узел из доброкачественных клеток, или существует онкологический риск. Доброкачественный узел не перерождается в рак.
3. Сдать анализ на гормоны щитовидной железы, чтобы понять, не нарушена ли ее функция. При гиперфункции (гипертериозе) и наличии узлов нужно точно определить источник избытка гормонов, потребуется сцинтиграфия с технецием.
Хорошо, а что дальше делать с узлами?
Опасные — удаляем
Доброкачественные — наблюдаем у врача
7. Гипертериоз (тиреотоксикоз, гиперфункция щитовидной железы)
При тиреотоксикозе беспокоят:
- изменения психики: плаксивость, чрезмерная возбудимость, быстрая смена настроения, бессонница.
- повышенная потливость, чувство жара.
- слабость.
- учащенное сердцебиение, ощущение перебоев в сердце, одышка.
- дрожание, которое особенно заметно на пальцах вытянутых рук.
- отечность и появление мешков под глазами, набухание век, невозможность сконцентрировать взгляд на предмете, двоение в глазах.
- снижение веса.
- поносы.
Кроме того, гипертериоз — это наследственное заболевание, которому часто сопутствуют и другие аутоиммунные патологии.
8. Токсический зоб — это опасно?
Нет, но это очень и очень неприятное аутоиммунное заболевание. Переизбыток тиреоидных гормонов отравляет организм, а проблема заключается даже не в щитовидной железе, а в иммунной системе.
Контролировать его и бороться с симптомами очень не просто. Сердцебиение, потеря веса, тремор, выраженная слабость, утомляемость, раздражительность, дискомфорт, жжение, давление в глазах — диагноз можно поставить с порога.
При этом на УЗИ часто выявляют гиперплазию щитовидной железы, диффузные изменение, усиление кровотока. В некоторых случаях опухоль может быть настолько большой, что увидеть ее легко и без УЗИ — она приводит к деформации шеи, мешает глотать и дышать.
Пациенту назначается консервативная медикаментозная терапия (1-1,5 года). Помогает она не всегда — после отмены препаратов только в 30% случаев наступает ремиссия.
Если терапия не помогла, щитовидную железу полностью удаляют. Другой вариант — лечение радиоактивным йодом.
9. Операция на щитовидной железе — это опасно?
При наличии пограничных опухолей, опасных онкогенных узлов и токсических зобов, которые не поддаются консервативному лечению, операция по удалению щитовидной железы или ее части может быть единственным способом восстановить здоровье и даже сохранить жизнь.
Операции на щитовидной железе у многих до сих пор ассоциируются с рубцом на шее, который приходится скрывать, чтобы никого не пугать и не провоцировать лишние вопросы. Сегодня такие операции выполняются с применением эндовидеохирургической техники:
- без рубцов на передней поверхности шеи;
- с минимальной реабилитацией и госпитализацией
- с высокой точностью, исключая риски традиционного хирургического вмешательства.
Гормонозаместительная терапия, и тем более пожизненная, назначается не всегда!
10. Гипотиреоз
Когда в организме слишком мало Т4, развивается гипотиреоз — противоположность гипертериоза. Обмен веществ замедляется, лишняя жидкость и продукты распада хуже выводятся, человек набирает вес. Причин для его возникновения много, в том числе и недостаток йода. Еще одна важная и коварная — аутоиммунный тиреоидит: в этом случае иммунитет принимает щитовидную железу за опасное инородное тело и начинает разрушать её. Клеток становится мало, и уровень тироксина снижается.
Причины гипертериоза (стараемся их избегать):
- 1. Хронический стресс и истощение надпочечников. Высокий кортизол снижает конверсию Т4 в Т3 и приводит к гормональному дисбалансу.
- 2. Дисбиоз кишечника, пищевая непереносимость глютена, лактозы, фруктозы.
- 3. Низкокалорийное питание (ниже 1500 ккал) и голодание.
- 4. Дефицит витаминов и микроэлементов.
- 5. Аутоиммунное воспаление.
- 6. Инсулинорезистентность.
- 7. Доминирование эстрогенов.
- 8. Онкология, травмы с кровотечениями.

Стержень волоса на 80% состоит из белка, поэтому наш рацион должен содержать достаточное его количество для обеспечения фолликула волоса этим строительным материалом.
Предпочтительными являются белки животного происхождения – они содержат незаменимые аминокислоты, не синтезируемые в организме. Мясо и рыба должны быть обязательно включены в каждодневное питание. Фрукты и овощи будут способствовать профилактике гиповитаминозов, а орехи, сухофрукты и крупы – микроэлементных нарушений. Полезны волосам и коже головы и полиненасыщенные жирные кислоты: в большом количестве они содержатся в рыбьем жире (жирные сорта рыбы – семга, палтус). Дефицит эссенциальных жирных кислот играет важную роль в развитии дерматита волосистой части головы и выпадения волос. Выпадение волос вследствие дефицитных состояний происходит со всей поверхности кожи головы (диффузное выпадение), стержень волоса может стать сухим и тонким, в некоторых случаях меняется и цвет волос, поскольку меланоциты также страдают от нехватки незаменимых жирных кислот. Дисбаланс этих нутриентов чаще всего имеет алиментарную природу и наиболее распространен среди тех, кто потребляет недостаточное количество рыбьего жира и красного мяса. Наиболее важными среди всех эссенциальных жирных кислот считаются омега-3 жирные кислоты (производные линолевой кислоты, присутствуют в красном мясе и овощах) и омега-6 жирные кислоты (производные альфа-линоленовой кислоты, присутствуют в жирной рыбе и морепродуктах). Прием омега-3 и 6 жирных кислот оказывает выраженный эффект при выпадении волос и шелушении кожи головы, возникших вследствие дефицита этих жирных кислот. С пищей необходимо потреблять также минимальное количество холестерина, который входит в состав клеточных мембран и способствует делению клеток.
Для здоровья волос также важны и основные микроэлементы – железо, селен, цинк, кальций, хром, медь, йод, марганец и кремний
Одним из главных лидеров среди микроэлементов, недостаток которых может сказаться на состоянии волос, является железо. При нехватке этого элемента волосы секутся, становятся сухими, теряют блеск и выпадают. Железодефицит в большинстве случаев наблюдается именно у женщин, ведь женщина теряет железо ежемесячно во время менструации, расходуется железо во время беременности и родов, а бесконтрольные диеты и распространенное сейчас вегетарианство способны стать причиной анемии -снижения гемоглобина в крови. Стоит отметить, что диагностировать железодефицитную анемию, и особенно скрытый железодефицит, не всегда легко – его симптомы не слишком специфичны, зачастую проверить уровень железа в организме заставляет именно выпадение волос. Источником железа являются, в основном, продукты животного происхождения – печень, красное мясо, почки. Железо, содержащееся в этих продуктах, называется “гемовым железом”, поскольку по строению напоминает железо, содержащееся в гемоглобине. Гемовое железо усваивается практически полностью. “Негемовое железо” поступает из риса, хлеба, брокколи, фасоли, шпината, всасывается оно гораздо хуже, и именно поэтому вегетарианцы входят в основную группу риска по железодефициту. Усвоение железа зависит от других компонентов рациона. Витамин С способствует абсорбции железа, а кальций (молочные продукты), отруби, чай могут уменьшить его всасывание. В группу риска по дефициту железа входят и те, кто потребляет в больших количествах кофе, чай и другие напитки с кофеином. Кофеин ухудшает всасывание железа и может способствовать появлению или усугублять имеющийся железодефицит.
Другой микроэлемент, влияющий на здоровье волос, – медь. Медь необходима для усвоения железа. Недостаток меди может косвенно способствовать диффузному выпадению волос за счет снижения всасывания железа. Недостаток этого микроэлемента в рационе питания может также непосредственно влиять и на качество волос. Волосяное волокно становится более тонким и ломким, укорачивается и стадия роста волоса
Еще один важный микроэлемент – цинк. Цинк необходим в производстве волосяного волокна, а дефицит цинка приводит к диффузному выпадению волос на голове и на теле. Вегетарианцы особенно часто имеют дефицит цинка, поскольку основной источник – мясо и рыба. Недостаток этого микроэлемента может наблюдаться и у людей, имеющих хронические заболевания желудочно-кишечного тракта. Следует обратить внимание, что хелатные соединения цинка усваиваются гораздо легче и лучше переносятся по сравнению с неорганическими его соединениями, например. сульфатом цинка.
Трихологи рекомендуют внимательно отнестись к приему витаминных комплексов
Рекомендуется профилактически принимать поливитаминные комплексы, содержащие большие дозы витаминов группы В, биотин, аминокислоты. Это поможет во многих случаях предотвратить выпадение волос или снизить его интенсивность.
К витаминам группы В относятся несколько витаминов, которые похожи по своей молекулярной структуре и деятельности. Эта группа включает в себя B1 (тиамин), В2 (рибофлавин), ниацин (никотиновая кислота), B6 (пиридоксин), В12 (цианокобаламин), фолиевую кислоту, пантотеновую кислоту, и биотин. Из них биотин, вероятно, является наиболее важным для функционирования волосяных фолликулов.
Дефицит биотина способен вызывать воспаление кожи головы, дерматит, который, в свою очередь, может вызывать хроническое выпадение волос. Было отмечено, что прием биотина в течение 2-3 месяцев способствует устранению воспаления кожи головы, устойчивого к другим методам лечения.
Тиамин и другие витамины группы В – это, прежде всего, коферменты важнейших ферментов, обеспечивающих функционирование клетки, особенно митохондрий. Митохондрии – главные внутриклеточные органеллы, производящие молекулы энергии, АТФ. Клетки волосяного фолликула имеют очень высокую степень метаболической активности. Они являются одними из наиболее активных клеток в организме. Этот исключительный уровень активности приводит к тому, что волосяные фолликулы становятся особенно чувствительны к дефициту энергии Включаются в состав комплексов и различные аминокислоты. L – цистеин – природная серо-содержащая аминокислота, структурная основа кератина, содержится в большом количестве в стержне волоса – 15,9%. Известны патологии стержня волос и виды алопеций, связанные с дефицитом L-цистеина (трихотиодистрофия, ВИЧ-ассоциированная алопеция). Еще одна очень важная аминокислота – Л-лизин, ее человек получает в основном из мясной пищи; в связи с этим у людей, не получающих достаточное количество животного белка, может наблюдаться дисбаланс этой аминокислоты. Учеными было установлено, что Л-лизин играет крайне важную роль в абсорбции железа и цинка. 1.5-2.0 г этой аминокислоты способствует более быстрому прекращению выпадения волос у лиц с железодефицитом. Следует отметить, что для достижения большего эффекта Л-лизин рекомендуется принимать вместе препаратами цинка и железа.

Однако не следует полагать, что биодобавки и поливитамины — панацея. Трихологи предпочитают не назначать полимикроэлементные препараты, так как существует определенный антагонизм между составляющими комплекс элементами. Микроэлементы предпочтительно принимать при выявлении их дефицита в организме, учитывая принципы взаимодействия микроэлементов между собой. Например, по анализам выявлен недостаток в организме цинка и переизбыток меди. Прием поливитаминов, содержащих одновременно медь и цинк, усугубит состояние: меди станет еще больше, а цинка — меньше. Если прием микроэлементных комплексов носит профилактический характер, то следует останавливать свой выбор на тех, где учтены принципы синергизма и антагонизма входящих в состав микроэлементов.
Выпадение волос может быть связано и с диетами, к которым часто прибегают женщины. Жировая ткань у женщины — не просто неэстетичная и ненужная, по мнению многих, ткань, а орган, который выполняет гормональную функцию. Если женщина теряет 10% массы тела, не страдая ожирением, а стремясь к навязанным сейчас идеалам, то это, как правило, приводит к белковому дефициту и дисбалансу минералов. Длительный алиментарный дисбаланс может способствовать возникновению острого и хронического диффузного выпадения волос: клетки волосяного фолликула имеют очень высокую скорость деления, что требует адекватного поступления к ним белка, микроэлементов, витаминов, кроме того, чувствительны фолликулы и к дефициту энергии. Выпадение волос, как правило, начинается через несколько месяцев после начала диеты и может сохраняться в течение нескольких месяцев после ее завершения.
Для того чтобы волосы получали достаточное питание, во время каждого приема пищи следует употреблять продукты, богатые витаминами, пищевыми волокнами и протеинами, минеральными веществами, углеводами и микроэлементами. Необходимо помнить, что при длительных сбоях в правильном питании волосы могут потерять свою красоту, начать выпадать, станут безжизненными и тусклыми, с секущимися концами.
Что происходит с организмом человека, когда ему действительно не хватает йода? 
Гипотиреоз – это состояние, при котором щитовидная железа не вырабатывает достаточное количество определенных гормонов. Чаще всего оно возникает у женщин, особенно в возрасте старше 60 лет. Гипотиреоз нарушает нормальный баланс химических реакций в организме. На ранних стадиях гипотиреоза симптомы обычно не возникают, однако со временем при отсутствии лечения это состояние может приводить к ряду проблем со здоровьем. Признаки гипотиреоза варьируют в зависимости от степени дефицита гормонов щитовидной железы. Чаще всего все симптомы постепенно развиваются в течение длительного времени. На ранних стадиях симптомы носят неспецифический характер и включают усталость, набор веса, которые люди нередко списывают на возраст. Однако, чем медленнее становится метаболизм, тем сильнее выражены признаки заболевания.
Опасности переизбытка йода
Суточная доза йода – 50-60 мкг – это 0, 000050 (50 миллионных долей грамма). В 5% растворе йода – 5 граммов йода, то есть в 1 миллион раз больше, чем суточная потребность. В результате переизбытка йода можно получить серьезные заболевания, как блокада (отключение) щитовидной железы, йодизм, тиреотоксикоз.
В 100 мл коровьего молока содержится 50 мкг йода. Это 100% суточной нормы.
Недостаток йода приводит к отекам, в частности – опухшим глазам
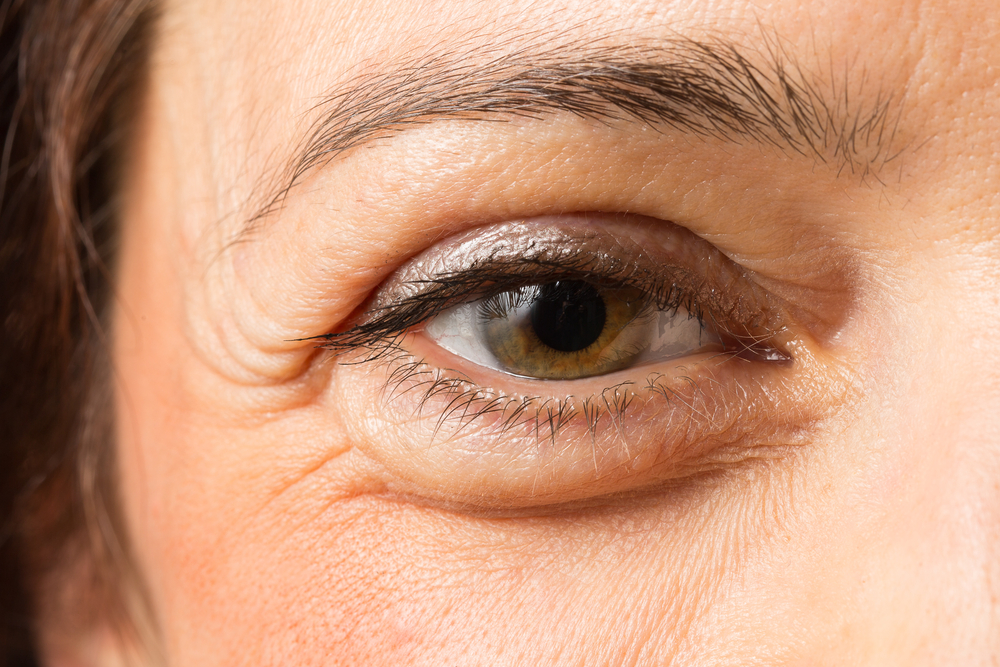
Отеки – очевидный симптом йододефицита. Наиболее частая локализация отеков при этом состоянии – под глазами, также могут наблюдаться отеки ног, рук. Патологическое состояние характеризуется снижением выработки гормонов, регулирующих деятельность органов и систем. Гормоны щитовидной железы ответственны за обеспечение тканей кислородом. Нарушение клеточного дыхания приводит к появлению припухлости. Отеки вначале могут появляться на ногах после тяжелого трудового дня. Затем отечность начинает появляться при любых изменениях температурного режима, например, при внезапно наступившей жаре или морозе. Постепенно отечный синдром становится постоянным и «встречает» вас ежедневно по утрам. При употреблении мочегонных препаратов эффект очень слабый, требуется постоянное увеличение дозировки фармакологического препарата. Постепенно формируется зависимость от диуретиков.
Недостаток йода приводит к выпадению волос

Гормоны щитовидной железы помогают контролировать рост волосяных фолликулов. Когда уровень гормонов щитовидной железы является низким, ваши волосяные фолликулы могут перестать регенерировать. Со временем это может привести к потере волос. Дефицит йода характеризуется замедлением метаболизма клеток, из-за чего фолликулы не получают питательных веществ в достаточном количестве, и волосы начинают выпадать. По этой причине, люди с дефицитом йода могут страдать от выпадения волос. Исследование ученых из Дании в 2014 году с контрольной группой из 700 человек показало, что 30% пациентов с низким уровнем гормонов щитовидной железы низкий испытали потерю волос.
Недостаток йода приводит к сухости кожи
Исследования ученых из Греции в 2010 году на примере 437 испытуемых показали, что у 77% людей с низким уровнем гормонов щитовидной железы могут наблюдаться сухость и шелушение кожи.
Гормоны щитовидной железы, которые содержат йод, помогают клеткам кожи восстанавливаться. Когда уровень гормонов щитовидной железы является низкими, это восстановление не происходит, что может привести к сухой и шелушащейся коже. Кроме того, тиреоидные гормоны помогают организму регулировать пот. Люди с низким уровнем гормонов щитовидной железы (таким как при йододефиците), как правило, потеют меньше, чем люди с нормальным уровнем гормонов щитовидной железы. Учитывая, что пот помогает вашей коже оставаться влажной и увлажненной, отсутствие пота может быть еще одной причиной, по которой кожа становится сухой и шелушащейся.
В 100 граммах креветок содержится 94 мкг йода. Это 188% суточной нормы.
О значении йода для организма вы, наверняка, неоднократно слышали с экранов телевизора, и не зря. Ведь недостаток микроэлемента имеет место на абсолютно всей территории России, в то время как йододефицит значительно снижает умственные способности и физическую выносливость, негативно отражается на состоянии кожи и волос, сердечно-сосудистой и пищеварительной системах, а также способствует поглощению онкогенного радиоактивного йода из окружающей среды.
Как «работает» йод
Йод, как и все остальные микроэлементы, всасывается в нижних отделах тонкого кишечника, откуда с током крови и поступает в клетки щитовидной железы (тироциты).
Здесь йод сначала «захватывает» тиреоглобулин, который трансформирует микроэлемент до «приемлемой» формы и затем, как на конвейере, передает его дальше – на синтез гормонов щитовидной железы: Т3 и Т4.
Гормон Т3 содержит 3 атома йода и по сути является прогормоном, превышая биологическую активность своего «потомка» Т4 примерно в 90-100 раз. Однако, как раз ввиду чрезвычайной активности, к транспорту по организму Т3 «допускается» в ограниченном количестве, а к клеткам отправляется в основном более безопасная Т4 форма гормона (тетрайодтиронин или тироксин).
Таким образом, йод представляет собой «опорный» элемент гормонов щитовидной железы, без которого их синтез совершенно невозможен. Поэтому микроэлемент «умеет» запасаться (все в тех же тканях щитовидной железы), а его запасов может хватить примерно на 2 месяца полного прекращения «йодных поставок».
Признаки «йодного» голода
Недостаток гормонов щитовидной железы имеет название «гипотиреоз», а его основными признаками являются:
- слабость и повышенная утомляемость,
- апатичность, вялость,
- сонливость, даже после достаточного сна,
- снижение памяти и внимания,
- частые головные боли и головокружение,
- снижение артериального давления и частоты сердцебиения,
- нарушения пищеварения (например, склонность к запорам),
- ослабление иммунитета,
- набор веса при нормальном питании,
- отечность,
- сухость кожи,
- выпадение волос.
Как видно, тироксин (Т4) имеет довольно широкий круг «влияния», поскольку он является природным «стимулятором», а в его отсутствии значимо замедляются все обменные, энергетические и восстановительные процессы. Что чаще всего обусловлено дефицитом йода или аутоиммунным поражением железы.
Дети, кстати, нуждаются в йоде ничуть не меньше, чем взрослые.
Так, недостаток микроэлемента в раннем детском возрасте может закончиться значимым снижением интеллекта. А у более старших детей провоцирует проблемы с обучением и повышенную утомляемость.
Нужно проверить
Разумеется, наличие одних только симптомов «щитовидных» проблем, обоснованием для приема препаратов йода и йодированной соли не является. Более того, принятое «наугад», такое решение может значимо навредить здоровью, спровоцировав гиперфункцию железы и избыток ее гормонов.
Так что перед приемом йода следует проверить уровень, как минимум:
- ТТГ,
- Т4 и Т3 свободных.
А также сделать УЗИ щитовидной железы.
И если ТТГ повышен, а Т4 и Т3 в норме или на нижней границе норма, или на УЗИ выявлены «целевые» отклонения речь уже идет о субклиническом гипотиреозе и является обоснованием для приема препаратов.
Йодированные соли, согласно рекомендациям Роспотребнадзора, лекарственными средствами не являются, поэтому рекомендованы к применению в том числе в профилактических целях. Правда опять же с оговоркой, что нет симптомов гиперфункции железы (симптомы, обратные перечисленным выше).
При этом средняя рекомендуемая суточная доза препаратов для профилактики недостаточности иода для взрослого человека составляет 150-200 мг, для беременных – 200 мг, для детей старше 12 лет – 100 гр, а младше – рассчитывается на кг веса.
Читайте также:


