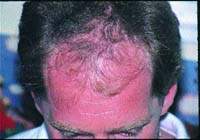
Могут ли выпадать волосы от бусерелина
Опубликовано: 17.09.2024
Какие факторы приводят к нарушению роста волос? Обратима ли алопеция, вызванная токсическим действием лекарственных препаратов? Возможно ли лечение медикаментозной алопеции? Воснове нарушения роста волос (их поредения различной степени выра
 |
Какие факторы приводят к нарушению роста волос?
Обратима ли алопеция, вызванная токсическим действием лекарственных препаратов?
Возможно ли лечение медикаментозной алопеции?
Воснове нарушения роста волос (их поредения различной степени выраженности), а также (реже) развития гипертрихоза лежат многочисленные эндогенные и экзогенные факторы. Среди последних немалую роль играет применение различных медикаментозных средств. При этом выпадение волос может наблюдаться не сразу, а через несколько недель или месяцев после начала приема лекарственного препарата или же начаться (либо стать) более выраженным после его отмены. Обычно при длительном применении того или иного препарата развивается диффузная алопеция, причем в патологический процесс вовлекается почти исключительно волосистая часть головы. Лишь в крайне редких случаях возможно развитие универсального облысения, что, в частности, наблюдается при приеме цитотоксических препаратов, например используемых при наличии у пациента опухолевого процесса.
Однако не во всех случаях выпадение волос определяется длительностью приема какого-либо лекарственного средства. Некоторые препараты, например непрямые антикоагулянты, дают такой эффект только в достаточно высоких дозах, а продолжительность терапии в развитии облысения не имеет существенного значения.
Механизм развития алопеции вследствие проведения какой-либо медикаментозной терапии в настоящее время до конца не ясен. Предполагается [5], что в его основе лежит взаимодействие активных субстанций лекарственных веществ с различными клетками, ответственными за рост волос, а именно фолликулярными кератиноцитами, клетками волосяного матрикса, а также соединительнотканными клетками, окружающими волосяную луковицу и перифолликулярные кровеносные сосуды. Наиболее часто мишенью для токсических эффектов лекарственных веществ становятся кератиноциты волосяных фолликулов. Это, как принято считать, обусловлено тем, что около 90% волосяных фолликулов находятся в фазе анагена, или фазе быстрого роста, а кроме того, интенсивный кровоток в кровеносных сосудах дермы, в частности в зоне волосяного сосочка, способствует повышению биодоступности и в ряде случаев токсичности активных ингредиентов [7, 14].
Помимо этого, кератиноциты волосяных фолликулов обладают выраженной способностью (значительно большей, чем кератиноциты эпидермиса) метаболизировать различные вещества, в первую очередь экзогенной природы [13]. Это обусловлено наличием в волосяных фолликулах различных ферментных систем, в частности цитохрома Р-450, локализованного в наружной мембране митохондрий, мембранах ядра и эндоплазматической сети и осуществляющего окисление неполярных органических соединений путем воздействия молекулярного кислорода. По мнению Boyd et al., 1983 [1], для того, чтобы проявился токсический эффект тех или иных веществ, последние должны взаимодействовать с различными клетками-мишенями после прохождения определенного метаболического пути.
Таким образом, кератиноциты волосяных фолликулов, обладая, с одной стороны, механизмами защиты от повреждающего действия экзогенных веществ и системой их элиминации, с другой стороны, в определенной степени способствуют проявлению токсического эффекта определенных лекарств. Вероятнее всего, что в большинстве случаев имеет место как непосредственное влияние активных субстанций лекарственных средств на митотически активные структуры волосяных фолликулов, замедление скорости кровотока в сосудах дермы и соответственно в волосяном сосочке, так и снижение концентрации в сыворотке крови и тканях липидов и белков и изменение их метаболических путей, а также микроэлементов, необходимых для нормального роста волос, вследствие образования хелатных комплексов, в первую очередь с ионами цинка и меди.
Однако одно и то же химическое соединение (лекарственное вещество) не во всех случаях вызывает развитие алопеции, и степень ее выраженности не всегда одинакова. Возможно, что это связано с особенностями взаимодействия между эндогенными и экзогенными факторами [11, 12].
Диффузная алопеция, обусловленная воздействием лекарственных препаратов, как правило, развивается не внезапно, а в течение нескольких месяцев после определенного латентного периода. В этот период отмечается постепенное уменьшение диаметра волосяной луковицы, замедление скорости роста волос. Развиваются дистрофические изменения волосяного стержня вследствие нарушения биосинтеза протеинов, характерным признаком которого является наличие у отрастающих волос заостренного кончика (по типу писчего пера). При анализе трихограммы у таких пациентов отмечается значительное повышение количества волос, фолликулы которых находятся в фазе телогена (30% и более). Однако провести дифференциальный диагноз между диффузной алопецией, индуцированной лекарственным воздействием на волосяной сосочек, и идиопатическим анагеновым или телогеновым выпадением волос очень трудно, так как данные трихограммы и гистологического исследования неспецифичны. В этих случаях правильной диагностике способствует анамнез. Кроме того, поставить верный диагноз может помочь возобновившееся выпадение волос при повторном назначении лекарственного средства, предположительно являющегося этиологическим фактором.
В большинстве случаев выпадение волос, вызванное применением того или иного лекарственного препарата, обратимо. Как правило, восстановление роста волос отмечается через несколько месяцев после прекращения воздействия этиологического фактора и зависит от степени выраженности изменений в волосяном фолликуле. Несмотря на то что обычно рост волос возобновляется самопроизвольно, по нашему мнению, целесообразно проводить соответствующую терапию, направленную на стимуляцию митотической активности клеток волосяной луковицы, синтез кератина и глобулярных протеинов межфибриллярного матрикса.
Лекарственные средства, прием которых может приводить к развитию облысения, широко используются в клинической практике дерматологов, кардиологов, гинекологов, терапевтов, психиатров и врачей других специальностей. Вообще, алопеция может возникнуть в результате применения любого лекарственного средства. Но было выявлено, что чаще всего усиленное выпадение волос наблюдается на фоне приема следующих групп препаратов [4, 6, 10]: витамин А и его производные; блокаторы бета-адренорецепторов (селективные и неселективные); блокаторы ангиотензин-конвертирующего фермента; антибактериальные препараты; нестероидные противовоспалительные средства; антикоагулянты; производные 6-аминохинолина; тиреостатические препараты; блокаторы гистаминовых Н2-рецепторов; нестероидные антиэстрогенные средства; препараты a-интерферона; производные имидазола; антидепрессанты; противосудорожные препараты; нейролептики; противопаркинсонические препараты; производные гидроксихлорохина; производные триазола; кетоконазол; урикостатические препараты; урикозурические препараты; пероральные контрацептивы; цитостатики; антигельминтные препараты; препараты лития; противогерпетические препараты; допаминомиметики (бромокриптин); депилятории (особенно в случае частого их использования на больных поверхностях); борная кислота.
При этом было отмечено, что из вышеуказанных препаратов значительно чаще диффузная алопеция развивается под влиянием противосудорожных препаратов, антидепрессантов, нейролептиков, витамина А и его синтетических производных, цитостатиков, b-блокаторов.
Так, цитостатические препараты, особенно при назначении их в больших дозах, приводят к практически полному прекращению митотического деления клеток волосяной луковицы.
Антибиотики, противогерпетические и другие средства могут нарушать связь матрикса и волосяного сосочка, что резко уменьшает продолжительность фазы анагена, и, следовательно, волосы значительно быстрее, чем в норме, переходят в фазу катагена, а затем в фазу телогена, что приводит к их интенсивному выпадению. В ряде случаев волосяные фолликулы не вступают в фазы катагена и телогена, а волосы выпадают в фазе анагена [2, 14]. Этот механизм, обусловливающий развитие состояния, называемого анагеновым выпадением волос, точно установлен для антикоагулянтов, препаратов, содержащих литий и борную кислоту. С помощью световой микроскопии по определенным признакам (длине корневой части волоса, наличию внутреннего и наружного корневых влагалищ, наличию или отсутствию пигмента в области волосяной колбы и др.) можно определить, на какой стадии произошло нарушение цикла развития волосяного фолликула.
Уменьшают продолжительность фазы роста (фазы анагена) пероральные контрацептивы [3]. Кроме повышения количества телогеновых волос в трихограмме, появления дистрофических волосяных фолликулов, возможно также изменение формы волосяного стержня (волнистые волосы становятся прямыми). В настоящее время причина этого не выяснена. Можно предположить, что так как форма волосяного стержня определяется наличием дисульфидных связей, образованных между прилежащими друг к другу серосодержащими аминокислотными остатками (в первую очередь цистеина и метионина) в полипептидах, входящих в структуру кератина, то изменение формы волоса происходит в результате полного или частичного разрушения этих связей. Это возможно, в частности, при изменении последовательности аминокислотных остатков, или, иными словами, первичной структуры кератина. Тот факт, что после отмены препаратов этой группы волосы не возвращаются к своему исходному состоянию в течение длительного периода времени (четырех и более лет), позволяет предположить развитие мутации в кератиновых генах. Кроме того, по данным клинических наблюдений, подобные нарушения формы волосяного стержня в основном отмечаются в лобно-теменной области, в то время как в затылочной области волосы сохраняют свой первоначальный вид. Как известно, при андрогенетической алопеции изменения волос (постепенное уменьшение размера волосянного фолликула и диаметра волосяного стержня с последующей заменой жесткого волоса на пушковый) наблюдаются также в лобно-теменной области, а затылочная остается интактной. Можно предположить, что в результате применения пероральных контрацептивов происходят изменения в рецепторном аппарате волосяного фолликула. Изменяется его чувствительность к действию гормонов, как и при андрогенетический алопеции, когда подобные изменения рецепторов детерминированы генетически.
Кроме того, пероральные контрацептивы способствуют снижению концентрации витамина В12 в сыворотке крови [8], что также ухудшает состояние волос.
В литературе имеются сообщения о том, что выпадение волос может вызвать применение никотиновой кислоты. С одной стороны, этот препарат обладает выраженным сосудорасширяющим эффектом, с другой, способствует снижению уровня холестерина в крови. Как известно, холестерин является одним из основных липидов, обнаруживаемых в дерме и, следовательно, в волосяном сосочке. Возможно, при этом происходят также изменения в процессе кератинизации, но до настоящего времени механизм действия никотиновой кислоты на рост волос не выяснен [9]. По нашим наблюдениям, никотиновая кислота и ее производные (ксантинола никотинат, теоникол), назначаемые короткими курсами (1–1,5 месяца) и в небольших дозах (0,15–0,3 г в сутки в зависимости от возраста) с целью стимуляции кровообращения в сосудах дермы при различной патологии волос, не вызывают их выпадения. По-видимому, этот эффект, как и при назначении витамина А, является дозозависимым.
Прием некоторых препаратов может вызвать избыточный рост волос, вначале пушковых, которые с течением времени трансформируются в жесткие. Этот эффект, который наиболее часто выражен в тех случаях, когда препарат назначается в значительных дозах и длительно, объясняется, вероятно, более быстрым переходом фазы телогена в фазу анагена. К ним относятся: кортикостероиды, миноксидил, циклоспорин А, D-пеницилламин, дифенилгидантоин, псорален.
Побочное действие этих препаратов давало возможность терапии некоторых форм алопеции, однако достигнутый эффект в подавляющем большинстве случаев оказывается нестойким, рецидив заболевания отмечается в среднем через три-четыре месяца после прекращения лечения. Кроме того, следует учитывать, что риск развития тяжелых побочных эффектов, которые наблюдаются практически у всех пациентов, в первую очередь у принимающих такие препараты, как системные кортикостероиды (а также местные при использовании их на больших поверхностях кожи) и циклоспорин А (в том числе и при локальном его применении), значительно превосходит положительное воздействие на течение алопеции.
Литература
1. Boyd M. R., Grygiel J. J., Miuchin R. F. Metabolic activation as a basis for organ selective toxicity // Clin. Exp. Pharmacol. Physiol. 10: 87-99, 1993.
2. Braun-Falco O. Klinik und Pathomechanismus der Endoxan-Alopecie als Bietrag zum Wesen cytostatischer Alopecien // Arch. Klin. Exp. Dermatol. 212:194-216, 1961.
3. Dawber R. P. R., Simpson N. B., Barth J. H. Oral contraceptives and the hair. Ch. 5, p. 130-131 in Dawber R. P. R. (ed). Diseases of the Hair and Scalp, 1997, 3d edition, Blackwell Science.
4. Dawber R. P. R. Diffuse Alopecia due to Chemicals and Endocrine Factors, Ch. 10.4, p. 411-417 in F. Camacho, W. Motagna Trichology, Disease of the Pilosebaceous Follicle, 1997, Biblioteca Aula Medica, Libros Princeps.
5. Ippen H. Haarausfall durch Medikamente // Dtsch. Med. Wochenschr. 95:1411-1416, 1970.
6. Merk H. F. Drugs Affecting Hair Growth, pp. 601-611 in Orfanos C. E., Happle R. (eds.) Hair and Hair Diseases. Springer-Verlag, 1990.
7. Orfanos C. E., Gerstein E. Haaransfall und Zytostatika // Arztl. Kosmet 6:96-105, 1976.
8. Ramsay I. D., Rushton D. H. Reduced serum vitamin B12 levels during oral cyproterone acetate and ethinyl oestradiol therapy in women with diffuse androgendependent alopecia // Clinical and Experimental Dermatology, 15, 277, 1990.
9. Reeves J. R. T., Maibach H. I. Drug and Chemical Induced Hair Loss. In: Mozzulli F. N., Mainbch H. I. (eds) Dermatotoxicology and Pharmacology. Halsred., New York, 1977.
10. Shelley W. B., Shelley E. D. Alopecia, 55-59 in Advanced Dermatological Therapy, W. B. Saunders Company, 1987.
11. Vesell E. S. Pharmacogenetics: multiple interactions between genes and environment as determinants of drug response // Am. J. Med. 66:183-187, 1983.
12. Vesell E. S., Penno M. B. Assesment of methods to identify sources of interindividual pharmacokinetic variations // Clin. Pharmacokinet. 3:378-409, 1983.
13. Wattenberg W., Leong J. C. Benzpyren hydroxylase in mouse skin //. Proc. Am. Assoc. Cancer Res., 11:81, 1970.
14. Zaum H., Neumann K., Werner G. Die Feistruktur dystrophischer Haare bei Vitamin A und Thallium Intoxikation. Hautarzt 23:544-550, 1972.
Медицине известно более 50 внешних и внутренних факторов, способных спровоцировать частичную или полную потерю волос. Один из них — лечение различных болезней медикаментозными препаратами, в том числе антибиотиками. У последних нет прямого воздействия на волосяные фолликулы, но профилактика/терапия инфекций иногда становится причиной алопеции (alopecia — облысение). Разберемся, почему после лечения антибиотиками выпадают волосы и что с этим делать.
В первую очередь нужно определить, что спровоцировало алопецию. Прямая связь с лечением инфекций, как правило, не прослеживается — когда волосы начинают выпадать, после приема антибиотиков уже прошло время. Косвенный признак связи — диффузная алопеция, которая проявляется как обильная и равномерная потеря стержней. До полного облысения не доходит, но выпадение сильно превышает норму — гораздо больше 100 штук в день.
Содержание статьи:
Причины выпадения волос после приема антибиотиков
Практически все лекарства воздействуют на волосяные луковицы опосредовано, изменяя общее состояние организма. В частности антибиотики способны нарушить микрофлору кишечника и спровоцировать дисбактериоз, так как вместе с инфекционными патогенами гибнет часть полезных бактерий.
С изменением нормальной флоры в кишечнике слабеет защитный барьер, от чего в организме нарушаются процессы обмена веществ и работа иммунной системы. Кровь насыщается не полезными витаминами и минералами, а вредными токсинами — с такой внутренней средой весь организм, и волосяные фолликулы в том числе, не может нормально функционировать. Даже если после лечения антибиотиками не стали сильно выпадать волосы, их внешний вид может сильно ухудшиться — нарушений в работе сальных желез стержни теряют эластичность и блеск, появляются перхоть и жирность, или наоборот чрезмерная сухость.
Диффузная алопеция от лекарств — реакционная патология
Потеря волос от медикаментов — симптом, реакция на воздействие, которую можно предотвратить или относительно быстро вылечить. Проведем краткий экскурс в физиологию фолликулов, чтобы понять, когда «ждать» проблему и сколько времени выпадают волосы после антибиотиков.
В своем развитии каждый волос проходит через несколько стадий, от зарождения до выпадения:
1. анаген — период активного роста продолжительностью от 2 до 6 лет. С возрастом длительность фазы уменьшается, поэтому в старости прическа уже не такая густая, как в молодости;
2. катаген — период временной атрофии фолликула. Луковица отделяется от кровеносных сосудов, нервов и прочих связей с прилегающей кожей. Без питания новые клетки не синтезируются и корень роговеет;
3. телоген — период покоя (отдыха) продолжительностью около 100 дней. Когда такой стержень выпадает или удаляется механически, фолликул вновь вступает в стадию анагена — появляется новый корень, который синтезирует новые клетки.
Каждый фолликул работает в индивидуальном режиме, иначе была бы цикличность полных потерь и восстановлений волосяного покрова. Но в норме такого не происходит. У здорового человека примерно 85% волос находятся в фазе анагена (растут), 1–2% — в стадии катагена (теряют связь с фолликулом) и 10–15% — в стадии телогена (постепенно движутся к поверхности кожи и выпадают).
Диффузная алопеция может быть анагеновой или телогеновой. В первом случае волосы выпадают в стадии роста, поэтому прическа редеет сильно (вплоть до тотального облысения), восстанавливается долго и сложно. Такой тип алопеции провоцируют гены, гормоны, кардинальные сбои внутри организма или сильно токсичные внешние факторы, например, химиотерапия при онкологии или радиационное воздействие.

Возможные последствия приема антибиотиков — диффузное телогеновое выпадение волос. Препараты данной группы не столь агрессивны, чтобы резко прервать стадию анагена и спровоцировать мгновенную потерю подавляющего количества стержней. Антибиотики, точнее нарушение обменных процессов вследствие их приема, досрочно переводят часть волос в стадию телогена (около 20% вместо нормальной десятой доли), поэтому выпадение начинается не сразу и не имеет тотальной формы. С момента действия причинного фактора (медикаментозного лечения) может пройти до 3–4 месяцев. Характерная симптоматика — равномерное и обильное выпадение стержней в течение продолжительного времени. Без внешней и внутренней стимуляции густота прически восстанавливается около года — телогеновая фаза сменяется анагеновой, через месяц появляются мягкие пушковые волосы, а за год стержни крепнут и вырастают примерно на 15–20 см.
Тактика при телогеновой диффузной алопеции
Обильная и равномерная потеря стержней, начавшаяся без явной причины, на 90% явление временное, которое проходит само по себе. Однако остается целых 10% на прогресс патологии, вплоть до полного облысения.
Если после приема курса антибиотиков сильно выпадают волосы, надо определить причину. Не факт, что патология — реакционная телогеновая алопеция, которую вызвали именно медикаменты. Поэтому лучше обратиться к . Специалист поставит диагноз, выяснит точную причину алопеции и подберет адекватный метод лечения.
Профессиональная диагностика опирается на результаты лабораторных и аппаратных исследований. Сюда входит общий и биохимический анализы крови, иногда УЗИ отдельных внутренних органов и обязательно трихоскопия (снимки волосяного покрова под микроскопом и компьютерные подсчеты важных параметров). Помимо трихоскопии может потребоваться фототрихограмма. Это двухэтапная компьютерная диагностика — сопоставление снимков выбритого и «обросшего» участка — которая проясняет, сколько стержней растет, отдыхает и выпадает (находятся в фазах анагена и телогена).
Врач вряд ли определит, что волосы начали выпадать именно после лечения антибиотиками — при телогеновой алопеции между причиной и проявлением патологии может пройти несколько месяцев. Но это неважно. Диагностика поможет исключить другие формы облысения — андрогенную или очаговую алопецию, причинами которых становятся не острые факторы, а серьезные изменения внутри организма (хронические заболевания, гормональные процессы, сбои в работе иммунной системы).
Диффузная телогеновая алопеция лечится быстрее, проще и дешевле других форм — достаточно устранить причинный фактор (в нашем случае антибиотики), нормализовать обмен веществ, обеспечить фолликулы интенсивным питанием изнутри и снаружи. И все же лучше опереться на экспертное мнение — подберет оптимальный комплекс средств и методик: наружный аптечный уход, лекарство для укрепления луковиц, витамины, диету. Иногда актуальны аппаратные и инвазивные методы — дарсонваль, лазер, криомассаж, мезотерапия, плазмолифтинг. Хотя в большинстве случаев хватает лекарства от выпадения стержней и наружных средств для ускорения роста волос.
У кого после антибиотиков начинают выпадать волосы
Группа риска довольно обширная. Антибактериальная терапия может негативно сказаться на организме, ослабленном хроническим заболеванием и сопутствующим медикаментозным лечением. Есть опасность для всех, кто страдает аллергическими реакциями кожи. Зарегистрировано много случаев, когда после наркоза и антибиотиков начали выпадать волосы — здесь двойной стресс: оперативного вмешательства и препаратов, которые обязательно назначаются для профилактики инфицирования и воспаления раны.
Могут ли выпадать изначально сильные волосы от антибиотиков? Редко, ведь здоровье волос — индикатор общего состояния организма. И наоборот, если стержни слабые, тусклые, безжизненные — риск выпадения велик, так как фолликулы уже «питаются» плохо.
В любом случае антибиотики нужно пить правильно, тогда побочные эффекты не наступают или сводятся к минимуму. Соблюдайте инструкцию к препарату — дозировку, продолжительность и схему приема. Чаще всего антибиотики рекомендуется пить перед едой, 2 или 3 раза в день. На деле многие принимают таблетки по принципу «когда вспомнил» или за раз всю дневную норму, чего активное вещество воздействует ударно и накапливается в организме.
Также во время курса антибиотиков важно провести профилактику дисбактериоза. Можно принимать энтеросорбенты и пробиотики, которые нейтрализуют токсины и восстанавливают естественную микрофлору кишечника.
Чем лечить выпадение волос после приема антибиотиков
Если вы в группе риска, превентивные меры по восстановлению микрофлоры могут не спасти от поредения локонов. При наступлении диффузной алопеции нужно без промедления останавливать выпадение стержней и стимулировать рост новых волос. Изнутри и снаружи.
Специализированные лекарственные препараты
комплексы довольно эффективны для общего укрепления организма. Однако в мультивитаминах не всегда есть те элементы, которые необходимы конкретно фолликулам. Поэтому лучше пропить курс лекарства, разработанного специально для лечения алопеции. Например, полностью натуральный препарат Селенцин содержит фито компоненты и минералы, которыми медицина традиционно устраняет причины потери волос — ликоподиум (вытяжку из спор плауна), кремний, селен, фосфор, калий. Всего за 2 месяца применения лекарство останавливает выпадение и ускоряет рост новых волос на 30%.
Естественно, Селенцин дает ожидаемый результат при строгом соблюдении терапевтической схемы. Полезное действие усиливается при сбалансированном питании, отсутствии канцерогенов () и правильном уходе.
Наружные уходовые средства
На время лечения алопеции (а лучше навсегда) стоит отказаться от из сегмента масс—маркет — это просто очищающие продукты без всяких целебных эффектов и часто с агрессивным воздействием. Вместо них специалисты рекомендуют мыть, питать, увлажнять, восстанавливать волосы аптечными средствами.
Важно: настои из трав и маски из натуральных продуктов гораздо слабее специализированных лечебных шампуней, бальзамов и масок. Например, яйца богаты цистеином (это одна из форм кератина — основного белка волосяного стержня), но молекулы слишком большие, чтобы заполнить пустоты в структуре волос. А настои/отвары даже из супер целебных растений — крапивы, мяты, хмеля, репейника, перца — имеют более бедный состав, чем аналогичные фито экстракты.
Формулы аптечных шампуней основаны на компонентах с высокой активностью, в частности на растительных экстрактах, косметических маслах холодного отжима, гидролизованных белках, пептидах При гидролизации белковые молекулы (кератина, коллагена, сои, пшеницы, риса) разбиваются на аминокислоты, которые без труда проникают сквозь эпидермис и/или чешуйки кутикулы. Пептиды — «разбитые» аминокислоты — частицы наноразмеров, для которых вообще не существует препятствий. Более того, фолликул воспринимает пептид как естественный фактор роста и начинает усиленно продуцировать клетки волоса.
В уходовом комплексе Селенцин множество активных элементов в легкоусвояемой форме. Продукты линейки работают сразу по нескольким направлениям:
пептидный лосьон Peptide Active вместе с лекарственным препаратом нормализует работу фолликулов, останавливает выпадение и запускает рост новых волос;
укрепляющие шампунь, кондиционер, маска, лосьон HairTherapy благотворно влияют на кожу и корни, восстанавливают стержни волос;
стимулирующий лосьон ActivePro укрепляет новые пушковые волосы и ускоряет их рост, быстро возвращает прическе былую густоту и объем.
Учтите: для каждого типа алопеции и каждому пациенту нужен персональный терапевтический комплекс. Для эффективные средства для вас могут быть бесполезными, а то и усилят потерю волос — потому что у каждого организма свои структурные и системные нарушения, а у каждой проблемы свои причинные факторы. Можно перебрать десяток средств из рекламы или советов из интернета, но волосы продолжат редеть. Поэтому не занимайтесь самолечением — обращайтесь к трихологу.
Миноксидил – популярный препарат, который привыкли назначать при выпадении волос. Однако, это не единственный эффективный и не самый безопасный способ борьбы с алопецией. Чем опасен миноксидил и чем его можно заменить? Расскажем в этой статье.
Что такое миноксидил?
Миноксидил – это сосудорасширяющий гипотензивный препарат, побочным действием которого является стимуляция роста волос. Причем изначально этот препарат был создан для лечения язвы желудка, для чего оказался бесполезным, но проявились его сосудорасширяющие свойства. Как следствие его начали использовать для понижения давления, в ходе чего обнаружился следующий побочный эффект – рост волос. При этом механизм, посредством которого миноксидил влияет на рост волос, до конца не известен и не изучен. Предположительно, эффект достигается за счет расширения кровеносных сосудов, что способствует увеличению доступа крови, кислорода и питательных веществ в волосяные луковицы. Получив питание и кислород, фолликулы начинают работать активнее, производя более крепкий и толстый волос.
Почему миноксидил так популярен?

Миноксидил стал уже традиционным средством, которое назначают во всем мире для лечения алопеции, особенно – андрогенетической (АГА). Назначают, несмотря на его многочисленные противопоказания и побочные эффекты, которые миноксидил имеет как любой лекарственный препарат. Дело в том, что долгое время не было альтернативы – миноксидил был практически единственным препаратом, который давал эффект. К нему привыкли и врачи, и пациенты. На сегодняшний день появились не менее эффективные и при этом безвредные средства, о чем говорят все продвинутые трихологи. Но сила привычки в совокупности с «миноксидиловым» бизнесом порой не дает обычным потребителям возможности узнать правду.
При этом сам факт того, что миноксидил назначают «всем подряд», вне зависимости от пола и причин выпадения, уже должно настораживать. Ведь не существует универсальной терапии, например, сердечно-сосудистых или бактериальных заболеваний – лечение всегда подбирается индивидуально и, как правило, является комплексным.
Противопоказания для использования миноксидила:
- Хронические заболевания кровеносной системы;
- Кожные заболевания в острой форме;
- Инфекционные заболевания;
- Опухоли (препарат не вызывает рост новообразований, но повышает риск их метастазирования);
- Открытые раны (порезы, ссадины), язвы, ожоги на коже головы;
- Беременность и период лактации;
- Возраст до 18 и старше 65 лет.
Чем опасен миноксидил?
Во-первых, побочными действиями:
- Головные боли;
- Головокружения;
- Учащенное сердцебиение, боли в сердце;
- Нежелательный рост волос на лице;
- Раздражение кожи головы, жжение, сухость, стянутость;
- При сухом типе кожи головы – возможны себорея и перхоть;
- Отеки рук и ног;
- Редко - аллергические реакции.
Также владельцем домашних животных важно знать, что миноксидил крайне токсичен для кошек и при контакте вызывает отравление вплоть до летального исхода.
Во-вторых, это привыкание и ярко выраженный синдром отмены.
Главная опасность миноксидила кроется в том, что со временем – через 2-3 года систематического применения – капилляры, которые исправно расширялись под действием миноксидила все эти годы, перестают расширяться и становятся больше не чувствительны к действию компонентов миноксидила. Луковицы, привыкшие за это время получать обильное питание, перестают его получать, и начинается интенсивное выпадение. По этой причине появляются все более высокие дозировки миноксидила: в 80-е это было 2%, в 90-е появился миноксидил 5%, сейчас доходит до 15%. Чем больше дозировка – тем больше побочных действий. К тому же в препараты с миноксидилом начинают добавлять различные сильнодействующие вещества, в том числе гормоны, чтобы как-то сохранить его эффект для тех, кто пользуется миноксидилом давно. Вы становитесь «заложником» миноксидила – вам приходится использовать его постоянно и постоянно увеличивать дозировку.
Миноксидил – это препарат, которым нужно пользоваться очень долго, либо, в случае ярко выраженной АГА у мужчин, – пожизненно. И если миноксидил вызывает у вас побочные эффекты, то это становится либо опасным, либо вовсе невозможным.
Как «слезть» с миноксидила?
Если вы используете миноксидил недавно и не каждый день (2-3 раза в неделю или хотя бы через день), то вам следует постепенно переходить на безопасную частоту применения – 1 раз в 7-10 дней.
Если же вы систематически применяете миноксидил уже более года, то процесс отвыкания займет не менее 2-3 месяцев. Трихологи рекомендуют следующую схему:
В течение первых 2-3 недель переходим с ежедневного применения миноксидиа на использование через день и наблюдаем. Если выпадение волос не увеличивается – то переходим к следующему этапу. Если же выпадение усиливается, добавляем другие средства: витаминные комплексы (внутрь), лосьоны и сыворотки без миноксидила (наружно);
Следующие 2-3 недели используем миноксидил с частотой 1-2 раза в неделю.
За следующие 2-3 недели наша задача перейти к графику применения 1 раз в 7-10 дней.
Сразу отметим, что очень часто «слезть» с миноксидила самостоятельно не получается, и лучше воспользоваться помощью специалиста.
Как распознать миноксидил?
Сегодня средства с миноксидилом выпускают различные производители под разными названиями. Поэтому будьте внимательны и читайте состав на этикетке – ищите действующее вещество «minoxidil». Такие средства разрешено продавать только в аптеках – вы не встретите их в косметических магазинах. Однако существует популярный аналог миноксидила – аминексил (облегченная версия миноксидила). Его разрешено включать в состав косметических средств и поэтому можно купить где угодно. Но по своим недостаткам он схож с миноксидилом, поэтому нужно внимательно изучать состав при покупке даже косметических средств против выпадения. Аминексил обозначается как «aminexil».
Эффективная и безопасная альтернатива
Миноксидил, помимо своих недостатков, помогает не всем. Поэтому, даже если вы решились на использование миноксидила, не стоит выбирать его как монотерапию. Лечение выпадения волос всегда должно быть комплексным, и если в нем и будет присутствовать миноксидил, используйте его не чаще 1 раза в 7-10 дней.
Терапия должна быть разнонаправленной. Она может включать в себя и прием витаминных комплексов, и косметологические процедуры, и использование наружных средств на основе витаминов, аминокислот, растительных экстрактов, пептидов.
Какой набор средств поможет именно вам? На этот вопрос ответит только грамотный врач-трихолог. Он же, при необходимости, может назначить вам консультации с другими специалистами, если, например, выпадение связано с нарушением кровообращения из-за шейного остеохондроза либо гормональным дисбалансом.
Также следует понимать, что миноксидил может повлиять только на одну причину выпадения волос – ухудшение местного кровообращения. При этом потеря объема может быть связана и с другими факторами:
- дефицитом питательных веществ;
- действием гормона дигидротестостерона (ДГТ), вызывающего дистрофию волосяных луковиц при АГА;
- низкими темпами либо отсутствием роста новых волос.
Современные средства борьбы с выпадением влияют сразу на все эти причины, помогая и улучшить местный кровоток, и напитать корни необходимыми веществами, и блокировать ДГТ, а также стимулировать рост новых волос с помощью безопасных факторов роста. К таким средствам относятся сыворотки на основе пептидов, витаминов и растительных экстрактов. При этом они не имеют побочных действий, противопоказаний, синдрома отмены и не вызывают привыкания. Сыворотки с пептидами являются достойной и безопасной альтернативой средствам с миноксидилом и его аналогами, поэтому сегодня уже нет необходимости мириться с недостатками миноксидила.
Должен ли я всегда проходить лечение в больнице?
Большинство лучевых терапий сегодня не требуют пребывания в стационарном отделении клиники. Пациент может ночевать дома и приходить в клинику амбулаторно, исключительно для проведения самого лечения. Исключением являются те виды лучевой терапии, которые требуют настолько масштабной подготовки, что идти домой просто не имеет смысла. То же касается и лечения, при котором необходимо хирургическое вмешательство, например, брахитерапия, при которой проводится облучение изнутри.
При некоторых сложных комбинированных химиолучевых терапиях также целесообразно оставаться в клинике.
Кроме того, возможны исключения при решении о возможном амбулаторном лечении, если общее состояние пациента не позволяет проводить лечение в амбулаторном режиме или если врачи считают, что регулярное наблюдение будет более безопасным для пациента.
Какую нагрузку я могу переносить во время лучевой терапии?
Изменяет ли лечение предельно допустимую нагрузку, зависит от вида лечения. Вероятность развития побочных действий при облучении головы или объемном облучении обширных опухолей более велика, чем при прицельном облучении маленькой опухоли. Важную роль играют основное заболевание и общее состояние. Если состояние пациентов в целом сильно ограничено вследствие основного заболевания, если у них наблюдаются симптомы, как, например, боли, или же они потеряли в весе, - то облучение представляет собой дополнительную нагрузку.
В конечном итоге и психическая ситуация оказывает свое влияние. Лечение на протяжении нескольких недель резко прерывает привычный ритм жизни, повторяется снова и снова, и уже само по себе утомительно и обременительно.
В целом, даже у пациентов с одним и тем же заболеванием медики наблюдают большие различия – некоторые не испытывают практически никаких проблем, другие отчетливо ощущают себя больными, их состояние ограничивают такие побочные эффекты, как усталость, головные боли или отсутствие аппетита, им необходимо больше покоя. Многие пациенты в целом чувствуют себя как минимум настолько хорошо, что в ходе амбулаторного лечения они ограничены при выполнении несложных дел только в умеренной степени, или же вовсе не ощущают никаких ограничений.
Разрешены ли более высокие физические нагрузки, например, занятия спортом или небольшие путешествия в перерывах между курсами лечения, должен решать лечащий врач. Тот, кто в период облучения хочет вернуться на свое рабочее место, также должен в обязательном порядке обсудить этот вопрос с врачами и кассой медицинского страхования.
На что мне следует обратить внимание в вопросе питания?
Влияние облучения или радионуклидной терапии на питание сложно описать в целом. Пациенты, которые получают высокие дозы облучения в области рта, гортани или горла, находятся абсолютно в другой ситуации, чем, например, пациенты с раком молочной железы, у которых пищеварительный тракт совершенно не попадает в лучевое поле и в случае с которыми лечение, в основном, проводится с целью для закрепления успеха операции.
Пациенты, у которых пищеварительный тракт не затрагивается в ходе лечения, обычно могут не опасаться возникновения каких – либо последствий со стороны питания и пищеварения.
Они могут питаться в обычном режиме, при этом, им необходимо обращать внимание на потребление достаточного количества калорий и на сбалансированное сочетание продуктов питания.
Как необходимо питаться при облучении головы или пищеварительного тракта?
Пациенты, у которых ротовая полость, гортань или пищеварительный тракт являются целью облучения, или же нельзя избежать их попутного облучения, нуждаются в наблюдении диетолога, в соответствии с рекомендациями Немецкого и Европейского общества диетологии (www.dgem.de). В их случае можно ожидать появления проблем при приеме пищи. Слизистая оболочка может быть повреждена, а это ведет к болям и риску развития инфекций. В самом неблагоприятном случае возможны также проблемы с глотанием и другие функциональные нарушения. Необходимо избежать недостаточного обеспечения энергией и питательными веществами, которые могут появиться из-за такого рода проблем, что при определенных обстоятельствах, может даже привести к прерыванию лечения, - таково мнение профессиональных сообществ.
В наблюдении и поддержке нуждаются особенно те пациенты, которые еще до начала облучения не могли нормально питаться, потеряли в весе и/или обнаруживали определенные дефициты. Вопрос о том, необходимо ли пациенту поддерживающее питание ("Питание для космонавтов") или введение питательного зонда, решается в зависимости от индивидуальной ситуации, лучше всего до начала лечения.
Пациенты, у которых развивается тошнота или рвота, ассоциирующаяся по времени с облучением, должны обязательно поговорить со своими врачами на тему медикаментов, которые подавляют тошноту.
Из страха перед побочными действиями многие пациенты обращаются к средствам, о которых говорят, что они якобы могут защитить от лучевого поражения и возникновения побочных эффектов. Что касается продуктов, о которых спрашивают пациенты в информационной службе по раковым заболеваниям, то здесь мы приведем так называемый "список самых популярных препаратов", включающий комплементарные и альтернативные методы, витамины, минеральные вещества и другие биологически активные добавки.
Однако, подавляющее большинство из этих предложений вовсе не являются лекарственными препаратами и они не играют никакой роли в лечении рака. В частности, в отношении некоторых витаминов ведутся дискуссии о том, не могут ли они даже оказать отрицательное влияние на действие облучения:
Предполагаемая защита от побочных эффектов, которую предлагают так называемые поглотители радикалов или антиоксиданты, такие как витамин А, С или Е, как минимум теоретически, могла бы нейтрализовать необходимый эффект ионизирующего излучения в опухолях. То есть, защищенной была бы не только здоровая ткань, но и раковые клетки.
Первые клинические испытания на пациентах с опухолями головы и шеи, по всей видимости, подтверждают это опасение.
Могу ли я предотвратить повреждение кожи и слизистой оболочки при помощи правильного ухода?
Облученная кожа требует тщательного ухода. Мытье в большинстве случаев не является табу, однако, оно должно осуществляться, по возможности, без использования мыла, геля для душа и т.д., - так рекомендует рабочая группа по вопросам побочных действий Немецкого общества радиационной онкологии. Использование духов или дезодорантов также является нецелесообразным. Что касается пудры, кремов или мазей, то в данном случае можно применять только то, что разрешил врач. Если специалист по лучевой терапии нанес на кожу маркировку, то ее нельзя стирать. Белье не должно давить или натирать, при вытирании полотенцем нельзя тереть кожу.
Первые симптомы реакции часто похожи на легкий солнечный ожог. Если же образуются более интенсивные покраснения или даже волдыри, то пациентам следует обратиться к врачу, даже если врачебный прием не был назначен. В долгосрочной перспективе облученная кожа может изменить пигментацию, то есть, стать либо немного темнее, либо светлее. Могут разрушаться потовые железы. Однако, на сегодняшний день тяжелые повреждения стали очень редкими.
Как должен выглядеть уход за зубами?
Для пациентов, которым должно проводиться облучение головы и/или шеи, уход за зубами представляет собой особую проблему. Слизистая оболочка относится к тканям, клетки которых очень быстро делятся, и она страдает от лечения больше, чем, например, кожа. Маленькие болезненные ранки являются достаточно частыми. Риск развития инфекций возрастает.
Если это вообще возможно, перед началом облучения необходимо проконсультироваться со стоматологом, возможно даже в стоматологической клинике, которая имеет опыт в подготовке пациентов к проведению лучевой терапии. Дефекты зубов, если они есть, следует устранить до начала лечения, однако, часто это невозможно осуществить вовремя по практическим причинам.
Во время облучения специалисты рекомендуют чистить зубы тщательно, но очень осторожно, чтобы уменьшить количество бактерий в полости рта, несмотря на возможно поврежденную слизистую оболочку. Чтобы защитить зубы многие радиологи совместно с лечащими стоматологами проводят профилактику фтором с применением гелей, которые используются как зубная паста или же в течение некоторого времени воздействуют непосредственно на зубы через каппу.
Будут ли у меня выпадать волосы?
Выпадение волос при облучении может возникнуть только в том случае, если покрытая волосами часть головы находится в лучевом поле, а доза излучения является относительно высокой. Это касается и волосяного покрова на теле, который попадает в лучевое поле. Таким образом, адъювантное облучение груди при раке молочной железы, например, не влияет на волосы головы, ресницы или брови. Только рост волос в подмышечной области с пораженной стороны, которая попадает в поле излучения, может стать более скудным. Тем не менее, если волосяные фолликулы действительно повреждены, то до того момента, пока снова не появится видимый рост волос, может пройти полгода и больше. Каким образом должен выглядеть уход за волосами в это время, необходимо обсудить с врачом. Важной является хорошая защита от солнечных лучей для кожи головы.
Некоторые пациенты после облучения головы вынуждены считаться с тем, что на протяжении некоторого времени рост волос непосредственно в месте попадания лучей будет скудным. При дозах выше 50 Грей специалисты в области лучевой терапии исходят из того, что не все волосяные луковицы смогут снова восстановиться. До настоящего времени не существует эффективных средств для борьбы или профилактики этой проблемы.
Буду ли я "радиоактивным"? Должен ли я держаться подальше от других людей?
Это необходимо уточнить
Спросите об этом Ваших врачей! Они объяснят Вам, будете ли Вы вообще контактировать с радиоактивными веществами. При обычном облучении этого не происходит. Если Вы все-таки будете контактировать с такими веществами, Вы и Ваша семья получите от врачей несколько рекомендаций по защите от излучения.
Этот вопрос беспокоит многих пациентов, а также их близких, прежде всего, если в семье есть маленькие дети или беременные.
При "нормальной" чрескожной лучевой терапии сам пациент все же не является радиоактивным! Лучи пронизывают его тело и там отдают свою энергию, которую поглощает опухоль. Радиоактивный материал не используется. Даже тесный физический контакт полностью безопасен для родственников и друзей.
При брахитерапии радиоактивный материал может оставаться в теле пациента в течение непродолжительного времени. Пока пациент "испускает лучи" он, как правило, остается в больнице. Когда врачи дают "зеленый свет" для выписки, опасности для семьи и посетителей больше нет.
Имеются ли отдаленные последствия, которые я должен принимать в расчет даже через несколько лет?
Лучевая терапия: у многих пациентов после облучения не остается никаких видимых изменений на коже или внутренних органах. Тем не менее, им необходимо знать, что облученная однажды ткань на длительное время остается более восприимчивой, даже если это не очень заметно в повседневной жизни. Однако, если учитывать повышенную чувствительность кожи при уходе за телом, при лечении возможных раздражений, возникших вследствие воздействия солнечных лучей, а также при механических нагрузках на ткань, то обычно мало что может случиться.
При проведении медицинских мероприятий в области бывшего поля облучения, при заборах крови, физиотерапии и т.д., ответственному специалисту необходимо указать на то, что ему следует соблюдать осторожность. В противном случае даже при незначительных повреждениях существует опасность, что при отсутствии профессиональной обработки процесс заживления будет протекать неправильно и образуется хроническая рана.
Поражение органов
Не только кожа, но и каждый орган, который получил слишком высокую дозу излучения, может реагировать на облучение изменением тканей.
Сюда относятся рубцовые изменения, при которых здоровая ткань замещается менее эластичной соединительной тканью (атрофия, склерозирование), а функция самой ткани или органа утрачивается.
Поражается также и кровоснабжение. Оно или является недостаточным, так как соединительная ткань хуже снабжается кровью через вены, или же образуются множественные маленькие и расширенные венки (телеангиэктазии). Железы и ткани слизистых оболочек после облучения становятся очень чувствительными и по причине рубцовой перестройки реагируют на мельчайшие изменения залипанием.
Какие органы поражаются?
Как правило, поражаются только те области, которые действительно находились в лучевом поле. Если орган поражается, то рубцовая перестройка, например, в слюнных железах, ротовой полости и других отделах пищеварительного тракта, во влагалище или в мочеполовом тракте, при определенных обстоятельствах фактически приводит к утрате функций или к образованию создающих препятствия сужений.
Головной мозг и нервы также могут поражаться высокими дозами излучения. Если матка, яичники, яички или предстательная железа находились в траектории лучей, то способность к зачатию детей может быть утрачена.
Возможно также повреждение сердца, например, у пациентов с раковыми заболеваниями, в случае с которыми при облучении грудной клетки не было возможности обойти сердце.
Из клинических и доклинических исследований радиологам известны специфические для конкретных тканей дозы облучения, при использовании которых можно ожидать появления подобных или других тяжелых повреждений. Поэтому они пытаются, насколько это возможно, избегать таких нагрузок. Новые техники прицельного облучения облегчили эту задачу.
Если нельзя добраться до опухоли, не облучая попутно чувствительный орган, то пациенты вместе со своими врачами, должны совместно обдумать соотношение пользы и риска.
Вторичные раковые заболевания
В самом неблагоприятном случае отсроченные последствия в здоровых клетках приводят также к возникновению спровоцированных облучением вторичных опухолей (вторичных карцином). Они объясняются стойкими изменениями генетического вещества. Здоровая клетка может устранить такие повреждения, но только до определенной степени. При определенных условиях они все-таки передаются дочерним клеткам. Возрастает риск, что при дальнейшем делении клеток появится еще больше повреждений и в итоге возникнет опухоль. В целом, риск после облучений является небольшим. Зачастую может пройти несколько десятков лет, прежде чем такая "ошибка" действительно возникнет. Однако, большинство всех облученных пациентов с раковыми заболеваниями заболевают уже во второй половине своей жизни. Это необходимо учитывать при сравнении возможных рисков и пользы от лечения.
Кроме того, нагрузка при новых методах облучения намного меньше, чем при тех методах, которые применялись еще пару десятилетий назад. Например, у молодых женщин, которые по причине лимфомы получили обширное облучение грудной клетки, то есть, так называемое облучение через магнитное поле вокруг оболочки, как правило, несколько повышен риск развития рака молочной железы. По этой причине в рамках лечения лимфом врачи пытаются применять обширные облучения как можно реже. Среди пациентов с раком предстательной железы, которые проходили лучевую терапию до конца 80-х годов с использованием обычных для того времени методов, риск развития рака кишечника выше в сравнении со здоровыми мужчинами. Актуальное исследование американских ученых показывает, что примерно с 1990 года риск значительно снизился – применение более новых и намного более целенаправленных техник облучения сегодня ведет к тому, что у большинства мужчин кишечник больше совсем не попадает в лучевое поле.
Фармакологическое действие
Бусерелин обладает антиандрогенным, противоопухолевым, антиэстрогенным и антигонадотропным действиями.
Фармакодинамика
Бусерелин является синтетическим аналогом эндогенного гонадотропин-рилизинг гормона (ГнРГ). Конкурентно связывается с рецепторами клеток передней доли гипофиза и вызывает кратковременное повышение уровня половых гормонов в плазме крови. Дальнейшее применение лечебных доз препарата (в среднем через 12–14 дней) приводит к полной блокаде гонадотропной функции гипофиза и снижает выделение лютеинизирующего (ЛГ) и фолликулостимулирующего гормона (ФСГ). В результате наблюдается подавление синтеза половых гормонов в яичнике и снижение концентрации эстрадиола (Е2) в плазме крови до постклимактерических значений.
Длительное ежедневное применение бусерелина при лечении рака предстательной железы приводит к снижению концентрации тестостерона до содержания, характерного для состояния после орхиэктомии, то есть к «химической кастрации». После отмены бусерелина содержание в крови тестостерона и эстрогенов постепенно восстанавливается.
Предоперационное лечение при эндометриозе уменьшает воспалительные явления, размер патологических очагов и их кровоснабжение. В результате послеоперационной терапии уменьшается частота рецидивов и выраженность спаечного процесса.
Фармакокинетика
Интраназальном применении
При интраназальном применении препарат полностью всасывается через слизистую оболочку носа. В незначительных количествах выделяется с грудным молоком.
Период полувыведения составляет около 3 часов.
Подкожное введение
После подкожного введения бусерелин полностью абсорбируется из желудочно-кишечного тракта, в плазме наблюдается через 1 час после введения. Кумулирует в печени, почках, а также в передней доле гипофиза. Метаболизируется тканевыми пептидазами. Выводится с мочой и с желчью в неизменённом виде и в виде метаболитов. Период полувыведения составляет около 80 минут. В незначительных количествах выделяется с грудным молоком.
В исследованиях in vitro с использованием бактериальных систем (тест Эймса с Salmonella typhimurium и Escherichia coli) и систем клеток млекопитающих (микроядерный тест на мышах) мутагенного действия не выявлено. В двухгодичных исследованиях на крысах при ежедневном подкожном введении в дозах 0,2–1,8 мкг/кг признаков канцерогенности не выявлено.
Подавление секреции тестостерона приводит к нарушению фертильности. Неизвестно, восстанавливается ли фертильность после отмены бусерелина (после отмены его аналогов она восстанавливается).
Показания
- Гормонозависимый рак предстательной железы;
- рак молочной железы;
- эндометриоз (пред- и послеоперационный периоды);
- миома матки;
- гиперпластические процессы эндометрия;
- лечение бесплодия (при проведении программы экстракорпорального оплодотворения — ЭКО).
Противопоказания
- Повышенная чувствительность к бусерелину;
- беременность;
- период лактации.
С осторожностью
- Обструкция мочевыводящих путей в анамнезе;
- метастазы в позвоночник — из-за риска сдавливания спинного мозга в результате обострения заболевания (рака предстательной железы) в начале лечения.
Беременность и грудное вскармливание
Применение при беременности
Адекватных и хорошо контролируемых исследований о возможности применения бусерелина у беременных женщин не проведено.
Противопоказано применение при беременности.
Применение в период грудного вскармливания
Специальных исследований о возможности применения бусерелина в период грудного вскармливания не проведено.
Бусерелин проникает в грудное молоко.
На время лечения следует прекратить грудное вскармливание.
Способ применения и дозы
Режим дозирования устанавливают индивидуально, в зависимости от показаний, лекарственной формы и схемы терапии.
При лечении эндометриоза, миомы матки, гиперпластических процессов эндометрия
Препарат вводят в носовые ходы после их очищения в дозе 900 мкг в сутки.
Суточную дозу препарата вводят равными порциями по одному впрыскиванию в каждый носовой ход 3 раза в день через равные промежутки времени (6–8 часов) утром, днём и вечером. Лечение препаратом Бусерелин следует начинать в первый или второй день менструального цикла, введение непрерывное на протяжении всего курса лечения.
Курс лечения 4–6 месяцев.
При лечении бесплодия методом экстракорпорального оплодотворения (ЭКО)
Бусерелин спрей вводится интраназально по одному впрыскиванию (150 мкг) в каждую ноздрю 3–4 раза в день через равные промежутки времени. Суточная доза 900–1 200 мкг. Бусерелин назначается в начале фолликулиновой (на 2-й день менструального цикла) или в середине лютеиновой фазы (21–24 дни) менструального цикла, предшествующего стимуляции. Через 14–17 дней при снижении эстрадиола в сыворотке крови пациенток не менее чем на 50 % от исходного уровня, отсутствии кист в яичниках, толщине эндометрия не более 5 мм, начинается стимуляция суперовуляции гонадотропными гормонами под ультразвуковым мониторингом и контролем уровня эстрадиола в сыворотке крови. При необходимости может проводиться коррекция дозы Бусерелина.
Побочные действия
Со стороны нервной системы и органов чувств
Головная боль (при интраназальном введении), лабильность настроения, нарушение сна, депрессия, симптомы раздражения глаз (при ношении контактных линз).
Со стороны органов желудочно-кишечного тракта
Изменение аппетита, тошнота, рвота.
Со стороны мочеполовой системы
Понижение либидо, импотенция, сухость влагалища, кисты яичника, боль внизу живота, менструальноподобное кровотечение.
Аллергические реакции
Крапивница, гиперемия кожи, ангионевротический отёк.
Прочие
Приливы, раздражение слизистой оболочки носа и носовое кровотечение (при интраназальном введении), повышенное потоотделение (при интраназальном введении), акне, сухость кожи и слизистых оболочек, деминерализация костей, гинекомастия, тромбоз, отёчность стоп и голеностопных суставов; симптомы, связанные с повышением уровня тестостерона в крови в начале терапии (боль в костях, ощущение онемения или покалывания в кистях рук или стопах, затруднённое мочеиспускание, слабость в ногах).
В зависимости от пола
У женщин
Головная боль, депрессия, потливость и изменение либидо, сухость слизистой оболочки влагалища, боли внизу живота, редко — менструальноподобное кровотечение (в течение первых недель лечения).
У мужчин, при лечении рака предстательной железы
В течение первых 2–3 недель после первой инъекции бусерелин может вызывать обострение и прогрессирование основного заболевания (связано со стимулированием синтеза гонадотропинов и, соответственно, тестостерона), гинекомастия, возможны «приливы», усиленное потоотделение и снижение потенции (редко требует смены терапии), преходящее повышение концентрации андрогенов в крови, задержка мочеиспускания, «почечные» отёки — отёки лица, век, ног; мышечная слабость в нижних конечностях. В начале лечения пациентов с раком предстательной железы может возникать временное усиление боли в костях; в этом случае следует проводить симптоматическую терапию. Отмечали отдельные случаи развития непроходимости мочеточников и сдавления спинного мозга.
Передозировка
В настоящее время о случаях передозировки препаратом Бусерелин не сообщалось.
Возможно усиление побочных эффектов.
Взаимодействие
Бусерелин при сочетании с препаратами, содержащими половые гормоны (например, в режиме индукции овуляции), может способствовать возникновению синдрома гиперстимуляции яичников.
Бусерелин может снижать эффективность гипогликемических средств.
Особые указания
Пациентки с какой-либо формой депрессии в период лечения бусерелином должны находиться под тщательным наблюдением врача.
Для индукции овуляции может назначаться только врачом, имеющим опыт в лечении бесплодия.
Применение бусерелина в комбинации с хирургическим лечением при эндометриозе уменьшает размеры патологических очагов и их кровоснабжение, воспалительные проявления и, следовательно, сокращает время операции, а послеоперационная терапия улучшает результаты, снижая частоту послеоперационных рецидивов и уменьшая образование спаек.
До начала лечения препаратом рекомендуется исключить беременность и прекратить приём гормональных контрацептивов, однако в течение первых двух месяцев применения препарата необходимо применять другие (негормональные) методы контрацепции.
В начальной стадии лечения препаратом возможно развитие кисты яичника.
Повторный курс лечения следует начинать только после тщательной оценки соотношения ожидаемой пользы и потенциального риска развития остеопороза.
При метастатическом раке простаты бусерелин (по 400 мкг 3 раза в сутки) по эффективности сопоставим с орхиэктомией; его комбинирование с ципротероном (по 50 мг в сутки в течение 2 недель или длительно) не улучшает результаты лечения.
При метастатическом раке простаты бусерелин уступает (или сопоставим по эффективности) в безрецидивной выживаемости применению комбинаций орхиэктомии и диэтилстилбэстрола (р не классифицировано FDA )
Подробнее по теме
Ознакомьтесь с дополнительной информацией о действующем веществе Бусерелин:
Читайте также:

