Кто переносит чуму вши или блохи
Опубликовано: 17.09.2024
Нашу планету населяет огромное количество насекомых. Большинство из них не представляют для человека никакой опасности, а некоторые даже приносят немалую пользу: опыляют растения, являющиеся источником пищи для людей и животных, участвуют в переработке отходов, уничтожают других насекомых - вредителей сельскохозяйственных посевов и прочее.
Отдельные виды насекомых могут причинять человеку болезненные укусы или переносить опасные инфекционные заболевания.
Такими насекомыми являются: комары, блохи, вши, клопы, мухи.
Существует два основных механизма передачи инфекций от насекомых к человеку – это контактный и трансмиссивный, т.е. при укусе.
При контактном механизме передачи - насекомые переносят на своем теле возбудителей опасных инфекционных и паразитарных заболеваний, садясь на продукты питания и предметы обихода заражают их. Контактным путем насекомые могут переносить возбудителей кишечных инфекций (брюшного тифа, холеры, дизентерии и др.), паразитарных заболеваний (яйца аскарид, власоглавов, цисты амеб и лямблий и т.д.).
При трансмиссивном механизме передачи инфекций- насекомые передают возбудителя во время укусов или при втирании его в укушенное место или царапину. Помимо инфекционных заболеваний укусы насекомых могут вызывать аллергические реакции. Опасных для здоровья человека насекомых необходимо знать!
Вши – это мелкие, кровососущие, бескрылые насекомые. Кровососами являются самки и самцы. На человеке паразитируют: головная вошь, платяная вошь и лобковая вошь. Головная вошь живет и размножается в волосах головы. Самка откладывает ежедневно яйца (гниды), которые приклеивает к волосу. Платяная вошь крупнее головной; обитает в складках одежды, белья. Самка прикрепляет яйца (гниды) к нитям ткани или иногда к волосам на теле человека. Лобковая вошь мельче других видов. Самка приклеивает яйца к волосам туловища, подмышечных впадин, иногда этих вшей обнаруживают на ресницах. При укусах вшей передается сыпной и возвратный тифы, волынская лихорадка.
Меры профилактики в борьбе с педикулезом заключаются в соблюдении правил личной гигиены. С этой целью рекомендуется: содержание в чистоте тела и волос; регулярная подстрижка волос; частая смена нательного белья; не использовать чужие расчески, заколки, шарфы, головные уборы и одежду; в местах большого скопления людей не ходить с распущенными волосами; проводить регулярные осмотры детей и других членов семьи на педикулез; при необходимости проводить профилактическую санитарную обработку – мытье головы и уничтожение вшей.
Блохи являются опасными кровососами человека. В организме блох длительное время сохраняются, не теряя заразности, бактерии туляремии, чумы, псевдотуберкулеза, бруцеллеза и др. Блохи кошек и собак служат промежуточными хозяевами гельминтов: цестод собак и крыс. Заражение человека происходит при кровососании, а также при контакте с испражнениями инфицированных блох. Наиболее распространенным местом обитания блох в городах являются подвальные помещения объектов всех категорий, но чаще многоквартирных жилых домов. Для недопущения проникновения блох в квартиру: необходимо на прогулках проводить обработку репеллентами домашних животных и места их обитания в жилье, проведение генеральных уборок, тщательной обработке подлежат ворсистые покрытия ковров.
Клопы являются гнездово-норовыми подстерегающими кровососами. На территории РФ зарегистрирован один вид – клоп постельный. Обычно постельные клопы ведут ночной образ жизни, но если длительно голодают, то могут нападать и днем. После укуса клопа возникает чувство жжения, зуда, в местах расчесов могут возникнуть гнойничковые заболевания, сильные аллергические проявления. При укусах клопов -передается чума, туляремия. Для профилактики данных кровососов необходимо надежно блокировать основные пути проникновения этих насекомых в квартиру: заделать отверстие за розеткой монтажной пеной, вместо стандартной решетки на вентиляционное отверстие поставить очень тонкую сетку; тщательно заделать все трещины и щели в полу, потолке и стенах; мебель и бытовая техника должна приобретаться только в специализированных магазинах, при посещении помещения, зараженного клопами, необходимо обработать одежду и обувь.
Комары рода Anopheles являются переносчиками возбудителей малярии. Заражение комаров происходит при контакте с кровью заболевшего малярией человека. Длительность сезона передачи малярии в средней полосе России составляет 3 мес. (начало июня - сентябрь).
Комары рода Culex являются переносчиками возбудителей ряда арбовирусных инфекций, переносят вирус лихорадки Западного Нила, вирус японского энцефалита, участвуют в переносе микрофилярий.
Комары рода Aedes переносят возбудителей туляремии, лихорадки Западного Нила, филярий, вирусов желтой лихорадки и лихорадки Денге.
Комары родов Coquillettidia - активные кровососы, нападают на людей (животных) на открытом воздухе, обычно вблизи мест выплода. Coquillettidia perturbans переносит вирус ЛЗН.
Среди мошек активно питаются кровью самки. Укусы мошек болезненны, вызывают аллергические реакции – зуд, жжение, отек.
Главный метод профилактики от комаров и мошек защита от источника инфекции. При прогулке на открытом воздухе следует применять инсектициды и репелленты длительного действия, отпугивающие опасных насекомых. Защитными средствами обрабатывают помещения, вешают сетки на оконные и дверные проемы.
Слепни являются назойливыми кровососущими насекомыми, которые активно нападают на животных и человека (сосут кровь только самки в течение 5-20 минут). Укусы слепней очень болезненны, а их слюна токсична. Слепни механически переносят возбудителей туляремии, сибирской язвы, филярий.
Защитой от укусов слепней, служат репелленты, одежда, которая максимально прикрывает все участки тела, также необходимо подальше держаться от мест, где пасется скот, не стоит также купаться в озере, где наблюдается большое количество слепней. Мухи, обитающие в населенных пунктах, являются механическими переносчиками бактерий кишечной группы. На поверхности тела мух возбудители кишечных инфекций (брюшного тифа, холеры, дизентерии), вирус полиомиелита, туляремийная палочка.
Мухи семейств оводов представлены пастбищными видами. Их личинки - облигатные паразиты, вызывающие миазы.
Профилактика, инфекций, переносимых мухами, заключается в том, чтобы защитить дверные и оконные проемы сетками, развешивать липкую ленту для уничтожения мух, соблюдать чистоту в помещении при приготовлении пищи и хранить продукты в недоступных для мух местах, закрывать мусорное ведро, чтобы не привлекать мух и своевременно удалять мусор из дома.
- 11485
- 5,1
- 2
- 5

Новость
Автор
Редактор
- «Био/мол/текст»-2015
- Здравоохранение
- Микробиология
- Эволюционная биология
Статья на конкурс «био/мол/текст»: На первый взгляд она — микроскопическая и безобидная бактерия, а на деле — беспощадная убийца, унесшая жизни почти трети европейского населения в 14 веке. Yersinia pestis, известная в народе под именем чумная палочка, является возбудителем опаснейшего заболевания — чумы. С древних времен вокруг Y. pestis возникали научные споры, которые продолжаются до сих пор. Самые яркие из них, а также факты из жизни одного из самых загадочных микроорганизмов освещены в этой статье.
Обратите внимание!
Эта работа заняла первое место в номинации «Лучшее новостное сообщение» конкурса «био/мол/текст»-2015.
Спонсором номинации «Лучшая статья о механизмах старения и долголетия» является фонд «Наука за продление жизни». Спонсором приза зрительских симпатий выступила фирма Helicon.
Спонсоры конкурса: Лаборатория биотехнологических исследований 3D Bioprinting Solutions и Студия научной графики, анимации и моделирования Visual Science.
Незнакомка в маске
Y. pestis долго скрывалась от человеческого глаза в силу множества обстоятельств. Сначала помехой был размер: до изобретения братьями Янсенами в 1590 году микроскопа* и дальнейшего его использования Гуком и Левенгуком (которому, кстати, и обязаны «выходом в свет» бактерии и простейшие) никто даже не задумывался о том, что кроме видимых глазу живых объектов существуют еще и крошечные организмы. Но даже с появлением оптики чумная палочка продолжала сохранять статус инкогнито, сбрасывая свою вину на бактерии родов Bacterium, Bacillus и Pasteurella. Тем временем Y. pestis свободно гуляла по миру и уносила человеческих жизней больше, чем война.
За всю историю известны три пандемии чумы. Первой из них была «Юстинианова чума» (названа в честь византийского правителя Юстиниана I), охватившая территорию всего цивилизованного мира того времени. Историки датируют ее 541-580 годами н.э., хотя вспышки неведомой болезни преследовали человечество еще на протяжении двух веков. По утверждению известного исследователя переносчиков инфекций, медицинского энтомолога Милана Даниэля, на пике заболеваемости в Константинополе (ныне — Стамбул, Турция) ежедневно погибало до десяти тысяч человек. На основе современных исследований ученые сделали вывод, что половина европейцев умерла задолго до того, как чума покинула поредевшее и измученное население.
Вторая пандемия, наиболее известная как «Черная смерть», начала свое наступление на Европу в 1346 году. Занесенная из Восточного Китая по Великому шелковому пути в Крым, инфекция быстро прокладывала себе дорогу на север, и в течение четырех лет сумела унести жизни более 25 миллионов человек, что на тот момент составляло третью часть всего европейского населения. Болезнь не сдавалась на протяжении четырех веков — то затаивалась, то вспыхивала (в основном в крупных городах), кочуя из страны в страну. В 1665-1666 годах каждый пятый житель Лондона погиб от бубонной чумы [3]; но, несмотря на плачевную ситуацию, медицина оставалась бессильной.
Лики чумы
В настоящее время основные формы чумы — бубонная, легочная и септическая. Изредка встречаются и другие разновидности: кожная, кишечная, фарингеальная и менингеальная. Бубонная чума обычно развивается после укуса блохи — переносчика Y. pestis или после работы с тушами зараженных животных и характеризуется воспалением лимфатических узлов с образованием их болезненных конгломератов — «бубонов», «шишек» разного размера. Если вовремя не заняться лечением, инфекция может генерализоваться: развиваются сепсис (вторичная септическая чума) или пневмония (вторичная легочная чума). В последнем случае мокрота служит инфицирующей субстанцией для других людей, у которых впоследствии развивается уже первичная легочная чума. Именно из-за способности передаваться от человека к человеку (воздушно-капельным путем) легочная форма болезни вызывает наибольшие опасения. Септическая и легочная формы иногда протекают молниеносно, и без неотложной антибиотикотерапии смерти не избежать.
Возможно, преобладание какой-либо из форм чумы (преимущественное поражение того или иного органа) во время разных эпидемий связано не только с механизмами передачи бактерий, но и со свойствами конкретного штамма-возбудителя.
Решающей стала третья пандемия, разгоревшаяся в Китае в 1855 году. На разгадку самой страшной тайны были брошены все научные силы, изрядно к тому времени поокрепшие. И наконец в 1894 году исследования французского бактериолога Александра Йерсéна (Alexandre Yersin) и японского врача Сибасабуро Китасато (Shibasaburō Kitasato), проводимые независимо друг от друга в Гонконге, принесли долгожданные результаты. Исследуя человеческий патологический материал и трупы грызунов, Китасато и Йерсен выделили и описали коккобациллы, предположительно вызывающие чуму. И если результаты Йерсена нареканий не вызвали, то японскому бактериологу изрядно подпортили репутацию (и вызвали бесконечные споры относительно приоритета в открытии чумной палочки) противоречия в описании возбудителя, судя по всему, объясняемые загрязнением образцов оппортунистами-пневмококками [4].
Жертва мутации
Довольно давно известно, что предком чумной палочки является Yersinia pseudotuberculosis — энтеропатоген, возбудитель псевдотуберкулеза. Предположительно, Y. pestis отделилась от предкового вида около двадцати тысяч лет назад. Причиной эволюции стало резкое изменение климата в позднем плейстоцене (четвертичный период кайнозойской эры): холод сменялся жарой, вызывая перестройку экосистем; как правило, такие «скачки» погоды стимулируют эволюцию видов [5]. Однако до последнего времени не были известны генетические изменения, критичные для трансформации патогена, вызывающего инфекционное заболевание кишечника, в опасный микроорганизм, способный поражать легкие и провоцировать молниеносный сепсис.
Эволюционная ветвь Y. pestis была изучена учеными из Северо-Западного университета США. В ходе исследования Виндем Латем (Wyndham Lathem) и Даниель Зимблер (Daniel Zimbler) установили, что приобретение единственного гена превратило ранние формы Y. pestis, уже несколько отличавшиеся генетически и фенотипически от Y. pseudotuberculosis, в успешного легочного патогена. Чтобы выявить механизм «переселения» чумной палочки из кишечника в легкие, авторы проводили эксперименты над древними штаммами бактерий и анализировали их поведение в организме мышей. В ходе сравнения штаммов — возбудителей легочной чумы с относительно безобидными предками было выявлено лишь одно, но очень существенное, различие: критичным стало приобретение гена поверхностного белка Pla (см. врезку) в составе плазмиды pPCP1. Для проверки гипотезы этот ген внедрили в ДНК эволюционно более ранних штаммов — и результаты подтвердили причастность протеазы Pla к эффективному поражению дыхательных путей.
Однако этого приобретения Y. pestis было недостаточно для того, чтобы научиться вызывать опаснейшую системную инфекцию (септическую форму чумы). Оказалось, что для подобного усовершенствования потребовалась всего одна (!) аминокислотная замена в белке Pla — I259T. Эта замена оптимизировала протеолитическую активность белка и существенно повысила инвазивный потенциал бактерий при развитии бубонной чумы. Таким образом, ученые полагают, что первым делом бактерия приобрела свойства легочного патогена, провокатора вспышек легочной чумы, а позже в результате дополнительной мутации появились еще более опасные штаммы, вызывающие пандемии легочно-септической и бубонно-септической чумы [6].
Тем не менее среди всех минусов Y. pestis ученые находят и плюсы ее контакта с людьми. В 2014 году в журнале PLoS ONE была опубликована статья Шэрон де Витте из Университета Южной Каролины, в которой говорилось, что люди, пережившие пандемию чумы, стали обладателями более крепкого здоровья. Ученые исследовали останки людей, живших до, во время и после чумы, обращая особое внимание на причины смерти и состояние их костей. Результаты показали, что пережившие эпидемию, а также их потомки, доживали в среднем до 75 лет и обладали завидным иммунитетом.
Немного о Pla

Рисунок 1. Механизм предотвращения апоптоза протеазой Pla Y. pestis. Слева — нормальная Fas-сигнализация при инактивации Pla, справа — подавление апоптоза «рабочей» протеазой. FasL — трансмембранный белок, локализованный на поверхности лимфоцитов; Fas — рецептор FasL; Pla — протеаза, встроенная во внешнюю мембрану бактериальной клетки. Рисунок из [7].
Почему же протеаза Pla относится к факторам вирулентности, то есть как именно она помогла чумной палочке, которая и так может похвастать богатым арсеналом приспособлений для процветания в млекопитающих и трансмиссии блохами? Одна из обязанностей Pla — активация плазминогена: образующийся при этом плазмин разрушает фибриновые сгустки, что важно, например, для распространения бактерии из бубонов по организму.
Недавно была установлена связь развития первичной легочной инфекции с механизмом, связанным с инактивацией апоптотической сигнальной молекулы под названием Fas-лиганд (FasL). Роль FasL в клетке определяется его способностью запускать процесс апоптоза. У этого белка, пронизывающего мембрану активированных цитотоксических Т-лимфоцитов и эпителиальных клеток дыхательных путей, есть внеклеточный домен, который связывается с рецептором FasR на поверхности других клеток (преимущественно лимфоцитов, а также гепатоцитов, раковых и некоторых других), что посредством активации протеаз caspase-8 и caspase-3/7 запускает апоптоз. Так поддерживается гомеостаз иммуноцитов, предотвращаются аутоиммунные процессы и уничтожаются клетки, экспрессирующие чужеродные антигены.
Протеаза Pla катализирует расщепление в нескольких местах «рабочего» домена FasL и тем самым инактивирует этот белок — причем как мембранную, так и растворимую его формы. Таким образом Pla предотвращает апоптоз и связанные с ним воспалительные реакции, необходимые для полноценного иммунного ответа, что способствует выживанию патогена в организме хозяина (рис. 1) [7].
Проводимые на мышах эксперименты показали следующее: бактерии с нормальной протеазой Pla способствовали снижению количества FasL, что приводило к быстрой колонизации легких, в то время как йерсинии с инактивированной Pla размножались медленнее. Описанный механизм подавления иммунного ответа, по мнению ученых, может использоваться и другими патогенами, в особенности вызывающими инфекции дыхательный путей. А это, в свою очередь, открывает новые перспективы в борьбе с такими заболеваниями: можно подумать, например, над разработкой ингибиторов Pla или введением дополнительных молекул FasL [7].
«Такси до дома»
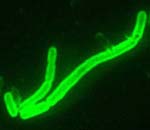
Основным переносчиком Y. pestis от грызунов к человеку является блоха (рис. 2), причем для насекомого это вынужденная «доставка пассажира», цена которой — жизнь «перевозчика».

Рисунок 2. Блоха цепляется за шерсть крысы. Фотография сделана с помощью электронного микроскопа, применено окрашивание. Рисунок с сайта science.nationalgeographic.com.
Блохи — прожорливые кровососы. Питание особи может длиться от одной минуты до нескольких часов; некоторые виды умудряются заполнить свои желудки до отказа — так, что даже не успевают переварить свой кровавый обед. Возможно, именно этот факт сыграл для насекомых злую шутку, но пришелся как нельзя более кстати Y. pestis.
Чумная палочка попадает в организм блохи во время ее питания и накапливается в зобу, где начинает интенсивно размножаться. При этом бактерии образуют своего рода биопленку — многослойное скопление клеток, погруженных в экзополисахаридный матрикс. Это явление даже получило название «чумной блок». Таким образом, при последующем питании блохи кровь не попадает в желудок — насекомое чувствует голод и чаще «выходит на охоту». Зараженные блохи живут недолго (оно и понятно — без еды далеко не убежишь), но за это время успевают заразить около 15 животных, в том числе и человека.
Происходит это следующим образом. Поскольку кровь не проходит дальше биопленки, она накапливается в пищеводе и зобу. Когда блоха кусает жертву, новой порции пищи просто некуда деваться, и часть предыдущей трапезы насекомого вместе с порцией бактерий Y. pestis попадает в ранку. Малютке нужен всего один час, чтобы «обойти» организм несчастного и вместе с кровотоком проникнуть в селезенку, печень и легкие. Инкубационный период (время от проникновения возбудителя в организм до первых клинических проявлений) длится от нескольких часов до 12 дней [8]. Схема передачи возбудителя* изображена на рисунке 3.

Рисунок 3. Схема передачи возбудителя чумы от грызунов человеку. Рисунок с сайта www.nkj.ru.
* — К сожалению, человек может посоревноваться с блохой в изощренности механизмов распространения инфекции. Последняя крупная эпидемия чумы разыгралась на Дальнем Востоке в 1910-1911 годах, однако локальные вспышки происходят до сих пор — чума не побеждена окончательно, другое дело, что антибиотики теперь доступны почти везде. Но как же ликвидировали вспышки до «эры антибиотиков»? Замечательную историю о борьбе с чумой в советском Гадруте (1930 год) рассказал гениальный вирусолог и врач Лев Зильбер в своих воспоминаниях «Операция „РУДА“» [9]. Это поистине медицинский (и даже немного шпионский — из-за особого взгляда «партии и правительства» на подобные события) детектив, одновременно захватывающий и трагичный, заставляющий задуматься о понятии «врач», особенностях эпохи и самоотверженной работе вопреки всему (дикости населения, дикости руководства страны и т.п.). Причину вспышки тогда всё же удалось установить. Но. какие уж там блохи! Очень рекомендуем почитать. — Ред.
«Верю, не верю»
Вокруг Y. pestis бродит множество слухов и мифов. Так, например, бактерию считали виновницей «Афинской чумы» — эпидемии, охватившей Древние Афины на втором году Пелопонесской войны. Наплыв беженцев в греческий город стал причиной перенаселения и скученности людей, что, несомненно, способствовало антисанитарии: следить за гигиеной было некогда, поскольку основные силы были направлены на достижение военного превосходства над врагами. В этих условиях зародилась эпидемия «чумы», воспринятая греками как божественная кара за родовое проклятие Алкмеонидов. Тем не менее современные исследования доказывают непричастность Y. pestis к эпидемии в Древней Греции. С помощью молекулярно-генетического анализа было установлено, что на зубах*, найденных в захоронениях жертв афинской эпидемии, нет ДНК чумной палочки, зато присутствует ДНК бактерии Salmonella typhi — возбудителя брюшного тифа [10].
Дальнейшие споры возникают вокруг «помощников» в распространении Y. pestis. Заболевание переносится блохами, а блохи — грызунами. Считалось, что европейские крысы (рис. 4), когда-то заразившись чумой, служили резервуаром инфекции на протяжении нескольких веков, однако сейчас этот факт оспаривается норвежскими учеными. Нильс Христиан Стенсет (Nils Christian Stenseth) из Университета Осло поясняет, что вспышки чумы должны быть связаны с погодными колебаниями: особенно теплые и влажные весенне-летние периоды характеризуются бурным развитием растений и изобилием пищи, количество грызунов в такие годы значительно возрастает, а значит, и чума распространяется быстрее. Изучение древних записей об изменении климата в Европе и Азии во время пандемий привело к заключению, что в Европе начало эпидемий действительно соответствовало благоприятным природным условиям, но только. в Азии и со стабильной отсрочкой примерно в 15 лет. Это позволило сделать вывод о том, то чумная палочка вовсе не таилась в европейских крысах на протяжении многих веков, а завозилась торговцами из Азии снова и снова. Правда, данная гипотеза еще требует строгих научных подтверждений — Стенсет планирует провести генетический анализ останков жертв европейских вспышек чумы и сопоставить геномы возбудителей [12].

Рисунок 4. Крысы (Rattus norvegicus) являются переносчиками блох, а следовательно, и чумной палочки. Рисунок из [12].
Чума – это высококонтагиозная бактериальная инфекция с множественными путями передачи и эпидемическим распространением, протекающая с лихорадочно-интоксикационным синдромом, поражением лимфоузлов, легких и кожи. Клиническому течению различных форм чумы свойственна высокая лихорадка, тяжелая интоксикация, возбуждение, мучительная жажда, рвота, регионарный лимфаденит, геморрагическая сыпь, ДВС-синдром, а также свои специфические симптомы (некротические язвы, чумные бубоны, ИТШ, кровохарканье). Диагностика чумы осуществляется лабораторными методами (бакпосев, ИФА, РНГА, ПЦР). Лечение проводится в условиях строгой изоляции: показаны тетрациклиновые антибиотики, дезинтоксикация, патогенетическая и симптоматическая терапия.
МКБ-10
- Причины чумы
- Характеристика возбудителя
- Пути заражения
- Классификация
- Симптомы чумы
- Кожная форма
- Бубонная форма
- Кожно-бубонная форма
- Первично-септическая форма
- Первично-лёгочная форма
- Кишечная форма
- Диагностика
- Лечение чумы
- Прогноз
- Профилактика
- Цены на лечение
Общие сведения
Чума представляет собой острое инфекционное заболевание, передающееся преимущественно по трансмиссивному механизму, проявляющееся воспалением лимфоузлов, легких, других органов, имеющим серозно-геморрагический характер, либо протекающее в септической форме. Чума относится к группе особо опасных инфекций.
Чума относится к группе особо опасных инфекций. В прошлом пандемии «черной смерти», как называли чуму, уносили миллионы человеческих жизней. В истории описаны три глобальных вспышки чумы: в VI в. в Восточной Римской империи («юстинианова чума»); в XIV в. в Крыму, Средиземноморье и Западной Европе; в к. XIX в. в Гонконге. В настоящее время благодаря разработке эффективных противоэпидемических мероприятий и противочумной вакцины регистрируются лишь спорадические случаи инфекции в природных очагах. В России к эндемичным по чуме районам относятся Прикаспийская низменность, Ставрополье, Восточный Урал, Алтай и Забайкалье.

Причины чумы
Характеристика возбудителя
Yersinia pestis представляет собой неподвижную факультативно-анаэробную грамотрицательную палочковидную бактерию из рода энтеробактерий. Чумная палочка может длительно сохранять жизнеспособность в отделяемом больных людей, трупах (в бубонном гное иерсинии живут до 20-30 дней, в трупах людей и павших животных – до 60 дней), переносит замораживание. К факторам внешней среды (солнечные лучи, атмосферный кислород, нагревание, изменение кислотности среды, дезинфекция) эта бактерия довольно чувствительна.
Пути заражения
Резервуар и источник чумы – дикие грызуны (сурки, полевки, песчанки, пищухи). В различных природных очагах резервуаром могут служить разные виды грызунов, в городских условиях – преимущественно крысы. Резистентные к человеческой чуме собаки могут служить источником возбудителя для блох. В редких случаях (при легочной форме чумы, либо при непосредственном соприкосновении с бубонным гноем) источником инфекции может стать человек, блохи также могут получать возбудителя от больных септической формой чумы. Нередко заражение происходит непосредственно от чумных трупов.
Чума передается при помощи разнообразных механизмов, ведущее место среди которых занимает трансмиссивный. Переносчиками возбудителя чумы являются блохи и клещи некоторых видов. Блохи заражают животных, которые переносят возбудителя с миграцией, распространяя также блох. Люди заражаются при втирании в кожу при расчесах экскрементов блох. Насекомые сохраняют заразность около 7 недель (имеются данные о контагиозности блох на протяжении года).
Заражение чумой также может происходить контактным путем (через поврежденные кожные покровы при взаимодействии с мертвым животными, разделке туш, заготовке шкур и др.), алиментарно (при употреблении мяса больных животных в пищу).
Люди обладают абсолютной естественной восприимчивостью к инфекции, заболевание развивается при заражении любым путем и в любом возрасте. Постинфекционный иммунитет относительный, от повторного заражения не защищает, однако повторные случаи чумы обычно протекают в более легкой форме.
Классификация
Чума классифицируется по клиническим формам в зависимости от преимущественной симптоматики. Различают локальные, генерализованные и внешнедиссеминированные формы:
- Локальная чума подразделяется на кожную, бубонную и кожно-бубонную.
- Генерализованная чума бывает первично- и вторично-септической.
- Внешнедиссеминированная форма подразделяется на первично- и вторично- легочную, а также – кишечную.
Симптомы чумы
Инкубационный период чумы в среднем занимает около 3-6 суток (максимально до 9 дней). При массовых эпидемиях или в случае генерализованных форм инкубационный период может укорачиваться до одного – двух дней. Начало заболевания острое, характеризуется быстрым развитием лихорадки, сопровождающейся потрясающим ознобом, выраженным интоксикационным синдромом.
Больные могут жаловаться на боль в мышцах, суставах, крестцовой области. Появляется рвота (часто – с кровью), жажда (мучительная). С первых же часов больные пребывают в возбужденном состоянии, могут отмечаться расстройства восприятия (бред, галлюцинации). Нарушается координация, теряется внятность речи. Заметно реже возникают вялость и апатия, больные ослабевают вплоть до невозможности подняться с постели.
Лицо больных одутловато, гиперемировано, склеры инъецированы. При тяжелом течении отмечаются геморрагические высыпания. Характерным признаком чумы является «меловой язык» - сухой, утолщенный, густо покрытый ярким белым налетом. Физикальное обследование показывает выраженную тахикардию, прогрессирующую артериальную гипотензию, одышку и олигурию (вплоть до анурии). В начальный период чумы эта симптоматическая картина отмечается при всех клинических формах чумы.
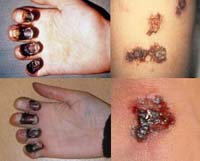
Кожная форма
Проявляется в виде карбункула в области внедрения возбудителя. Карбункул прогрессирует, проходя последовательно следующие стадии: сначала на гиперемированной, отечной коже образуется пустула (выражено болезненная, наполнена геморрагическим содержимым), которая после вскрытия оставляет язву с приподнятыми краями и желтоватым дном. Язва склонна увеличиваться. Вскоре в ее центра образуется некротический черный струп, быстро заполняющий все дно язвы. После отторжения струпа карбункул заживает, оставляя грубый рубец.
Бубонная форма
Является наиболее распространенной формой чумы. Бубонами называют специфически измененные лимфатические узлы. Таким образом, при этой форме инфекции преимущественным клиническим проявлением выступает регионарный в отношении области внедрения возбудителя гнойный лимфаденит. Бубоны, как правило, единичны, в некоторых случаях могут быть множественными. Первоначально в области лимфоузла отмечается болезненность, спустя 1-2 дня при пальпации обнаруживаются увеличенные болезненные лимфатические узлы, сначала плотные, при прогрессировании процесса размягчающиеся до тестообразной консистенции, сливаясь в единый спаянный с окружающими тканями конгломерат. Дальнейшее течение бубона может вести как к его самостоятельному рассасыванию, так и к формированию язвы, области склерозирования или некроза. Разгар заболевания продолжается с течение недели, затем наступает период реконвалесценции, и клиническая симптоматика постепенно стихает.
Кожно-бубонная форма
Характеризуется сочетанием кожных проявлений с лимфаденопатией. Локальные формы чумы могут прогрессировать во вторично-септическую и вторично-легочную форму. Клиническое течение этих форм не отличается от их первичных аналогов.
Первично-септическая форма
Развивается молниеносно, после укороченной инкубации (1-2 дня), характеризуется быстрым нарастанием тяжелой интоксикации, выраженным геморрагическим синдромом (многочисленными геморрагиями в кожных покровах, слизистых оболочках, конъюнктиве, кишечными и почечными кровотечениями), скорым развитием инфекционно-токсического шока. Септическая форма чумы без должной своевременной медицинской помощи заканчивается смертью.
Первично-лёгочная форма
Возникает в случае аэрогенного пути заражения, инкубационный период при этом также сокращается, может составлять несколько часов или продолжаться о двух дней. Начало острое, характерное для всех форм чумы – нарастающая интоксикация, лихорадка. Легочная симптоматика проявляется ко второму – третьему дню заболевания: отмечается сильный изнуряющий кашель, сначала с прозрачной стекловидной, позднее - с пенистой кровянистой мокротой, имеет место боль в груди, затруднение дыхания. Прогрессирующая интоксикация способствует развитию острой сердечно-сосудистой недостаточности. Исходом этого состояния может стать сопор и последующая кома.
Кишечная форма
Характеризуется интенсивными резкими болями в животе при тяжелой общей интоксикации и лихорадке, вскоре присоединяется частая рвота, диарея. Стул обильный, с примесями слизи и крови. Нередко – тенезмы (мучительные позывы к дефекации). Учитывая широкое распространение других кишечных инфекций, в настоящее время так и не решен вопрос: является ли кишечная чума самостоятельной формой заболевания, развившейся в результате попадания микроорганизмов в кишечник, или она связана с активизацией кишечной флоры.
Диагностика
Ввиду особой опасности инфекции и крайне высокой восприимчивости к микроорганизму, выделение возбудителя производится в условиях специально оборудованных лабораторий. Забор материала производят из бубонов, карбункулов, язв, мокроты и слизи из ротоглотки. Возможно выделение возбудителя из крови. Специфическую бактериологическую диагностику производят для подтверждения клинического диагноза, либо, при продолжительной интенсивной лихорадке у больных, в эпидемиологическом очаге.
Серологическая диагностика чумы может производиться с помощью РНГА, ИФА, РНАТ, РНАГ и РТПГА. Возможно выделение ДНК чумной палочки с помощью ПЦР. Неспецифические методы диагностики - анализ крови, мочи (отмечается картина острого бактериального поражения), при легочной форме - рентгенография легких (отмечаются признаки пневмонии).
Лечение чумы
Лечение производится в специализированных инфекционных отделениях стационара, в условиях строгой изоляции. Этиотропная терапия проводится антибактериальными средствами в соответствии с клинической формой заболевания. Продолжительность курса занимает 7-10 дней.
- Специфическая терапия. При кожной форме назначают ко-тримоксазол, при бубонной – внутривенно хлорамфеникол со стрептомицином. Можно также применять антибиотики тетрациклинового ряда. Тетрациклином или доксициклином дополняется комплекс хлорамфеникола со стрептомицином при чумной пневмонии и сепсисе.
- Неспецифическая терапия. Включает комплекс дезинтоксикационных мероприятий (внутривенная инфузия солевых р-ров, декстрана, альбумина, плазмы) в сочетании с форсированием диуреза, средства, способствующие улучшению микроциркуляции (пентоксифиллин). При необходимости назначаются сердечно-сосудистые, бронхолитические средства, жаропонижающие препараты.
Прогноз
В настоящее время в условиях современных стационаров при применении антибактериальных средств смертность от чумы довольно низка – не боле 5-10%. Ранняя медицинская помощь, предотвращение генерализации способствуют выздоровлению без выраженных последствий. В редких случаях развивается скоротечный чумной сепсис (молниеносная форма чумы), плохо поддающийся диагностированию и терапии, нередко заканчивающийся скорым летальным исходом.
Профилактика
В настоящее время в развитых странах инфекция практически отсутствует, поэтому основные профилактические мероприятия направлены на исключение завоза возбудителя из эпидемиологически опасных регионов и санацию природных очагов. Специфическая профилактика заключается в вакцинации живой чумной вакциной, производится населению в районах с неблагоприятной эпидемиологической обстановкой (распространенность чумы среди грызунов, случаи заражения домашних животных) и лицам, отправляющимся в регионы с повышенной опасностью заражения.
Выявления больного чумой является показанием к принятию срочных мер по его изолированию. При вынужденных контактах с больными используют средства индивидуальной профилактики – противочумные костюмы. Контактные лица наблюдаются в течение 6 дней, в случае контакта с больным легочной формой чумы производится профилактическая антибиотикотерапия. Выписка больных из стационара производится не ранее 4 недель после клинического выздоровления и отрицательных тестов на бактериовыделительство (при легочной форме – после 6 недель).
Трансмиссивные инфекции – это группа инфекционных заболеваний, переносчиками которых являются кровососущие насекомые. Инфицирование человека происходит при укусе или присасывании насекомого. Интересен тот факт, что насекомые являются лишь резервуаром- переносчиком бактериальных или вирусных возбудителей, но сами при этом не болеют.
Наиболее распространенными переносчиками являются комары –переносят возбудителей лихорадки Денге, Зика, Западного Нила, малярию. Клещи переносят возбудителей болезни Лайма (клещевого боррелиоза), клещевого энцефалита, крымской геморрагической лихорадки и туляремии. Блохи переносят возбудителей риккетсиоза и чумы, вши-переносчиков тифа.
Трансмиссивные инфекции широко распространены на земном шаре. Если в случае малярии, лихорадки Денге, Зика основной территорией обитания комаров-переносчиков являются южные тропические страны. То для болезни Лайма и клещевого энцефалита ареал обитания клещей-переносчиков возбудителей располагается от берегов Балтики до Дальнего Востока. Для клещевых инфекций на территории России характерна четкая весенне-летняя сезонность, которая обусловлена периодом активности клещей в теплый период.
Лихорадка Денге, заболевание широко распространенное на территории Юго-восточной Азии, странах Карибского бассейна и латинской Америки и других странах тропического климата. Клинические проявления заболевания могут напоминать грипп: резкое повышение температуры, выраженная головная боль и боль в глазных яблоках, мышечные и суставные боли. Заболевание начинается после непродолжительного инкубационного периода, длительность которого составляет от 4 до 10 дней после укуса инфицированного комара. При тяжелом течении заболевания присоединяется геморрагический синдром (кровоточивость) и даже возможен летальный исход. Поэтому, если после посещения тропических стран у вас резко повысилась температура- обязательно проконсультируйтесь с врачом и сообщите о поездке. Возможно, причиной недомогания является отнюдь не «простуда» или акклиматизация. Поставить правильный диагноз возможно только после лабораторного обследования.
Лихорадка Зика широко распространена на территориях стран Юго-Восточной Азии, Тихоокеанского региона, так же вспышки зарегистрированы на территории стран Африки, Северной и Южной Америки. Особенностью этого заболевания является то, что возможно заражение женщины после полового акта с инфицированным мужчиной, поскольку вирус сохраняется в семенной жидкости еще не менее 14 дней после клинического выздоровления. Но особую опасность представляет это заболевание для беременных женщин. Перенесенная во время беременности Лихорадка Зика может привести к рождению детей с неврологическими отклонениями, умственной отсталостью, измененным размером черепа.
Симптомы заболевания достаточно разнообразны, и на «глазок» поставить диагноз невозможно: умеренное повышение температуры тела, головная боль, недомогание, боли в мышцах и суставах, сыпь в первые дни заболевания, конъюнктивит. Но особую опасность это заболевание для беременных женщин в связи с риском формирования врожденных пороков развития у плода.
Несмотря на наличие специфической профилактики малярия продолжает оставаться одной из важных проблем. По данным ВОЗ каждый год регистрируют более 200 миллионов случаев этого заболевания. Кроме того, в настоящее время все чаще регистрируют отсутствие чувствительности возбудителей к препаратам, используемых для лечения.
Основные территории распространения малярии это Африка, Юго-Восточная Азия, Восточное Средиземноморье, Америка. Но и на территории России ежегодно регистрируют случаи этого заболевания. Основными клиническими проявлениями малярии является сильный озноб, который сменяется жаром с резким повышением температуры до 40С, в дальнейшем, спустя 1- 2 часа, на фоне обильного потоотделения температура нормализуется. Тяжесть и боли в правом и левом подреберье обусловлены увеличением печени и селезенки, так же для малярии характерно развитие анемии. К сожалению, без лабораторной диагностики поставить диагноз невозможно. Окончательным подтверждением диагноза является выявление возбудителей при микроскопическом исследовании крови. Общий анализ крови позволяет оценить тяжесть анемического синдрома, обнаружить изменение формы и размеры эритроцитов.
Лихорадка Западного Нила инфекция распространена в странах Африки, Южной Азии и других странах тропического климата. Так же крупные вспышки заболеваний были зарегистрированы на территориях миграционного пути птиц: в Израиле, США, Греции, России. Единственными хозяевами вируса являются птицы. Комары инфицируются при укусах зараженных птиц, вирус попадает в слюнные железы комара. При укусе со слюной комара происходит передача возбудителя человеку. Инкубационный период заболевания может колебаться от 3 до 14 дней. У большей части людей заболевание может проходить с незначительными симптомами, либо вообще бессимптомно. Но в 20% случаев отмечают повышение температуры, головную боль, увеличение лимфатических узлов, общее недомогание и тошноту, реже пациенты обрарщают внимание на сыпь. В тяжелой форме лихорадки Западного Нила происходит поражение нервной системы (энцефалит или менингит), сознание нарушается, возможно развитие параличей.
Иксодовые клещи - основные переносчики клещевого энцефалита, клещевого боррелиоза (болезни Лайма), гранулоцитарного анаплазмоза и моноцитарного эрлихиоза.
Вирусный клещевой энцефалит может проходить в разнообразных клинических формах: от легкого течения без выраженных специфических симптомов, до тяжелых паралитических форм, после которых пожизненно остаются остаточные явления. Очаги клещевого энцефалита находятся практически на всей территории Европы, но большая часть находится на территории России.
Болезнь Лайма (иксодовый клещевой борреллиоз) – самое распространенное заболевание, переносимое иксодовыми клещами. Наиболее распространенная форма болезни Лайма- эритемная. Для эритемной формы характерно появления красного кольца (кольцевидная эритема) вокруг места присасывания клеща. Кроме эритемы заболевание характеризуется наличием неспецифических проявлений: боли в мышцах, повышение температуры, слабость. В случае, если проведения лечения не было заболевание переходит во вторичную форму с поражением нервной системы, опорно-двигательного аппарата, сердечно-сосудистой системы. У части пациентов заболевание проходит без появления эритемы, так называемая безэритемная форма.
Для диагностики инфекций передаваемых клещами можно исследовать снятого с человека клеща на наличие в нем генетического материала возбудителей. В случае если нет возможности исследовать клеща, рекомендуется провести исследование крови пациента на обнаружение специфических антител.
При подозрении на клещевые инфекции исследование крови пациента необходимо проводить дважды: в первые дни после атаки клеща и через 10-14 дней (метод парных сывороток). Необходимо помнить, что отрицательный результат серологических тестов на ранних стадиях заболевания не означает отсутствие инфекции, т.к. существует «серонегативное окно» – период между контактом с возбудителем и появлением в крови специфических антител.

Человеческая вошь Pediculus humanus
Основными переносчиками чумной палочки во время пандемии чумы в Европе в XIV-XIX веках были человеческие вши и блохи, а не паразиты грызунов. В этом исследователей убедили модели распространения инфекции во время девяти известных вспышек чумы, которые случились с 1348 по 1813 год в разных областях Европы. Выводы ученых, опубликованные в Proceedings of the National Academy of Sciences, объясняют отличительный характер эпидемий прединдустриальной Европы от более поздних вспышек.
Чума — инфекционное заболевание, которое вызывается бактерией Yersinia pestis и обычно встречается в двух формах. Легочная чума может развиться как осложнение бубонной и передается воздушно-капельным путем, а бубонная чума передается с укусами инфицированных бактериями эктопаразитов, таких как блохи. Из места укуса бактерии распространяются в лимфоузлы, вызывая характерное их распухание. Несмотря на то, что больные легочной формой чумы на первый взгляд кажутся более заразными, очаги этой разновидности болезни обычно маленькие из-за того, что больные слишком быстро умирают. Причиной масштабной пандемии в Европе, которая началась с «Черной Смерти» в 1348-1353 годах и закончилась только к концу XVIII века, стала преимущественно бубонная чума.
Принято считать, что основными разносчиками чумы являются блохи, паразитирующие на грызунах, в частности, крысах. Однако в новой работе исследователи полагают, что виной быстрого распространения инфекции во время вспышек в Европе стали не они. К примеру, в защиту крыс говорит отсутствие данных о сопровождающих человеческие эпидемии массовых вымираниях грызунов, которые тоже болеют чумой. Весьма вероятно, что основными переносчиками возбудителя на самом деле были человеческие блохи Pulex irritans и платяные вши Pediculus humanus.
Чтобы подтвердить эту гипотезу, исследователи из университета Осло (Норвегия) построили математические модели распространения инфекции тремя способами: воздушным путем, как при легочной чуме, вместе с крысами и их паразитами, либо вместе с человеческими паразитами. Затем ученые применили эти модели к реальным данным по смертности населения и продолжительности эпидемии во время девяти известных вспышек чумы в Европе: в Живри (Франция) в 1348 году, во Флоренции в 1400 году, в Барселоне в 1490 году, в Лондоне в 1563-64 годах, в Име (Англия) в 1666 году, в Гданьске в 1709 году, в Стокгольме в 1710-11 годах, в Москве в 1771 году и на Мальте в 1813 году.
График смертности во время эпидемии всегда имеет выраженный пик, но в зависимости от модели распространения, имеет разную форму. К примеру, в «крысиной» модели смертность поначалу нарастает медленно, зато пик более выраженный и высокий. По сравнению с двумя остальными, модели распространения бактерий вшами соответствует «средний» уровень смертности на пике эпидемии.
Оказалось, что в семи случаях из девяти реальным данным лучше всего соответствовала модель распространения инфекции человеческими паразитами. Данные для Москвы и Мальты неожиданно выпали из анализа, так как в обоих случаях на реальных кривых смертности оказалось по два пика. Исследователи также обратили внимание, что в английской деревне Им, возможно, также была эпидемия легочной чумы, на что косвенно указывают и литературные источники.
Распространение болезней, передаваемых эктопаразитами человека, происходит в условиях антисанитарии и пренебрежения личной гигиеной, которые были характерны для прединдустриальной Европы. Тем не менее, последующие эпидемии, в частности, Третью Пандемию, которая началась в Китае и распространилась по Азии и всему остальному миру, исследователи связывают с крысами. Дикие грызуны до сих пор остаются естественным резервуаром чумы в Азии, Африке и Америке, из-за которого происходят периодические вспышки болезни и в наше время, такие как эпидемия 2017 года на Мадагаскаре.
А о том, как в средневековой Европе боролись с чумой, можно прочитать в нашем материале.
Читайте также:

