Из за гайморита могут ли выпадать волосы
Опубликовано: 17.09.2024

Самыми распространенными последствиями перенесенных (и недолеченных!) простудных заболеваний являются синуситы. В отличие от обычного ринита (насморка), при котором воспаляется слизистая полость носа, при синуситах воспаление затрагивает околоносовые пазухи.
Одними из таких пазух являются лобные, которые расположены слева и справа от центра лобной кости над глазами. Воспаление слизистых оболочек лобных пазух – это фронтит (от frontalis — «лобный») или лобный (фронтальный) синусит. Часто его называют «лобный гайморит», однако точное название данного заболевания – именно «лобный синусит» или «фронтит».
За последние годы возросло количество случаев лобного синусита, при этом больше всего отмечен прирост заболеваемости хронической формой. Эта патология, в основном, встречается в детском возрасте. Среди взрослых заболеванию более подвержены мужчины.
Воспаление лобной пазухи
Причинами воспаления могут выступать вирусы (риновирус, аденовирус, коронавирус), бактерии (стафилококк, стрептококк, гемофильная палочка) или грибки, которые проникают из носовой полости.
Перенесенный ринит, инфекция из носоглотки, воспалительный процесс в других пазухах носа (например, в гайморовых), озена, сезонная аллергия, снижение иммунитета при переохлаждении или стрессе, травмы носа, искривление носовой перегородки, попадание инородного тела, полипы, кисты в носовой полости - все это может стать причиной возникновения фронтита.
Лобный синусит возникает и при наличии определенных факторов, связанных с условиями жизни и деятельности человека. Так, загрязненная атмосфера, особенно в зоне промышленных предприятий, пыльные и загазованные помещения, вредные производства или профессиональные травмы (например, баротравмы дайверов, подводников, пилотов) приводят к сбоям в работе иммунной системы организма и, как результат, – к фронтиту.
К развитию лобного синусита может привести переохлаждение головы в осенне-зимний период при нежелании носить головной убор, неумение правильно сморкаться или даже общее истощение организма.
Развитие фронтального синусита характеризуется скоплением гноя в пазухах, а это, в свою очередь, чревато тяжелыми осложнениями.
Разновидности фронтита
Типы фронтита различаются в зависимости от путей проникновения инфекции, типа и время развития патологии.
- Острый фронтит. Характеризуется внезапным возникновением воспалительного процесса, развитие - стремительное, окончание заболевания – полное.
- Хронический фронтит. Возникает как следствие плохо вылеченной острой формы заболевания; при нем длительные периоды обострения сменяются короткими паузами ослабления симптомов.
- Аллергический фронтит. Немедленная реакция на аллергены: частое чихание, зуд носа и глаз, повышения температуры может не быть или она невысокая;
- Вирусный фронтит. При воздействии вируса начинается быстрый подъем температуры, жалобы на боль в горле, чихание, появляется жидкая полупрозрачная слизь.
- Бактериальный фронтит. При бактериальной атаке температура поднимается, но медленно; больной не чихает, а слизь формируется густая, с характерным оттенком.
- Катаральный фронтит. Заявляет о себе тяжестью в лобной области, заложенностью носа; может не давать осложнений, а может перейти в более острую стадию.
- Гнойный фронтит. Образование и скопление гнойного содержимого в лобных пазухах пагубно влияет на состояние больного; возможна даже потеря сознания.
- Пневмосинус. Особая форма фронтита, которая характеризуется растяжением лобной пазухи; при этом воздух в пазуху поступает, но выхода для него нет. В этом случае воспаления может не быть, а боль в лобной части будет ощущаться.
Независимо от типа фронтита, он может затрагивать или одну пазуху (правую или левую) или быть двусторонним, когда в воспалительный процесс вовлечены обе пазухи.
Симптомы фронтита
Лобный синусит – заболевание серьезное. О развитии патологии сигнализируют его характерные симптомы:
- головная боль. Она может быть разлитой или локализоваться в определенном месте (лобная часть, возле бровей);
- повышение температуры (до 40°С) с появлением лихорадки у детей и озноба у взрослых;
- заложенность носа, затрудненное дыхание, снижение или отсутствие обоняния (гипосмия /аносмия);
- проблемы со зрением, слезотечение, развивающаяся светобоязнь;
- скопление слизи в носовых ходах, затрудненность ее удаления;
- покраснение и отечность кожи над переносицей и веками;
- появление зубной боли и боли в ушах;
- общая слабость и головокружение.
Своевременное обращение к отоларингологу поможет поставить правильный диагноз и отличить:
Симптомы острого фронтита
- при наклонах головы вниз появляется интенсивная головная боль;
- выделение из носовых ходов слизи, окрашенной в желтый или зеленый цвет;
- появление отеков вокруг глаз;
- сильная головная боль может отдавать в уши и виски;
Симптомы хронического фронтита
- течение болезни проходит приступообразно: ремиссии сменяются обострением заболевания;
- при обострениях появляются симптомы острого фронтита; при ремиссии сохраняются давление и тяжесть в лобной части головы, которая усиливается при наклонах и нагрузках;
- в висках появляется пульсирующая боль; беспокоит постоянная ноющая головная боль;
- присутствуют выделения из носа, часто они имеют примеси гноя и крови; но чувства полной заложенности нет;
- сохраняются отеки, давление в глазах;
- по утрам из-за стекания гнойной слизи по задней стенке глотки могут появляться отхаркивание мокроты и тошнота;
- утомляемость повышена.
Одним из главных показателей развития патологического процесса при фронтите является температура. При острой форме, которая при надлежащем лечении длится 3 недели, гипертермия может достигать 38°С - 40°С. При хронической форме температура может быть незначительной или отсутствовать вообще. Но отсутствие температуры при лобном синусите не свидетельствует о выздоровлении, потому что сохраняются характерные боли.
Главные признаки заболевания лобным синуситом – это постоянные ноющие головные боли. Они носят характер распирания, сжимания, пульсации, усиливаясь при наклонах головы вперед или выполнении физических нагрузок. Болезненность может появиться из-за вибрации при поездках в транспорте.
При переохлаждении или последствиях ОРВИ в лобных синусах увеличивается давление, боли нарастают. Бессонница и умственное напряжение, переутомление и прием кофе или алкоголя могут усилить головные боли даже без обострения заболевания. Боль становится невыносимой, неврологической.
Самая интенсивная точка боли в области лба отмечается над переносицей (выше на 2 см). Если воспалена одна из пазух, боль сильнее локализуется с одной стороны. При постукивании по лбу появляется ноющая боль. При наличии воспаления при надавливании на надбровные ткани боль будет держаться долго.
Обострения фронтита
Если терапевтические действия были начаты не вовремя, симптомы заболевания усиливаются, интоксикация организма увеличивается. Гипертермия, чувство разбитости, общее плохое самочувствие может соседствовать с головокружениями и вегетативными нарушениями.
Возникает вторичное воспаление слезного мешка (дакриоцистит). В лобных пазухах могут появиться полипы, свищи, опухолевидные образования (холестеатомы) и слизистые кисты (мукоцеле).
Все это способствует появлению язв на стенках пазух, а инфекция может проникнуть в надкостницу и кость.
Фронтит: осложнения и последствия
Хроническая стадия фронтита опасна своими осложнениями. Перенесенная ОРВИ или простая простуда часто вызывает обострение болезни, которое длится около трех недель.
При переходе фронтита в хроническую стадию возникает опасность проникновения гнойного содержимого пазух через задние стенки внутрь черепа. Последствием этого может стать тяжелейший гнойный менингит или абсцесс.
Если гнойная инфекция проникнет через тонкую нижнюю стенку пазухи, то серьезно пострадают глазницы.
Эти осложнения очень опасны, так как могут привести к летальному исходу.
Последствия недолеченного фронтита сказываются на других органах и приводят к воспалительным процессам в миндалинах, костной ткани и тканях сердечной мышцы, конъюнктивиту и повреждению зрительного нерва, отиту или пневмонии.
Диагностика
Правильный диагноз может поставить только врач – отоларинголог. Осмотр пациента при помощи специального инструментария (риноскопия и эндоскопия), проведение УЗИ, рентгена и термографии позволяют определить состояние слизистой, объемы и строение лобных пазух, а также место возникновения инфекции.
Анализ крови, бактериологические и цитологическое исследования дополнят клиническую картину и помогут наметить направление лечения пациента.
Могут также понадобиться пробы на аллергены. В сложных случаях необходимыми являются консультации офтальмолога и невролога.
Методы лечения
Если нет показаний для хирургического вмешательства, лечение фронтита проводится консервативно.
После диагностирования выбираются проверенные терапевтические методы:
- прием антибиотиков;
- борьба с отеками;
- применение антигистаминных препаратов, капель и спреев от насморка;
- промывания и орошение солевыми растворами, зондирование, носовой душ, введение тампонов;
- физиотерапевтические мероприятия (ингаляция, УВЧ и др.).
Лечение в домашних условиях
Такое лечение разрешает только врач при легкой форме заболевания. Пациенту назначаются лекарственные препараты и выдаются рекомендации, которые нужно строго выполнять.
Это касается различных промываний и ингаляций, которые можно выполнять в домашних условиях, применяя народные средства.
Самые известные – ингаляции. Это - вдыхание паров отваров лекарственных трав (ромашка, лавровый лист) с добавлением нескольких капель эфирных масел (эвкалипт, чайное дерево). Можно проводить ингаляции при помощи отварного картофеля (картофель для этого нужно очистить).
Прокол при фронтите
Без прокола можно очистить пазухи и ввести лечебные препараты с помощью специального катетера Ямик. Если фронтит переходит в тяжелую затяжную стадию, требуется провести прокол. Это позволит очистить пазухи от гноя.
В более запущенных случаях требуется операция трепанопункции, при которой в отверстие пазухи вводят специальную трубку (канюлю). С ее помощью пазухи промывают и вводят нужный антибиотик.
Такие хирургические вмешательства проводятся под местной анестезией.
В особо тяжелых случаях назначается открытая операция.
Рекомендации после операции прокола
После проведения операции на протяжении 4-5 дней пациенту назначают сосудосуживающие капли. За раной необходимо тщательно ухаживать по инструкции врача и беречься от простуд и других вирусных заболеваний.
Если боли после прокола не проходят в течение нескольких дней или рана плохо заживает, нужна консультация врача.
Препараты лечения фронтита
Медикаментозное лечение назначает врач в зависимости от типа заболевания, особенностей протекания болезни и анамнеза пациента.
Если заболевание спровоцировали бактерии, назначаются антибиотики. Длительность их применения -7 – 10 дней. В легких случаях назначают спреи с антибиотиками или таблетки. В тяжелых случаях назначают или препараты широкого спектра действия, или, после проведения всех анализов, применяют узконаправленные антибиотики.
Вводить антибиотики можно внутримышечно и внутривенно. Иногда лекарство вводится прямо через лобную кость.
При лечении антибиотиками обязательно назначаются препараты для поддержания микрофлоры кишечника.
Если фронтит - результат вирусного поражения или аллергии, антибиотики применять нельзя.
В таких случаях назначают антигистаминные препараты.
Хорошие результаты дает использование сульфаниламидов или гомеопатических средств.
Профилактика
Чтобы избежать такого серьезного заболевания, как фронтит, необходимо:
- серьезно относиться к лечению любого насморка;
- такое же внимание уделять лечению простудных заболеваний, а также болезней носоглотки;
- постоянно промывать нос морской водой;
- правильное питание, соблюдение питьевого режима, употребление необходимого набора витаминов;
- одеваться по сезону, избегая переохлаждений и сквозняков;
- поддерживать иммунитет (спать по 8 часов, придерживаться режима труда и отдыха);
- избегать травм головы и носовой перегородки;
- бывать на свежем воздухе, особенно в хвойном лесу, поддерживать физическую форму;
- поддерживать здоровый микроклимат в доме: постоянное проветривание, увлажнение воздуха, особенно во время отопительного сезона;
- санаторно – курортное лечение;
- при подозрении на болезнь немедленно обратиться к отоларингологу.
Заключение
Лобный синусит (в народе – «лобный гайморит») – заболевание сложное и опасное, которое чревато многими осложнениями и серьезными проблемами со здоровьем. Важно соблюдать меры предосторожности, чтобы не допустить его развитие из обычной простуды или ОРВИ. Если же появились первые симптомы болезни, важно как можно быстрее обратиться к врачу: богатый арсенал современных методов лечения поможет устранить проблему, не прибегая к хирургическому вмешательству и не доводя до развития хронической формы.


ВРАЧ-ДЕРМАТОЛОГ — специалист, к которому многие не спешат обращаться до последнего момента
Самолечение, народные методы. Те, кто страдает от проблем с кожей, думают, что раз болезнь проявляет себя наружно, значит, и победить ее можно примочками да компрессами. А на самом деле любое пятнышко на теле скрывает маленькие, а бывает — и большие тайны нашего организма. Какие? Читателям «БН» во время прямой линии их раскрывала заведующая амбулаторно-дерматологическим отделением Минского городского клинического кожно-венерологического диспансера Жанна ДИЧАНКИНА.

Жанна Павловна, помогите! Аллергия на руках высыпает именно на ладонях. Причем не только от воды. Корову подою, где-то грязь попадет — сразу кожа начинает трескаться, сохнет. Иногда появляются точечные гнойнички. Летом, если босиком в огород выйду, и на ногах такая беда появляется.
Галина, 53 года
— Похоже на дисгидроз — повышенную чувствительность кожи к земле, воде, средствам бытовой химии. Плюс добавляется стрессовый фактор. Обычно болезнь возникает у людей эмоциональных, переживающих.
— Наша врач предположила, что это нейродермит, выписала лекарства. Они не помогают.
— Сложно судить. Необходимо исключить контакт с аллергенами, применять защитные средства. Старайтесь работать в перчатках. Но на руки сначала надевайте тканевые, затем резиновые. Забыли перчатки — обильно намажьте руки силиконовым защитным кремом. Во время обострения заболевания можно применять гормоносодержащие мази. Внутрь — противоаллергические препараты. А потом перейти на крем или даже вазелиновое масло.
Дочери тринадцать лет, на лице появились черные точки и маленькие белые прыщики, словно крупинки под кожей. Они не воспаляются, но как с ними бороться? Может, какие примочки, лосьоны помогут?
Елизавета РОВИНСКАЯ
— Это признаки угревой болезни. По описанию у вашей дочери камедоны открытого и закрытого типов. Лечение — специальными наружными камедогенными средствами, содержащими азалоиновую кислоту. Можно применять косметику по уходу за проблемной кожей — пенки для умывания, лосьоны, гели, но не чаще двух-трех раз в неделю. Поточечно наносить на камедоны лечебный крем. Если нет воспалений на коже и есть возможность посещать косметолога, можно попробовать процедуру чистки. Но также следует обратить внимание на питание дочери. Исключите сладости, чипсы-сухарики, газированные напитки, жирные продукты, острое и соленое.
Купил дорогущие капли для лечения грибка на ногтях. К врачу-дерматологу не обращался, у нас до него не добраться! Ногти утолщены, крошатся. Уже неделю мажу этим средством, а толку, по-моему, никакого! Мазать дальше или выбросить лекарство?
Михаил Михайлович, 68 лет
— Для начала необходимо установить, Михаил Михайлович, точно ли у вас онихомикоз — грибок ногтевой пластины. Нужно сделать посев и соскобы на грибы. Есть еще масса заболеваний, которые протекают с аналогичными симптомами. А врачу все же нужно показаться. В случае подтверждения диагноза онихомикоз, врач назначит вам не только наружное лечение, но и прием противогрибковых препаратов внутрь, механическое удаление пластины, а также чистки, накладки с противогрибковыми отслаивающими мазями. Эффективность наружных средств обычно оценивают через три-четыре месяца от начала применения. Но лучше проконсультироваться с врачом. Подозреваете, что у вас грибковое заболевание? Соблюдайте меры профилактики: отдельная обувь, полотенце для ног. Белье тоже желательно стирать отдельно, а носки проутюживайте с двух сторон.
Жанна Павловна, я долгое время страдала от аллергических пятен на руках. Причем они то становились ярче — после стирки, то «затухали». А теперь на руках вместо эпизодически появляющихся пятен — постоянные коричневатые. Причем летом на солнце вроде исчезают, а осенью-зимой снова их вижу. Что это?
Мария, 43 года
д. Березки, Хотимский район
— Это может быть и вторичная пигментация, которую после себя оставляет аллергическое заболевание. Но раз они исчезают и появляются, это может быть и лентиго. Это пигментация кожи, которая появляется после длительного пребывания на солнце. Она встречается и у маленьких детей, и у пожилых людей. Причем цвет пятен может быть как светло-коричневый, так и темный. Старайтесь реже бывать на солнце.
— А мне кажется, от солнца они проходят…
— Они могут выравниваться по цвету с загаром. В любом случае необходимо проконсультироваться с врачом.
У мужа диагностировали аллопецию — выпадение волос. Он пролечился. Волосы сначала выпали на небольшом участке, затем снова выросли, но абсолютно седые. Он немного комплексует, молодой же еще, а на голове седина. Скажите, они потемнеют? Отчего возникает это заболевание и не заразно ли оно?
Юлия РОЖКОВА
— Аллопеция не заразна. Но причин ее возникновения может быть много: эндокринные и простудные заболевания, постоянные стрессы, гаймориты, тонзиллиты, кариес, даже глистные инвазии. К сожалению, пигмент волос уже не восстановится, даже у молодых людей.
Может ли стать дорогая фирменная гипоаллергенная косметика причиной раздражения кожи?
Ирина, 25 лет
д. Хабы, Кобринский район
— Гипоаллергенная — это не противоаллергенная. Противоаллергенных средств по уходу за кожей не бывает. У всякого человека на любое средство может возникнуть аллергия, если есть предрасположенность. Гипо — это значит малоаллергена. Даже противоаллергические препараты могут вызывать аллергию.
Вас беспокоят из Брестского района. Дочери шесть лет назад поставили диагноз атопический дерматит. До этого диагностировали экзему. Она даже периодически пролечивается в стационаре, а болезнь прогрессирует. Дочери 41 год.
Елена Степановна
— В детстве были проблемы?
— Да, диатез.
— Это стадии одного заболевания. В детстве это диатез, или детская экзема, потом — атопическая, сейчас атопический дерматит. Почему болезнь прогрессирует? Гиппоаллергенная диета должна стать спутником жизни. Даже несмотря на переносимость некоторых продуктов. Просто есть ряд продуктов питания, которые усиливают аллергизацию организма и поддерживают тот процесс, который уже есть. Я посоветую вам проконсультироваться у иммунолога. И если грамотно откорректировать определенное звено иммунитета, тогда и наступит улучшение. Кроме аллергологов и дерматологов, вам нужно подключить к проблеме иммунологов.
Но есть момент, на который хочу обратить внимание. Ваша дочь должна научиться правильно ухаживать за кожей. Очень важно постепенно отходить от кремов, содержащих гормоны. Сначала использовать их через день, затем через два, через три, затем раз в неделю. Потом переходите на лечебную косметику, которая специально создана для кожи, пораженной атопическим дерматитом. Она восстанавливает защитную липидную пленку. При ее применении меньше шансов развиться заболеванию даже при провоцирующих факторах.
На лице время от времени в области переносицы и бровей появляются шелушащиеся красные пятна, воспаляются поры. Даже косметическими средствами замаскировать их трудно. Поставила сама себе диагноз — демодекоз. А лечение при нем — долгое и непростое. Какие анализы нужно сдать?
Екатерина, 30 лет
— Екатерина, это может быть и не демодекоз. Под этими симптомами могут скрываться и розовые угри. В международной классификации такого заболевания, как демодекоз, нет. Просто на коже каждого человека живет клещ демодекс. При определенных провоцирующих факторах, к примеру, заболеваниях желудочно-кишечного тракта, он начинает проявляться в виде высыпаний на коже. Самолечение, Екатерина, в данном случае исключается. Потребуется специальное исследование, соскоб с кожи, исследование ресниц в случае поражения век.
Здравствуйте, Жанна Павловна. Мне 45 лет, зовут Елена Николаевна. Скажите, признаками каких заболеваний могут быть пигментные пятна на руках и лице?
— Чаще всего это возрастные изменения на коже, которые возникают после сорока лет. Они могут быть как ровные, так и с наслоениями. Называются они кератомы. Это проявления возрастного процесса.
Скажите, полезен или вреден солярий для кожи? Говорят, что именно зимой себя можно побаловать искусственным солнцем. Но у меня после четырех минут загара появилась мелкая красная сыпь. Не проходит вторую неделю.
Маргарита
— Учитывая, что белорусы — нация светлокожая, с повышенной светочувствительностью, посещать солярий не рекомендуется. Ваш симптом похож на фотодерматит. Проще говоря, это своего рода солнечная аллергия. Если уж очень хочется зимой позагорать, выбирайте солнцезащитные крема с фактором защиты 50 и более. Но если появились высыпания, лучше откажитесь от этой процедуры. Аллергия на солнце у кого-то со временем может пройти, но некоторым потребуется полноценное лечение с назначением противоаллергических средств.
Брату двадцать лет, болеет псориазом. Скажите, какие новые методы лечения этой болезни появились?
Игорь БОЛБАС
— Причина псориаза неизвестна. Исход заболевания зависит прежде всего от того, как мы в целом позаботимся о своем здоровье. Пролечим очаги хронической инфекции в организме, постараемся адаптироваться к стрессу — это уже 80 процентов успеха в лечении псориаза. Сегодня один из современных методов лечения болезни — узкополосная пувотерапия. Внутрь принимаются препараты, которые повышают восприимчивость кожи к ультрафиолету, и потом пациента облучают ультрафиолетом. Терапия дает хороший устойчивый результат.
Мучаюсь от псориаза на ногах. Доктор в Витебске поставил такой диагноз. Скажите, может, есть народные способы лечения?
Валентина
— Скорее, не народные, а физиотерапевтические. Ванночки и гель с оксидатом торфа. Но воспаление и зуд они не снимут. Принимайте витамины группы В, фолиевую кислоту. Можно проколоть плазмол. Раз псориаз на ногах, рекомендую принимать препараты, улучшающие кровоток. Но вам лучше снова посоветоваться с врачом. Мази, которыми пользуетесь в период обострения, должны содержать салицилловую кислоту и кортикостероиды. Есть хорошие препараты белорусского производства. Если бляшки крупные, из мази можно делать компрессы на ночь.
Обнаружила на руках папилломы. Нужно ли их удалять?
Светлана, 32 года
Лидский район
— Желательно удалить, они могут «рассеиваться» по всему телу, начать расти. Возможно, во время примерки вещи в магазине вы подхватили этот вирус.
— Бабушка в деревне перевязывала их обычным волосом и ждала, когда они сами отпадут.
— Принцип понятен. Действительно, это помогало. Папиллома засыхала и отваливалась. Но сегодня существуют современные методы удаления папиллом, так что не стоит экспериментировать.
Боклин А.К. 29.05.2019 08:46 07.06.2019

Гайморит заболевание, проявляющееся крайне неприятными симптомами. Как правило, при нормальном лечении он заживает без осложнений, но может иметь серьезные или затяжные последствия. В некоторых случаях заболевание может быть опасным для жизни. Возможны и другие осложнения, и последствия, которые не связаны напрямую с инфекцией. Кроме того, острый синусит может стать хроническим, что приводит к длительному течению с периодами обострений.
Почему могут возникнуть осложнения при гайморите?
Как правило при респираторных заболеваниях (ОРВИ, грипп и др.) возникают воспалительные изменения в околоносовых пазухах, но они (околоносовые пазухи) восстанавливаются, как только насморк (ринорея) спадает. Тяжелые осложнения достаточно редки при остром синусите. Тем не менее, риск возникает, особенно если синусит не был своевременно диагностирован и подвергнут лечению.
Осложнения возникают в основном у детей и пожилых людей. Но также подвержены риску лица с ослабленной иммунной системой. Такой своеобразный «иммунодефицит» может иметь много причин. Как правило, это уже имеющиеся заболевания носоглоточной области и челюстно-лицевого аппарата.
Если соединения (соустья) между околоносовыми пазухами и полостью носа закрыты, вентиляция отсутствует, патогенные микроорганизмы продолжают размножаться. Так как отделяемое не может нормально вытекать из пазух, возникает гнойный очаг воспаления, который и вызывает головные боли и сильный дискомфорт.
Увеличенный риск вторичного инфицирования
Когда в пазухах возникает застой, существует риск «суперинфекции» или вторичного инфицирования. Это является результатом других патогенов, которые способствуют воспалению в дополнение к существующему острому синуситу. Большинство из них бактерии, иногда грибки. В случае такого процесса, существует повышенный риск тяжелого течения заболевания.
Распространение воспаления
Гайморит может распространиться на другие ткани, особенно если его вызывают бактерии. К ним относятся воспаление надкостницы и мягких тканей вблизи места заражения. Например, может возникнуть воспаление верхней челюсти (верхне-челюстной остеомиелит).
Серьезные последствия грозят, когда воспаление прорывается через кость в другие области черепа. Такими осложнениями могут быть менингит или энцефалит. Хотя они и являются редкими, но они потенциально смертельные в большинстве случаев.
Признаки энцефалита или менингита включают сильную головную боль, раздражительность, усталость или светобоязнь. Серьезные признаки осложнения жесткость (ригидность) шейных мышц и затуманенное зрение в таких случаях требуется немедленное лечение в больнице.
Так же формирование абсцессов в мозге, в результате проникновения микробов и гноя (разграниченные очаги воспаления) – это опасное для жизни состояние. При проникновении инфекции возможны судороги, нервный паралич и образование опасных тромбов (тромбоз кавернозного синуса).
Распространение воспаления на глазницу – чаще встречается у детей. Гнойное воспаление орбиты (флегмона) необходимо лечить как можно скорее. Признаки орбитального воспаления включают покраснение и припухлость век, и появление отечной области вокруг глаз.
Гайморит, как и любой синусит может вызвать сепсис, если течение осложнено. Это опасный для жизни процесс, который возникает в результате распространения воспаления в кровотоке. Большинство случаев сепсиса вызывается бактериальными инфекциями.
Какие осложнения гайморита еще могут быть?
Возможны вторичные осложнения. К ним относятся сужение верхних дыхательных путей во время сна, которые приводят к храпу и остановке дыхания во сне (синдром апноэ сна).
Опухоли так же могут быть осложнением гайморита, особенно риносинусита (синусит с сопутствующим воспалением слизистой оболочки носа). При хронических синуситах наблюдается несколько более высокий уровень развития злокачественных опухолей на мягких участках носоглоточного пространства (назофарингеальные карциномы). Но чаще образовываются доброкачественные образования (полипы).
Переход в хроническую форму гайморита
Острый синусит (гайморит) может перерасти в хроническую форму. Хронический гайморит возникает, когда заболевание длится более шести недель или повторяется несколько раз в год.
Это всегда возвращает пациента к головным болям, симптомам простуды и другим проявлениям этого заболевания. Лечение привычными средствами такими, как промывания или антибиотики, обычно перестает быть успешным. И уже назначается хирургическое лечение.
Доказана связь хронического синусита с развитием и других заболеваний, таких как пневмония, астма, ХОБЛ и инсульт.
Поэтому не затягивайте с посещением ЛОР-врача, лечитесь вовремя. С уважением, врач оториноларинголог хирург к.м.н. Боклин А.К.
Что такое Хронический гайморит -
Хронический гайморит – это воспаление слизистой оболочки придаточных пазух носа, вызванное вирусной или бактериальной инфекцией, заболевание протекает длительный период (более 8 недель) и является осложнением после острого гайморита.
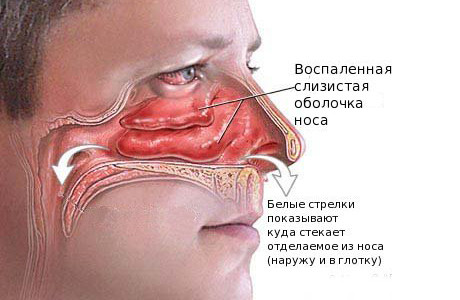
Что провоцирует / Причины Хронического гайморита:
Хронический гайморит – долгосрочный отек и воспаление придаточных пазух носа. Хронический гайморит может быть результатом рецидивирующих эпизодов острого гайморита или может быть вызван другими заболеваниями, такими как аллергический ринит, иммунные нарушения или структурные анатомические аномалии в носу (искривление носовой перегородки, опухоли, полипы в носу, врожденная узость носовых ходов и другие). Полипы блокируют выход слизи, ограничивают поток воздуха. Полипы могут быть результатом предшествующих инфекций, попавших в пазухи, которые и вызвали разрастание носовой мембраны. Аденоидные массы – это также аномалии носа. Они располагаются высоко на задней стенке глотки, состоят из лимфатической ткани.
Как правило, гайморит – это результат простуды или гриппа, который попадает в пазухи через верхние дыхательные пути. После простуды или гриппа может дополнительно развиться бактериальная инфекция, в результате чего мембраны, которые покрывают внутреннюю пазуху, воспаляются.
Хронический гайморит развивается при повторяющихся острых воспалениях и часто по причине затянувшегося воспаления верхнечелюстных пазух, а также при наличии хронического насморка.
Зубные инфекции могут вызывать воспалительный процесс в пазухах. Частое воспаление корней задних зубов предрасполагает к появлению гайморита.
Хронический гайморит может быть вызван нарушениями, ослабляющими иммунную систему, или заболеваниями, которые провоцируют воспаление в дыхательных путях и застои слизи. К таким болезням относятся сахарный диабет, СПИД, муковисцидоз, синдром Картагенера, гранулематоз Вегенера, гастроэзофагеальная рефлюксная болезнь, грибковый гайморит, астма и другие.
Хронический гайморит появляется, как осложнение после тяжелых инфекционных болезней.
Вирусы чаще всего вызывают острый гайморит, а для хронического гайморита характерно бактериальное происхождение. Бактерии, как правило, находятся в носовых проходах и горле. Они могут размножаться в заблокированных пазухах, в результате чего и появляется гайморит. Бактериальный гайморит трудноотличим от вирусного. От происхождения заболевания зависит дальнейшее лечение, поскольку на вирусные инфекции антибиотики не влияют. Бактерии вызывают только 2-10% гайморитов.
Аллергическая реакция на грибы является причиной некоторых случаев хронического гайморита. Aspergillus – это наиболее распространенный грибок, связанный с гайморитом. Грибковые инфекции, как правило, встречаются у людей с ослабленным иммунитетом.
Патогенез (что происходит?) во время Хронического гайморита:
У здорового ребенка пазухи заполнены воздухом, а у больного – слизью. Слизь обычно стекает в нос через небольшие каналы. Эти каналы могут быть заблокированы, когда пазухи заражены и воспалены. В голове человека имеется 4 вида придаточных пазух, которые соединяются с носовыми ходами:
- Лобные пазухи (за лбом)
- Решетчатые (на переносице)
- Клиновидные (за глазами)
- Гайморовы пазухи (за скулами)
В пазухах создаются благоприятные условия для роста и развития бактерий. Основная функция пазух в носу – нагревание, увлажнение и очищение воздуха в полости носа.
Хронический гайморит имеет несколько форм, от которых зависит характер выделений, для всех форм характерно затрудненное носовое дыхание:
- продуктивная (катаральная, наиболее легкая) – сопровождается тягучими, слизистыми выделениями;
- экссудативная (гнойная) – сопровождается водянистыми выделениями;
- смешанная – сопровождается водянистыми выделениями.
Симптомы Хронического гайморита:
Распознать хронический гайморит у детей можно, только наблюдая за ним определенное время. Хронический гайморит длится от восьми до двенадцати недель или дольше, его симптомы расплывчаты, чем представляют коварство болезни. Любой из симптомов острого гайморита может наблюдаться у больного хроническим гайморитом. При хроническом гайморите симптомы могут возникать не сразу, а в течение года с момента заболевания.
При хроническом гайморите редко возникают осложнения, провоцирующие появление новых симптомов, которые могут быть тяжелыми или угрожающими жизни.
Больные чаще всего жалуются на сильную головную боль и обильные носовые выделения. Если выделения заблокированы и не могут выйти, тогда у больных появляется сухость в глотке, отхаркивание большого количества мокроты по утрам, из-за чего появляется неприятный запах изо рта. Часто, если у больного наблюдаются скудные выделения, именно этот симптом является единственны.
Симптомы, указывающие на неотложную медицинскую помощь, включают в себя:
- Сильная головная боль и мигрени.
- Хронический конъюнктивит (частота заболевания – 2-3 раза за полгода).
- Заложенность носа или скопление гнойной слизи, такое состояние сопровождается вялостью. Количество и характер выделений постоянно варьируется.
- Лицевая боль, давление в области пораженных пазух.
- Высокая температура (до 38 °С) и лихорадка (бывает ярко выраженной или отсутствует).
- Кашель (плохо поддается лечению, гной из пораженных пазух стекает по стенке глотки, чем её раздражает).
- Снижение обоняния.
- Боль в подглазничной зоне, неприятные ощущения в глубине глазниц, могут усиливаться при моргании. Заражение глазниц вызывает отек и последующее опущение век. В таких случаях больной теряет подвижность глаз, поскольку происходит давление на зрительный нерв, что может привести к потере зрения). У больного наблюдается покраснение глаз и выпуклость.
- Трещины и ссадины кожи у входа в нос.
- Расстройства нервной системы и психологические изменения (быстрая утомляемость, невозможность сосредоточиться, беспокойный сон). Указывают на распространение инфекции в мозге.
- Усталость от физических нагрузок и ухудшение аппетита.
- Зубная боль. Хронический одонтогенный гайморит – это результат стоматологического повреждения перемычки между десной и гайморовой пазухой. Таким образом, появляется небольшое отверстие, через которое в полость попадают частички материала для лечения зубов.
- Зуд в носу, глазах и горле (указывают на бактериальную причину заболевания).
- Отечность щёк.
- Проблемы в суставах и мышцах челюсти.
- Стойкое воспаление придаточных пазух.
- Периодическое чихание.
Симптомы, могут находиться в спокойном состоянии и обостряться во время ОРВИ-заболеваний или после переохлаждения.
Диагностика Хронического гайморита:
Очень часто из-за вялого проявления симптомов болезнь тяжело распознать. Как правило, врач ставит диагноз хронический гайморит, опираясь на симптоматику и результаты обследования, которое проводиться при помощи эндоскопа (позволяет изучить слизистую носа и носовых отверстий). Тщательное диагностическое обследование должно быть выполнено для исключения любых факторов, влияющих на возникновение болезни, в том числе аллергии, астмы, любых иммунных проблем. Если первичное заболевание, спровоцировавшее хронический гайморит, не определено, тогда существует возможность только контролировать заболевание. Выздоровление больного зависит от точности и времени постановки диагноза.
Очень важно установить первопричину заболевания. Для этого больной проходит комплексное обследование, во внимание берутся индивидуальные особенности ребенка, такие как развитие истории болезни, жалобы, эффективность ранее проводимого лечения, наличие сопутствующих заболеваний.
Доктор проводит осмотр, слегка надавливая на лицо над пазухами. Этот метод называется перкуссия, помогает выявить болезненность в области придаточных пазух.
Доктора ставят диагноз на основании данных исследований:
- Риноэндоскопия – позволяет увидеть наличие слизи в пределах среднего прохода, наличие полипов в носу, изучить состояние слизистой и придаточных пазух.
- Компьютерная томография придаточных пазух – это наилучший способ, когда симптомы расплывчаты и неоднозначны. Компьютерная томография – объективный метод мониторинга хронического заболевания, который определяет место и степень воспаления.
- Рентгенография придаточных носовых пазух – данное исследование проводиться за считанные минуты, показывает зону поражения и выявляет утолщенные ткани пазух.
- Пробная пункция гайморовой пазухи – позволяет изучить состояние верхнечелюстных пазух, вывести содержимое, ввести антибактериальный раствор.
- Диафаноскопия – просвечивание электрической лампочкой придаточных полостей носа, показывает воспалительный процесс.
- Аллерготестирование – определяет аллерген, который провоцирует вспышки заболевания.
- Общий анализ крови.
- Бактериологический анализ – забор материала из носовой полости, определяет возбудителя.
- Иммунограмма – исследование, определяющее основные показатели иммунной защиты ребенка: лейкоциты, уровень иммуноглобулинов и пр.
Лечение Хронического гайморита:
Успешное лечение требует комплексного подхода, который сочетает коррекцию анатомических проблем, лечение воспаления и облегчение симптомов. Если происхождение болезни инфекционное – необходимо установить конкретного возбудителя и устранить его. Эффективность лечения зависит от применяемого комплекса предпринятых мер. Как правило, лечение комплексное и включает следующие этапы:
- Медикаментозная терапия состоит из обезболивающих препаратов (ацетаминофен, ибупрофен и другие), они устраняют легкий и умеренный болевой синдром, и противоотечных средств, которые помогают облегчить симптомы. Противоотечные средства помогают освободить забитые носовые проходы, антигистаминные препараты выводят слизь и контролируют насморк, особенно эти препараты имеют хорошее действие на больных, страдающих аллергией, но они могут вызвать побочные эффекты, такие как пересушивание. При хроническом гайморите обязательны антибиотики (амоксициллин, клавуланат) или спреи, капли. Лечение антибиотиками должно длиться около трех-четырех недель. Если антибиотики были неэффективны при лечении острого гайморита, то их не применяют для хронического, а прописывают отличные от ранее употребляемых. Антибактериальная терапия проводиться вместе с другими видами препаратов, интраназальными кортикостероидами. Цель медикаментозной терапии – уменьшить отек слизистой оболочки, восстановить проходимость каналов пазухи, снижение вязкости гнойных выделений при помощи муколитиков и растворов для промывания.
- Физиотерапевтические процедуры, в которые входят промывание (физиологический раствор создает в носу влажную флору и смывает слизь), паровые ингаляции, УВЧ на область пазух, грязевые аппликации. Орошение солевым раствором применяется на постоянной основе.
- Иммунотерапия – назначается на основании результатов иммунограммы.
- Основой лечения считается ликвидация очага инфекции – удаление зуба, имплантата, кисты, резекция верхушки корня зуба. После чего больному назначается курс антибиотиков. Если же лечение не было успешным, тогда проводится хирургическое вмешательство – гайморотомия с ревизией пазухи и удалением измененной слизистой оболочки.
- В тяжелых случаях необходимо хирургическое вмешательство. Но операции рекомендованы только в случаях, когда другие варианты лечения были безуспешны. Больному может быть назначена пункция гайморовой пазухи – убирает гной за небольшой промежуток времени. Но не стоит думать, что пункция заменяет медикаментозную терапию. Они проводятся комплексно. Применяются также микрохирургические операции, которые выполняются с помощью эндоскопического и лазерного оборудования. К преимуществам таких операций относится малотравматичность, безболезненность и бескровность, послеоперационный период протекает хорошо.
Осложнения гайморита встречаются довольно редко, как правило, они чаще появляются у детей, нежели у взрослых. К осложнениям хронического гайморита относятся:
- Сгусток крови – формируется в пазухе в районе передней и верхней части лица.
- Распространение инфекции и анаэробных бактерий в мозге – происходит через кости или кровеносные сосуды. Этому процессу могут поспособствовать менингит и другие опасные для жизни факторы. В таких случаях пациент может испытывать легкие изменения личности, головную боль, изменение сознания, у него могут появиться проблемы со зрением, и, наконец, судороги, кома и даже летальный исход.
- Боль, усталость и другие симптомы хронического гайморита могут оказывать существенное влияние на качество жизни. Этот фактор может вызвать эмоциональные переживания, ухудшить нормальную деятельность и сократить время присутствия ребенка в детском саду или школе.
- Остеомиелит – поражение инфекцией лицевых костей.
- «Медикаментозный» ринит – длительное использование противозастойных средств может ухудшить состояние больного и создать скопления слизи.
- Внутричерепные заболевания – провоцирует затяжное лечение.
- Появление различных кист в пазухах – это последствия закупорки слизистых желез, которая происходит по причине увеличения слизистой оболочки. Такое образование давит на стенку полости, в которой находится, чем вызывает костный дефект.
Профилактика Хронического гайморита:
Лучший способ профилактики – предупредить простудные заболевания. Для этого необходимо своевременное выявление и грамотное лечение ОРВИ, гриппа. Хорошо подходит местное укрепление иммунитета, такое как закаливание, сбалансированное питание, полноценный сон, соблюдение режима дня, совмещение занятий и отдыха, прогулки на свежем воздухе, ежедневное промывание носа легким солевым раствором, полоскание горла.
Своевременное хирургическое восстановление искривленной носовой перегородки может предотвратить рецидив хронического гайморита.
Детям с аллергией необходимо контролировать её развитие с помощью препаратов, а также избегать вещей, вызывающих аллергические приступы, например, таких как пыльца. Лечение аллергии предотвращает возможные нарушений в пазухах. При аллергии хорошо помогает иммунокоррекция.
Предотвратить носовые расстройства может увлажнитель воздуха в доме. Пазухи выводят слизь лучше, когда воздух влажный. При выборе кондиционера стоит обратить внимание на то, чтобы он не пересушивал воздух.
Вакцинация – ещё один способ уберечь ребенка от гайморита. Рекомендовано детей прививать от пневмококковых и других инфекций, а также ежегодно делать вакцинацию от гриппа.
Увеличение объема жидкости в теле, особенно воды, помогает функционированию иммунной системы, поэтому необходимо пить около шести стаканов чистой воды в день, это приучит ребенка к правильному образу жизни уже с детства. Ещё вода увеличивает количество влаги в организме, и помогает предотвратить скопление вредных веществ. Это также помогает разжижать слизь.
Проживание в экологически загрязненной зоне влияет на здоровье ребенка в целом. Воздействие такой среды и воздуха может раздражать носовые проходы и усугублять гайморит. Промышленные пары могут раздражать пазухи, поэтому родителям стоит задуматься о переезде в благоприятное место проживания.
Воздушные путешествия могут вызывать проблемы у детей с хроническим гайморитом. Воздушное расширение внутри создает давление на окружающие ткани и ведет к закупорке евстахиевой трубы. В результате у больного наблюдается дискомфорт в пазухах или среднем ухе во время взлета самолета или спуска. Поэтому врачи рекомендуют использовать противоконгестивные капели для носа или ингаляторы перед полетом.
Дети с гайморитом, которые занимаются плаванием в бассейне, подвержены раздражению слизистой носа и пазух. Воздействие хлорированной воды может также вызвать другие осложнения, такие как воспаление ушей пловца. Поэтому детям с гайморитом не стоит постоянно посещать бассейн или использовать специальные защитные беруши.
Другие виды спорта, такие как дайвинг, должны быть сведены к минимуму ради здоровой дыхательной системы и избегания давления, поскольку такие перегрузки и попадание воды, а в результате её задержка в пазухах и носовых ходах, могут привести к развитию инфекции.
К каким докторам следует обращаться если у Вас Хронический гайморит:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Хронического гайморита, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Euro lab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Euro lab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу. Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас ? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни. Определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации, возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой. Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию в разделе Вся медицина. Также зарегистрируйтесь на медицинском портале Euro lab, чтобы быть постоянно в курсе последних новостей и обновлений информации на сайте, которые будут автоматически высылаться Вам на почту.

Гайморитом называют воспаление придаточных (верхнечелюстных) пазух носа. Заболевание может возникать у детей и взрослых, как правило, вследствие простуды или на фоне инфекционных заболеваний (острого ринита, 
Грипп у ребенка: что делать? гриппа). Часто болезнь появляется в период смены сезонов, когда иммунитет ослаблен. Если не лечить гайморит, он может быстро перерасти в хроническую форму.
Из-за чего возникает гайморит?
К основным факторам, которые приводят к появлению гайморита, относят затруднение проходимости носовых каналов. Это может быть связано с врожденными аномалиями развития носовой полости, травмами носа, появлением полипов в носовых полостях, а также с заболеваниями верхних дыхательных путей, инфекционными болезнями. Причиной развития гайморита могут быть даже стоматологические проблемы, чаще связанные с верхней челюстью.
Как лечить начинающийся гайморит в домашних условиях?
О развитии гайморита может говорить появление боли и заложенности в области носа, общая слабость, насморк, отечность носа и повышение температуры тела. Слизистые выделения из носа могут быть зеленого, прозрачного или желтого цветов, но при сильной заложенности носа могут отсутствовать. По симптоматике болезнь схожа со многими заболеваниями (ринитом, синуситом, фронтитом). По этой причине диагноз должен установить врач-отоларинголог после обследования пациента.
Неправильное или несвоевременное лечение гайморита может вызывать осложнения: развитие отита, менингита, бронхита, а также гнойного гайморита. В зависимости от поражения носовых пазух после ряда проведенных исследований (в частности, рентгена, риноскопии, взятия мазков из носа), врач подбирает эффективное лечение гайморита.
Гайморит лечат в больнице или дома?
Гайморит не требует госпитализации при своевременном лечении. В первую очередь, при остром гайморите внимание врача направлено на снятие отека носовых пазух. Пациент должен соблюдать постельный режим и следовать перечню врачебных рекомендаций.
Тем, у кого диагностирован гайморит, назначают антибиотики, противовоспалительные, антибактериальные, сосудосуживающие и противоотечные препараты. Индивидуально подбирают физиопроцедуры. Если в носовых пазухах собрался гной, пациенту показана пункция (прокол) в амбулаторных условиях. После прокола гайморовые пазухи промывают антисептическим раствором. Нельзя самостоятельно лечить гайморит. Это может привести к появлению осложнений. Например, при гайморите запрещены любые согревающие процедуры. Тепло провоцирует появление гноя в носовых пазухах, может привести к развитию менингита.
Заразный гайморит или нет?
Заразность гайморита определяется причиной его развития, которую может установить только отоларинголог. При возникновении заложенности носа в носовых пазухах наблюдается отек, а слизистая воспаляется. Застоявшаяся слизь является идеальной средой для размножения патогенной микрофлоры, что приводит к развитию бактериального гайморита.
Инфекция может передаваться воздушно-капельным путем и попадать в носовые пазухи. Особенно этому подвержены те, у кого слабый иммунитет. Чтобы противостоять инфекциям, нужно вовремя лечить любые воспаления в организме под руководством врача, следить за питанием, укреплять иммунитет, а также стараться избегать стрессов.
Чем отличается гайморит от синусита?
Синуситом называют воспаление в одной или нескольких пазухах, в то время как гайморит является воспалением верхнечелюстной пазухи. Гайморит — частный случай синусита. Симптоматика обоих заболеваний во многом одинакова: ощущается заложенность носа, наблюдается 
Как сбить высокую температуру? повышение температуры тела. К симптомам синусита, по которым его можно отличить от гайморита, относят:
- появление сухого кашля ночью;
- общую интоксикацию организма;
- чувство пересушенности носоглотки;
- нарушения обоняния.
- по месту локализации (односторонние — левосторонние и правосторонние синуситы, двухсторонние синуситы — воспаление левой и правой пазухи одного вида);
- по характеру и тяжести воспаления (моносинуситы — воспаление одной полости, полисинуситы — воспаление нескольких полостей, гемисинуситы — поражение нескольких полостей с одной стороны).
Гайморит — это синусит верхнечелюстной пазухи. При отсутствии лечения синусита могут возникать осложнения зрения, повышается риск возникновения менингита и инфекций в слуховых полостях.
При возникновении заложенности носа и других проблем с носовой полостью, нужно обращаться к врачу. Отоларинголог соберет анамнез, осмотрит носовую полость, изучит результаты проведенных исследований, установит диагноз и подберет лечение.
Можно ли ходить на работу при гайморите?
Во время лечения гайморита врачи не рекомендуют пациентам находиться в местах большого скопления людей. Это может усугубить протекание болезни и угрожать развитием сопутствующих заболеваний. Воздушно-капельная инфекция может передаваться при кашле, чихании, а также при рукопожатиях. Если в коллективе есть заболевшие ОРВИ, простудой или другой респираторно-вирусной инфекцией, человек с гайморитом может заразиться. Новая инфекция способна спровоцировать развитие осложнений текущего заболевания, обострить хронические болезни. Если диагностирован гайморит, лучше лечиться дома и строго соблюдать назначенную врачом схему лечения.
Часто гайморит сопровождает повышенная температура тела, которая говорит о наличии воспалительного процесса в организме. В период любой болезни с температурой человек ощущает усталость, сонливость и снижение работоспособности. Для восстановления сил и бодрости, а также скорейшего выздоровления организму нужен покой и хороший сон.
Как отличить гайморит от аллергии?
Симптомы аллергического ринита схожи с признаками гайморита: развивается заложенность носа, появляются водянистые выделения из носовых пазух и периодические 
Частые мигрени и головные боли. К кому обратиться? головные боли в области лба и висков. Однако причиной их появления является аллергия. Чтобы определить аллерген, необходимо провести аллергопробы.
При появлении насморка любого характера и продолжительности лучше всего обратиться к врачу. Воспаление гайморовых пазух всегда имеет причину. Даже при малейшем переохлаждении или другом провоцирующем факторе (например, из-за действия аллергена) в них могут размножаться микробы.
Сколько времени лечат гайморит?
Длительность лечения гайморита зависит от того, какая причина развития гайморита, как он протекает и своевременно ли начато его лечение. Если заболевание вызвано бактерией — лечение может длиться около 2-3 недель. Когда причиной заложенности носа является аллергия, лечение может длиться даже месяцами. Например, если невозможно устранить аллерген (в частности, в период цветения деревьев).
Многие не лечат начинающийся насморк, что провоцирует развитие осложнений. В результате длительная заложенность носа приводит к развитию острого или гнойного гайморита. При появлении насморка лучше всегда обращаться за помощью к отоларингологу и не ждать, когда ринит осложниться гайморитом.
Рекомендации при остром гайморите
При остром гайморите врач помогает уменьшить симптоматику болезни и ликвидировать очаги воспаления. Для снятия воспаления, уменьшения отечности носа и естественного оттока слизи из носовых пазух, врач назначает:
- средства сосудосуживающего действия;
- антибиотикотерапию:
- противовоспалительные препараты;
- физиопроцедуры (например, промывание носовых ходов).
Если не лечить острый гайморит, он переходит в хроническую форму. Хронический гайморит может часто обостряться при наличии воспалительных процессов в организме. Лечение острой и хронической формы болезни определяет врач-отоларинголог.
Как лечить хронический гайморит при беременности?
У беременных женщин хронический гайморит может развиваться на фоне появления респираторных заболеваний, болезней верхних дыхательных путей, проблем с зубами, а также из-за снижения иммунитета. Нельзя заниматься самолечением и при первых признаках заложенности носа нужно обращаться к отоларингологу. Ни в коем случае не прибегайте к прогреванию носа, чтобы избавиться от насморка. Прогревание усиливает воспаление и способствует размножению микробов в носовой полости.
Схема лечения хронического гайморита у беременных предполагает индивидуальный подбор препаратов для устранения отечности и воспаления в носовых пазухах. Учитывается общее самочувствие матери, срок беременности, состояние здоровья женщины и плода. Врач назначает противовоспалительные и антисептические растворы для промывания носа. Если диагностирован гнойный гайморит, подбираются щадящие антибиотики локального действия, максимально безопасные для здоровья матери и ребенка. Приемлемость назначения антибиотиков зависит от срока беременности. Если их прием противопоказан, чтобы вывести гной из носовых пазух прибегают к пункции.
Чтобы не заболеть гайморитом, будущим мамам нужно тепло одеваться в межсезонье, избегать сквозняков, заниматься дыхательной гимнастикой. Важно включить в рацион больше овощей и фруктов, зелень, чтобы обогатить организм витаминами и минералами.
Последствия хронического гайморита
Хронический гайморит чаще всего обостряется при простудах и в холодные сезоны. К его симптомам относят появление:
- заложенности носа;
- слизистых выделений из носа;
- головных болей;
- чихания, периодического кашля;
- припухлости в области щек или век.
Лечение хронической формы гайморита проводят не только в период обострения, но и в период ремиссии. При обострении пациенту назначают антибиотики, растворы для промывания носа, а также направляют на физиотерапевтические процедуры. В период ремиссии — специальные препараты и спреи, снимающие воспаление в носовой полости.
Гайморит — лечение антибиотиками
Бактериальный гайморит можно вылечить только антибиотиками. При бактериальной инфекции всего за пару дней эти препараты способны подавить размножение патогенной микрофлоры. Выбор антибиотика при диагнозе гайморит зависит от возбудителя и тяжести протекания болезни. Препарат пациенту подбирает отоларинголог. Для снятия отечности носовых пазух (наряду с назначенным антибиотиком) используют сосудосуживающие капли или спрей. В среднем, курс антибиотикотерапии длится около недели. Если не лечить бактериальный гайморит, могут возникать осложнения, например, воспаления слухового прохода.
Как узнать, прошел ли гайморит?
Следить за ходом лечения должен врач. Если неприятные симптомы заболевания пациент больше не испытывает, врач делает контрольный осмотр. По его результатам принимается решение о завершении лечения. Подтвердить отсутствие воспаления в носовой полости позволяет рентгеновский снимок, риноскопия или компьютерная томография, результаты повторного общего анализа крови (по необходимости).
Нельзя самовольно прекращать лечение, даже если прошла заложенность носа, нормализовалась температура тела, спала отечность в области носовой полости. Недолеченный гайморит может перетекать в хроническую форму. Обращайтесь к врачу, чтобы убедиться в том, что гайморит прошел.
Как вылечить гайморит навсегда?
Любой ЛОР-врач скажет, что вылечить гайморит фармакологическими препаратами навсегда невозможно. Уже завтра человек может снова подхватить инфекцию, переохладиться, что станет катализатором болезни. Чтобы минимизировать риски, тепло одевайтесь в холодную погоду, укрепляйте иммунитет и лечите болезни под руководством врача. При первых признаках насморка, обращайтесь к отоларингологу. Не ждите, когда насморк пройдет сам по себе. Самовольное использование спреев и капель в нос вызывает привыкание. Откажитесь от самолечения, чтобы не навредить.
Если склонны к гаймориту, старайтесь избегать длительного пребывания на холодном воздухе в зимний и осенний периоды. Желательно воздержаться от купаний в бассейне, стараться чаще увлажнять воздух в помещении. Гайморит — болезнь, требующая внимания и лечения в любом возрасте.
Читайте также:

